Содержание
- 1 Вопрос: Каковы методы диагностики спаек в области органов малого таза?
- 2 Ирригография.
- 3 Колоноскопия.
- 4 Ректороманоскопия.
- 5 УЗИ брюшной полости.
- 6 Лапароскопия.
- 7 Кульдоскопия.
- 8 Гистероскопия.
- 9 Симптомы спаечного процесса
- 10 Методы дифференциальной диагностики
- 11 Лапароскопия как лучший метод диагностики
- 12 Дополнительные инструментальные обследования через задний проход
- 13 Методы гинекологической диагностики
- 14 Анализы при подозрении на спайки
- 15 Общие сведения
- 16 Причины спаек маточных труб
- 17 Патогенез
- 18 Классификация
- 19 Симптомы спаек маточных труб
- 20 Осложнения
- 21 Диагностика
- 22 Лечение спаек маточных труб
- 23 Прогноз и профилактика
Вопрос: Каковы методы диагностики спаек в области органов малого таза?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Как диагностируются спайки в малом тазу?
Для успешного лечения спаек в области малого таза необходимо в первую очередь провести точные диагностические мероприятия. Установить само наличие спаек не так уж сложно. Часто гинекологи предполагают данный диагноз уже по первым симптомам и проявлениям. Однако для эффективного лечения нужно еще и определение точной локализации процесса в малом тазу.
Такие подробные данные необходимы по следующим причинам:
- Определение тактики консервативного лечения. Чтобы убрать симптомы заболевания, необходимо точно знать, какие органы вовлечены в спаечный процесс, а какие нет.
- Применение электрофореза.Электрофорез подразумевает введение лечебных препаратов в полость таза под воздействием электрического поля. Точная диагностика нужна, чтобы правильнее расположить электроды на брюшной стенке во время электрофореза. В противном случае лекарство не попадет в нужную точку организма и эффективность лечения снизится.
- Эндоскопическое лечение. Радикальным методом лечения является эндоскопическое рассечение спаек. Чтобы не тратить время во время операции на поиск патологических образований, необходимо заранее определить их положение в тазу точными диагностическими методами.
Существуют следующие способы для подтверждения и уточнения диагноза спаечной болезни малого таза:
1. ирригография;
2.колоноскопия;
3. ректороманоскопия;
4.УЗИ (ультразвуковое исследование) брюшной полости;
5.лапароскопия;
6. кульдоскопия;
7.гистероскопия;
8.гистеросальпингография.
Ирригография.
Ирригография – это рентгенологический метод исследования, при котором через заднепроходное отверстие в полость толстого кишечника постепенно нагнетается контрастное вещество (сульфат бария), после чего делается ряд снимков через определенные промежутки времени. При спаечной болезни органов малого таза, на снимках следует обратить внимание на сужение просвета и деформацию прямой кишки, либо на значительное ее отклонение от срединной линии. В редких случаях, в полости малого таза может оказаться часть ободочной кишки, и даже аппендикс, которые также, при определенных заболеваниях могут вызвать спаечную болезнь органов малого таза.
Колоноскопия.
Колоноскопия – это инструментальный метод исследования с использованием оптоволоконной техники, при котором через анальное отверстие в полость толстого кишечника вводится гибкий фиброскоп (маленькая камера). При помощи оптоволокна изображение передается на экран либо в окуляр фиброскопа. Используя данный метод исследования, врач имеет возможность своими глазами изучить слизистую кишечника и определить наличие сужений его просвета, которые могут быть вызваны спайками в области органов малого таза.
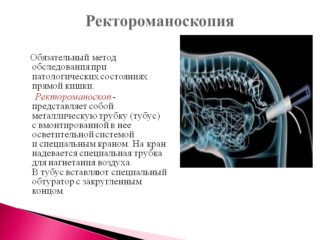
Ректороманоскопия.
Это инструментальный метод исследования с использованием жесткого фиброскопа, вводимого в задний проход на расстояние до 30 см. При данном методе исследования можно диагностировать спайки в области прямой кишки.
УЗИ брюшной полости.
Это общедоступный и безвредный метод исследования, при котором, в случае спаек в области малого таза, будут наблюдаться либо сами спайки, либо косвенные признаки их присутствия. Ими являются резкие изгибы или сужения кишечника, матки и других органов малого таза.
Лапароскопия.
Это малоинвазивный хирургический метод исследования, при котором в передней брюшной стенке делаются 2 – 3 разреза длиной не более 3 – 4 см. Через данные разрезы вводится специальная миниатюрная камера, диатермокоагулятор (аппарат для остановки кровотечений) и держатель, на который могут крепиться необходимые инструменты. Данный метод является наиболее точным, поскольку хирург имеет возможность сделать полный осмотр органов малого таза, увидеть спайки и иногда даже сразу рассечь их.
Кульдоскопия.
Это более специфический и менее инвазивный метод исследования, чем лапароскопия. При нем в заднем своде влагалища делается миниатюрный разрез длиной 1 – 2 см, через который вводится тонкий гибкий фиброскоп. По сравнению с лапароскопией в данном случае послеоперационных рубцов на брюшной стенке не остается совсем. Точность метода высока, но уступает лапароскопии, поскольку позволяет визуализировать только заднюю часть матки, яичники и прямую кишку, оставляя в тени мочевой пузырь. К тому же осуществим данный метод только у женщин.
Гистероскопия.
Гистероскопия подразумевает введение в полость матки фиброскопа, с помощью которого можно обнаружить спайки или рубцовые изменения в органе. К тому же, по изгибам органа можно косвенно судить о наличии спаек матки с другими органами малого таза.
Диагностировать спаечный процесс в малом тазу можно разными способами. Спайки – это рубцы, образования, которые в большинстве случаев формируются после оперативных или других инвазивных методик вмешательства на органах малого таза. Нарушение возникает из-за срастания тканей, что сопровождается интенсивным болевым синдромом. Состоят спайки из наслоений фибрина и соединительных тканей.
Симптомы спаечного процесса
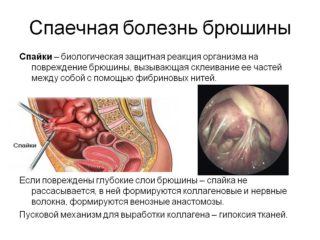 Главный симптом образования спаек – болезненные ощущения. У разных пациенток степень их выраженности отличается: одни женщины страдают от болей, которые не убирают даже медикаменты, другие ощущают болезненность 1-2 раза в месяц. Боль может отдавать в прямую кишку, поясницу, крестец, располагаться в стороне бедер.
Главный симптом образования спаек – болезненные ощущения. У разных пациенток степень их выраженности отличается: одни женщины страдают от болей, которые не убирают даже медикаменты, другие ощущают болезненность 1-2 раза в месяц. Боль может отдавать в прямую кишку, поясницу, крестец, располагаться в стороне бедер.
Если женщина занимается физической работой или поднимает тяжести, прыгает, совершает резкие наклоны, это усиливает болезненность. Они могут захватывать мочевой пузырь, матку и прилегающие структуры.
Спайки, захватившие яичники или фаллопиевы трубы, вызывают бесплодие. Для достоверного определения патологического процесса недостаточно изучения признаков. Требуется полноценная инструментальная и лабораторная диагностика.
Методы дифференциальной диагностики
 Дифференциальная диагностика используется всегда, так как симптомы спаек пересекаются с различными болезнями органов малого таза. Чтобы обнаружить спайки в малом тазу, нужно исключить нарушение процесса овуляции при единственном симптоме – бесплодии.
Дифференциальная диагностика используется всегда, так как симптомы спаек пересекаются с различными болезнями органов малого таза. Чтобы обнаружить спайки в малом тазу, нужно исключить нарушение процесса овуляции при единственном симптоме – бесплодии.
Для дифференциальной диагностики спаечного процесса используют метод гормонального анализа, чтобы исключить возможные проблемы со стороны этой системы. Если причин бесплодия не выявлено, нужно проводить обследования на спайки.
Если врач на осмотре определил наличие посторонних тканей на яичнике, проводя пальпацию, необходимо дифференцировать спайки от опухоли. В этом случае нередко используют метод МРТ – максимально полный и точный способ выявления опухолей в разных слоях и структурах органов.
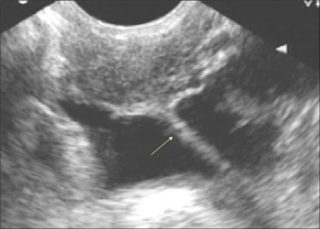
Дифференциальная диагностика необходима для отделения спаек от кисты яичника. Для этого используют метод УЗИ малого таза. При обследовании врач видит полости с эхо-негативным составом и четкими очертаниями. Обязательно для определения патологии в малом тазу применяют метод сбора анамнеза и жалоб у пациента.
Лапароскопия как лучший метод диагностики
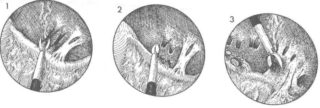
Лапароскопия помогает точно увидеть спаечный процесс в ходе диагностики. Но метод применяют не сразу же при первых подозрениях на патологию, так как он относится к щадящим хирургическим операциям. Проводят лапароскопию с помощью эндоскопа – брюшную полость осматривают через брюшную стенку, сделав в ней небольшое отверстие. В этот же момент можно рассечь спайки и провести их оперативное лечение. При лапароскопической диагностике спаек в малом тазу выделяют 3 стадии нарушения:
- Расположение в области яичников или маточных труб без преграждения пути яйцеклетки.
- Расположение между яичником и трубой с образованием помех для нормального проникновения яйцеклетки в трубу.
- Спайки охватывают всю маточную трубу до самого перегиба, нарушая ее проходимость.
Лапароскопию чаще всего назначают после проведения других обследований.
Дополнительные инструментальные обследования через задний проход
 Для диагностирования спаечного процесса в малом тазу используют несколько методов:
Для диагностирования спаечного процесса в малом тазу используют несколько методов:
- Ирригография. Рентгенологическое обследование, которое проводят через анальное отверстие. Вводят контрастное вещество и делают снимки внутренних органов. Если есть спайки, на снимках кишка будет деформирована и сужена, либо отклонена от естественного положения. С помощью метода можно обнаружить скрученное положение ободочной кишки и аппендикса, из-за которых в брюшине начинается спаечный процесс.
- Колоноскопия. С помощью этого инструментального метода можно выявить повреждения слизистой оболочки кишечника, увидеть сужение просвета и спайки, находящиеся в области органов малого таза. Проводят колоноскопию при спаечном процессе в малом тазу с помощью оптоволоконной техники, которую вводят в анальное отверстие. На кончике провода фиксируется камера – фиброскоп.
- Ректороманоскопия. В отличие от колоноскопии, используется жесткий фиброскоп, который вводят на 30 см. С помощью ректороманоскопии легче всего обнаружить спайки в прямой кишке.
Применение методов обследования прямой кишки актуально, если спайки находятся со стороны задней стенки внутренних органов, а также в случае проведения обследований у мужчин.
Общий для женщин и мужчин метод обнаружения процесса – УЗИ брюшной полости. Это самый безопасный и доступный способ изучения внутренних процессов. Однако спайки наблюдаются на УЗИ не всегда, частично можно увидеть косвенные признаки их присутствия: резкие сужения матки, кишечника, мочевого пузыря и других органов, а также неестественные изгибы.
Методы гинекологической диагностики
Существует несколько методов гинекологического обследования при подозрении на спаечный процесс:
- Кульдоскопия. Методика похожа на лапароскопию, но не настолько инвазивна. Врач делает надрез во влагалище до 2 см, через него вводят фиброскоп и изучают внутреннюю полость. Однако, в отличие от лапароскопии, с его помощью можно изучить только заднюю часть кишки, яичников и матки. Мочевой пузырь не рассматривается.
- Гистероскопия. Фиброскоп в этом случае вводят напрямую в матку. Если орган сильно изогнут, можно выдвинуть предположение о спайках в других органах.
- Гистеросальпингография. При этом методе в матку и трубы вводят контрастное вещество, а затем делают рентген.
- ЯМР – ядерный магнитный резонанс. Метод считается улучшенной разновидностью МРТ, позволяет изучить процессы в органах малого таза на всех уровнях.
Одним из самых распространенных и эффективных методов остается УЗГСС, или ультразвуковая гистеросальпингоскопия.
Особенности УЗГСС
При проведении этого обследования вводятся влагалищные и абдоминальные датчики. Еще его называют гинекологическим УЗИ органов малого таза на спайки. Здесь не делают рентген, а используют более безопасный метод эхографического обследования. Однако сначала нужно запустить в полость матки и труб контрастную жидкость. С ее помощью можно оценить контур труб.
Анализы при подозрении на спайки
Анализы назначают для определения возможной инфекции, которая провоцирует воспаление. Делают влагалищные мазки, берут также анализы у мужчин на половые инфекции. Напрямую результаты анализов не могут указывать на наличие спаечного процесса.
У женщин при спаечном процессе в яичниках можно найти косвенные признаки при общем анализе крови: ускорится СОЭ, появится лейкоцитоз с нейтрофильным сдвигом. Таким образом, инструментальная диагностика – особенно ультразвуковое обследование – остаются первичными методами выявления спаек.
Спайки маточных труб – соединительнотканные сращения, обычно возникающие на фоне воспалительных процессов и приводящие к частичной или полной непроходимости труб. Вне периода воспаления спаечный процесс проявляется только трубным бесплодием и возникновением внематочной беременности. Для диагностики спаек используют гистеросальпингографию, гидросоноскопию, сальпингоскопию. Пациенткам показана физиотерапия, рассасывающая и иммунокорригирующая терапия, иногда – в сочетании с антибактериальными и противовоспалительными средствами. Для восстановления репродуктивной функции рекомендована реконструктивная пластика или ЭКО.
Общие сведения
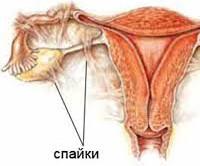
Спайки (синехии) маточных труб – одна из наиболее распространённых причин трубного бесплодия. В соответствии с рекомендациями ВОЗ эта патология не считается отдельным заболеванием, а рассматривается как следствие других гинекологических болезней. По данным медицинской статистики, частичная или полная непроходимость фаллопиевых труб диагностируется у каждой четвёртой женщины, страдающей бесплодием. Трубные синехии обычно выявляют у пациенток репродуктивного возраста, ведущих активную половую жизнь. Спаечный процесс редко бывает изолированным, обычно сочетается с пластическим пельвиоперитонитом, что ещё больше снижает вероятность естественного наступления беременности.

Причины спаек маточных труб
В подавляющем большинстве случаев синехии в просвете маточных труб формируются после перенесенного острого сальпингита или на фоне хронического воспаления. Наиболее распространёнными причинами образования спаек являются:
- Заболевания, передающиеся половым путём. Риск возникновения соединительнотканных сращений выше у пациенток со специфическими инфекциями; хламидиозом, гонореей, сифилисом, микоплазмозом, генитальным герпесом и т. п.
- Условно-патогенные микроорганизмы. Воспаление может развиться вследствие патологической активации естественной микрофлоры.
- Эндометриоз маточных труб. Эндометриоидные разрастания перекрывают просвет фаллопиевых труб и поддерживают асептическое воспаление в окружающих тканях вследствие циклического функционирования.
Существует ряд предрасполагающих факторов, повышающих вероятность возникновения спаечного процесса. Развитию воспаления с последующим образованием синехий способствуют:
- Беспорядочные половые связи. Женщины, которые часто меняют сексуальных партнёров и не используют презервативы, чаще заражаются ИППП.
- Инвазивные вмешательства. Спайки в маточных трубах обычно возникают у пациенток, перенесших аборты, диагностические и лечебные выскабливания, кесарево сечение и другие операции на органах малого таза, гистеросальпингографию и аналогичные обследования.
- Воспалительные заболевания тазовых органов. Фаллопиевы трубы обычно вовлекаются в воспаление при наличии инфекционных очагов в других органах: влагалище, цервикальном канале, матке, яичниках, кишечнике и др.
- Нарушение естественного биоценоза. Длительные курсы антибиотикотерапии, назначение иммуносупрессивных препаратов, снижение иммунитета на фоне стрессов и соматических заболеваний способствует угнетению реактивности и активации условно-патогенной флоры.
Патогенез
Формирование синехий напрямую связано с усиленным образованием гелеобразного фибринового матрикса на фоне существующего воспалительного процесса. Сначала в очаге воспаления усиливается экссудация с набуханием слизистой фаллопиевых труб, накоплением жидкости в их просвете. Затем активируются фибробласты, в больших количествах синтезирующие фибрин и коллаген. В присутствии ионов кальция полимеризированные волокна фибрина соединяются с фибринстабилизирующим фактором из экссудата и переходят в нерастворимую форму. Далее они связывают крупные белки и аминокислоты. За счёт высокой адгезионной способности рыхлый матрикс склеивает окружающие ткани, локализуя очаг поражения.
В норме процессы фибринообразования и фибринолизиса уравновешены. На фоне интенсивного или длительного воспаления резорбция соединительной ткани нарушается, что приводит к накоплению и уплотнению коллагена с формированием спайки. В результате реснитчатый эпителий эндосальпинкса частично или полностью замещается рубцовой тканью, а просвет маточной трубы облитерируется. Воспалительные изменения в мышечном слое (миосальпинксе) и наружном слое (перисальпинксе) сопровождаются нарушением сократительной активности стенки фаллопиевой трубы и переходом спаечного процесса на брюшину.
Классификация
В гинекологии состояние классифицируют на отдельные формы на основании распространённости спаечного процесса и степени нарушения трубной проходимости. Поражение маточных труб может быть:
- Односторонним – синехиальные сращения определяются слева или справа.
- Двухсторонним – спайками поражены обе фаллопиевы трубы.
В зависимости от степени перекрытия просвета выделяют следующие формы непроходимости:
- Частичная – часть просвета фаллопиевой трубы свободна от сращений, перемещение сперматозоидов, зрелой или оплодотворённой яйцеклетки возможно, но затруднено.
- Полная – маточные трубы непроходимы, условия для естественного оплодотворения отсутствуют.
Симптомы спаек маточных труб
Если спаечный процесс сочетается с воспалительным, ведущей становится симптоматика острого или хронического сальпингита. Пациентка жалуется на наличие болевого синдрома различной интенсивности – от эпизодического дискомфорта, тяжести и тянущих болевых ощущений внизу живота и паховой области до сильных одно- или двухсторонних схваткообразных болей. Болевой синдром обычно усиливается во время полового акта, при физической нагрузке или резких движениях. Влагалищные выделения умеренные или достаточно обильные, слизистые или слизисто-гнойные.
В период ремиссии либо после полного излечения воспалительного заболевания единственным признаком спаечного поражения маточных труб становится бесплодие. Из-за нарушения физиологического механизма оплодотворения пациентка, несмотря на регулярную половую жизнь, не беременеет в течение 6-12 месяцев. При этом менструальная функция обычно не нарушена. В ряде случаев у больных со спайками наступает не обычная, а внематочная беременность.
Осложнения
Основное осложнение спаек в фаллопиевых трубах – частичное или полное нарушение их проходимости с невозможностью естественного оплодотворения яйцеклетки. При частичной непроходимости вероятность зачатия и нормальной имплантации плодного яйца, по данным разных авторов, уменьшается на 45-85%, при этом существенно возрастает риск возникновения внематочной беременности. При полной непроходимости нормальная беременность невозможна. Кроме того, нарушение оттока воспалительного экссудата из маточной трубы может привести к образованию гидро- либо пиосальпинкса.
Диагностика
Ключевое значение в диагностике спаечного процесса имеют инструментальные методы, позволяющие выявить соединительнотканные сращения. План обследования включает:
- Осмотр на кресле. При бимануальной пальпации придатки могут быть тяжистыми и несколько увеличенными. При наличии воспаления определяется болезненность.
- Ультразвуковая гистеросальпингоскопия. УЗИ с введением стерильного физиологического раствора позволяет выявить и оценить степень деформации трубы из-за спаечного процесса.
- Гистеросальпингография. Несмотря на инвазивность, рентгенография с использованием контрастного вещества остаётся основным методом обнаружения спаек. Точность метода достигает 80%.
- Сальпингоскопия и фаллопоскопия. Эндоскопические техники позволяют визуально обнаружить спайки внутри маточной трубы, однако их использование ограничено технической сложностью выполнения.
- Лапароскопическая хромосальпингоскопия. В ходе исследования в трубы вводится красящее вещество, которое в норме попадает в брюшную полость, с учетом результата оценивается проходимость труб.
В дополнение к указанным исследованиям по показаниям пациентке назначают диагностическую лапароскопию для исключения спаек в малом тазу. При сочетании спаек и воспаления информативны лабораторные анализы, направленные на обнаружение возбудителя инфекции и определение его чувствительности к антибактериальным препаратам. Для этого выполняют микроскопию мазка, бактериальный посев влагалищных выделений, ПЦР, РИФ, ИФА. Состояние дифференцируют от спаечной болезни, воспалительных и объёмных процессов в тазовой полости. При необходимости назначают консультации репродуктолога, хирурга, дерматовенеролога.
Лечение спаек маточных труб
Ключевыми факторами, определяющими выбор терапевтической или хирургической тактики, являются наличие воспаления и репродуктивные планы женщины. Если спайки диагностированы у пациентки, которая не предъявляет жалоб и не собирается беременеть, рекомендуется динамическое наблюдение у гинеколога с осмотром два раза в год. При выявлении воспаления и определении провоцирующего инфекционного агента рекомендованы:
- Антибактериальные средства. Выбор конкретного антибиотика и схемы лечения зависит от возбудителя и его чувствительности.
- Противовоспалительные препараты. Нестероидные средства уменьшают степень воспаления и выраженность болевого синдрома.
- Иммунокорректоры. Для повышения реактивности назначают стимуляторы иммуногенеза и витаминно-минеральные комплексы.
Уже на этапе купирования воспаления пациентке с частичной непроходимостью начинают проводить рассасывающую терапию средствами, способными предупредить образование синехий или размягчить существующие сращения. С этой целью применяют энзимы, препараты на основе плаценты, биогенные стимуляторы. Ряд авторов отмечает эффективность сочетания медикаментозного лечения с физиотерапевтическими процедурами: грязелечением, лекарственным электрофорезом, электростимуляцией матки и придатков, гинекологическим массажем. Ранее в диагностических и лечебных целях при частично нарушенной трубной проходимости активно использовали гидро- или пертурбацию с введением в просвет жидкости или газа. В настоящее время из-за высокой инвазивности и риска развития осложнений применение этих методик ограничено.
При восстановлении репродуктивной функции наиболее эффективными являются реконструктивная пластика и экстракорпоральное оплодотворение. При двухсторонней непроходимости пациенткам, планирующим беременность, выполняется лапароскопическая сальпингостомия или сальпингонеостомия. Сочетание спаек в маточных трубах со спаечным процессом в малом тазу является показанием для лапароскопического сальпингоовариолизиса. При невозможности проведения или неэффективности операций при трубном бесплодии единственным способом завести ребёнка для пациентки становится ЭКО.
Прогноз и профилактика
Прогноз благоприятный. Правильный подбор схемы лечения позволяет не только повысить качество жизни больной, но и реализовать её планы на материнство. После проведения микрохирургических вмешательств беременность наступает у 40-85% пациенток. Эффективность экстракорпорального оплодотворения при спаечном процессе в трубах достигает 25-30%. Профилактика образования спаечных сращений включает раннюю диагностику и лечение сальпингитов, аднекситов, других воспалительных гинекологических заболеваний, планирование беременности с отказом от абортов, обоснованное назначение инвазивных вмешательств. Рекомендована упорядоченная сексуальная жизнь с барьерной контрацепцией, защита от переохлаждения ног и нижней части живота, достаточная двигательная активность.