Содержание
- 1 Содержание
- 2 Этиология и патогенез [ править | править код ]
- 3 Диагностика [ править | править код ]
- 4 Лечение [ править | править код ]
- 5 Этиология
- 6 Симптоматика
- 7 Диагностика
- 8 Лечение
- 9 Осложнения
- 10 Содержание
- 10.1 Определение и общие сведения [ править ]
- 10.2 Этиология и патогенез [ править ]
- 10.3 Клинические проявления [ править ]
- 10.4 Флегмона пальцев кисти и стопы: Диагностика [ править ]
- 10.5 Дифференциальный диагноз [ править ]
- 10.6 Флегмона пальцев кисти и стопы: Лечение [ править ]
- 10.7 Профилактика [ править ]
- 10.8 Прочее [ править ]
| Паронихия | |
|---|---|
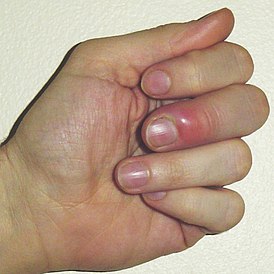 Паронихий среднего пальца левой кисти |
|
| МКБ-10 | L 03.0 03.0 |
| МКБ-10-КМ | L03.0 |
| МКБ-9 | 681.02 681.02 , 681.11 681.11 |
| МКБ-9-КМ | 681.9 [1] |
| DiseasesDB | 9663 |
| MedlinePlus | 001444 |
| eMedicine | derm/798 |
| MeSH | D010304 |
Парони́хия (др.-греч. παρωνυχία , от др.-греч. πᾰρά — возле, около и ὄνυξ (gen. sing. ὄνυχος ) — ноготь), воспаление околоногтевого валика [2] [3] . Другое название парони́хия — околоногтевой панариций [4] , синоним — парони́хий.
Содержание
Этиология и патогенез [ править | править код ]
Причинами, ведущими к развитию паронихия, могут стать:
- постоянная травматизация ногтевых валиков,
- длительное воздействие на них химических веществ,
- воздействие высокой температуры,
- в некоторых случаях носит характер профессионального заболевания.
Кроме того, встречается паронихия инфекционного генеза, которая в большинстве случаев является проявлением кандидамикоза [3] :
- парони́хия кандидамикоти́ческая (лат. paronychia candidamycotica ; синоним: болезнь кондитеров, паронихия кандидозная (лат. paronychia candidotica ), паронихия микотическая (лат. paronychia mycotica )) — воспаление кутикулыногтя, вызываемое паразитическим грибком лат.Candida albicans , характеризующееся слабо выраженным нагноением ногтевого валика и исчезновением эпонихия.
- парони́хия пиоко́кковая (лат. paronychia pyococcica ; синоним: парони́хия нагнои́тельная лат. paronychia suppurativa ) — гнойное заболевание ногтевой фаланги пальца, вызванное гноеродными кокками, которое характеризуется острым воспалением ногтевых валиков, появлением гнойного отделяемого и резкой болезненностью.
- парони́хия я́звенная (лат. paronychia ulcerosa ) — течение воспалительного процесса характеризуется изъязвлением ногтевого валика.
Чаще всего паронихий развивается после неправильно сделанного маникюра. Воспалительный процесс развивается в коже ногтевого валика возле края ногтевой пластинки на фоне различных повреждений кожи (мелкие трещинки, заусенцы, микроскопические порезы) и локализуется в основном на ладонной поверхности, несмотря на то, что отёк более выражен на тыльной поверхности пальца. В результате анатомо-физиологических особенностей (повышенная плотность кожи на ладонной поверхности пальца и наличие соединительнотканных перемычек между поверхностными и глубокими слоями) отёчная жидкость распространяется по лимфатическим щелям с ладонной поверхности вглубь, а затем и на тыльную поверхность пальца. В случае околоногтевого панариция возможно полное поражение валика и подлежащей клетчатки, при этом отёк локализуется на значительной площади пальца [4] .
У детей возбудителем заболевания чаще является стафилококк, иногда стрептококк [4] .
Диагностика [ править | править код ]

Обычно диагностика данного заболевания не вызывает затруднений: клиническая картина паронихия характеризуется болезненностью и значительным отёком ногтевой фаланги пальца. Зачастую, особенно в случае осложнения гнойным процессом, боль носит пульсирующий характер. Точку наибольшей болезненности иногда трудно определить из-за значительного отёка — поиск осуществляют при помощи пуговчатого зонда, осторожно дотрагиваясь им до различных участков поражённой фаланги пальца. Чем более поверхностно локализуется воспалительный процесс, тем более выражена гиперемия [4] .
Лечение [ править | править код ]
Лечебная тактика зависит от стадии воспалительного процесса. На стадии инфильтрации и отёка применяют антибиотико-новокаиновую блокаду, компрессы. В случае развития гнойного процесса (при нагноении) применяют оперативное лечение: вскрывают очаг с последующим дренированием и назначением антибиотикотерапии [4] .

- Болезненность при пальпации
- Воспаление лимфоузлов
- Гнойные выделения
- Деформация ногтевых пластин
- Изменение цвета ногтей
- Опухание пальца
- Отек кистей
- Отечность ногтевых валиков
- Палец в полусогнутом положении
- Покраснение пальца
- Продольные полосы на ногте
- Утолщение ногтей
Паронихия (околоногтевой внутрикожный панариций пальцев) – считается одним из частых вариантов гнойного воспаления кисти. В международной классификации болезней (МКБ-10) код: L03. Чаще встречается у женщин – соотношение 3:1. Процесс имеет тенденцию к распространению под ноготь, по ходу соединительнотканных перемычек вглубь, вплоть до кости. При отсутствии адекватного лечения возникает остеомиелит с последующей ампутацией.
Этиология
Околоногтевой валик – это место, где инфекция находится в благоприятных условиях. При наличии трещин и повреждений кожи легко проникает под эпидермис, вызывая нагноение. Зачастую паронихия у женщин появляется из-за маникюра. Небрежное проведение процедуры создает все условия для внедрения инфекции.
Паронихия у ребенка развивается при мацерации кожи слюной из-за привычки держать пальцы во рту. Колотые раны пальца на руке, занозы – причины тяжело протекающего воспаления околоногтевых тканей. Подногтевые гематомы могут также быть причиной болезни.
При микробиологическом исследовании, из гнойного отделяемого чаще всего высевают золотистый стафилококк, стрептококки или синегнойную палочку.
Другие возбудители и инфекции, которые могут быть причиной паронихии:
Кожные проявления туберкулеза, лепры сопровождаются специфическим воспалением разной локализации. При сифилисе твердый шанкр может выглядеть как инфильтрат возле ногтя. Локализация герпетических высыпаний на кисти также частая причина панариция.
Постоянное воздействие аллергенов животного происхождения, контактный дерматит, вызывает заболевание у доярок, ветеринаров, животноводов, парикмахеров, продавцов, поваров. Пищевая аллергия, побочное действие некоторых медикаментов (Цефалексин, Метотрексат, противоопухолевые препараты) также могут быть причиной воспаления.
Длительное течение болезни – более 8 недель – это уже хроническая паронихия. Развивается часто у лиц, чьи руки подолгу находятся во влажной среде: кухонные рабочие, пивовары, торговцы рыбой, мойщики. Сочетается с псориазом разных участков кожи. При поражении пальца, псориатические чешуйки механически раздражают ткани вокруг ногтя, вызывая воспаление.
Кандидозная паронихия (возбудитель – грибы рода кандида) – частая причина хронического воспаления. Инфицироваться грибковой флорой можно в местах с высокой влажностью — бане, сауне, фитнес-клубе. Возможно заражение от больного с кандидозом любой локализации. Хорошие условия для заболевания создают теплая, влажная обувь из искусственных материалов, постоянное ношение резиновых перчаток.
Паронихия подушковидная, буллезный дактилит – это острый гнойный процесс, возбудитель которого – гемолитический стрептококк. Формируется внутрикожный пузырек, возвышение кожи — подушка, распространяется с околоногтевых валиков на ладонную поверхность кисти. Поражается стопа, большой палец. Развивается паронихия у детей школьного возраста.
Симптоматика
Паронихия пальца на начальных этапах проявляется отеком, покраснением, припухлостью мягких тканей в окружности ногтя. Надавливание малоболезненное. Позже появляется слабое отделяемое. Может появиться лимфангит — воспаление лимфатических сосудов, лимфаденит (увеличенные лимфоузлы). Общее состояние пациента не нарушено. При распространении гнойного процесса, отделяемое проникает под ноготь, цвет его изменяется.
Позже появляются продольные полосы на ногте, что характерно для грибковой флоры. Отделяемое необильное, нередко отсутствует (развивается сухая паронихия). Для кандидоза характерны множественные поражения кисти, стоп, прогрессирующее распространение процесса на межпальцевые промежутки.
Пузырьки при буллезном дактилите окружены зоной покраснения, болезненны при пальпации. На голени или предплечье появляются характерные красные полосы — лимфангоит. Увеличиваются региональные лимфоузлы, подмышечные или паховые.
Поражение ногтя чаще всего бывает при кандидозной паронихии. Грибковая инфекция вызывает онихомикоз, который преобладает в клинической картине заболевания.
На первый план выступают изменения ногтя:
- утолщение, деформация;
- изменение цвета — роговая пластинка становится желтой:
- с поверхности ногтя легко соскребаются чешуйки;
- поражается несколько ногтевых пластинок.
Сухожилия на ладони находятся в синовиальных влагалищах, а их воспаление – тендовагинит, возникает при распространении гнойного процесса.
Диагностика основана на характерной клинической картине:
- пальцы находятся в вынужденном, согнутом положении;
- активные и пассивные движения невозможны;
- ладонная поверхность кисти отечна, пальпация резко болезненна.
Флегмона кисти – тяжелое осложнение паронихии. Сложное анатомическое строение, наличие клетчаточных пространств, фасциальных перегородок, сухожильных влагалищ, ладонного апоневроза, делают операцию серьезной хирургической проблемой. Необходимо вмешательство опытного специалиста с глубоким знанием анатомии кисти.

Диагностика
Могут проводиться следующие диагностические мероприятия:
- ОАК и БАК;
- исследование гнойного экссудата;
- исследование отделяемого кожи.
Также принимаются во внимание данные, которые были собраны в ходе первичного осмотра.
Лечение
Принцип дерматологии — терапия должна соответствовать тяжести патологии. На начальных этапах паронихий лечение в домашних условиях предусматривает теплые ванночки с дезинфицирующими растворами. Ихтиоловая мазь – хорошее противовоспалительное средство для компрессов и повязок.
На стадии не гнойного воспаления клетчатки применяют лекарства, содержащие антибактериальные средства, эффективные в отношении стафилококков — «Эритромицин», «Цефалексин».
Если эти препараты не оказывают должного эффекта из-за лекарственной устойчивости микроорганизмов,то применяют:
- «Триметоприм;
- «Сульфаметоксазол»;
- комбинированный препарат «Ко-Тримоксазол», содержащий оба компонента.
Появление гнойного отделяемого и флюктуации, требует небольшого хирургического вмешательства — пластинку кожи, наслаивающуюся на ноготь, осторожными движениями острого инструмента отслаивают. Образовавшееся пространство дренируют резиновым или марлевым тампоном.
Если гной проник под ноготь, под общим или местным обезболиванием ноготь частично иссекают, а на рану накладывают мазевую повязку. При осложненных формах паронихии, различных видах гнойных поражений кисти, производят вскрытие гнойника. В зависимости от локализации очага воспаления, хирурги выполняют сложные вмешательства, применяя различные разрезы и способы дренирования. Оперативное лечение гнойных поражений кисти – отдельная область хирургии, требующая специальных знаний.
Паронихий – распространенное заболевание. При своевременном лечении протекает доброкачественно, выздоровление происходит без последствий. Несоблюдение простых правил ухода за руками приводит к осложненным формам воспаления околоногтевого валика, гнойным процессам кисти. Следуйте рекомендациям врачей, не занимайтесь самолечением. Небрежно выполненный маникюр или небольшая заноза могут быть причиной тяжелой патологии и инвалидности. Обращайтесь за медицинской помощью при любых, даже незначительных повреждениях кисти.
Осложнения
Паронихия – заболевание, при котором гнойное воспаление легко распространяется на ткани кисти.
Возникают следующие осложнения:
- разные виды панариция — подкожный, суставной, костный, панпанариций;
- вторичные поражения ногтя;
- гнойный тендовагинит;
- флегмона кисти.
При внутрикожном воспалении, после удаления эпидермиса видно небольшое отверстие, из которого при надавливании выделяется гной. Это панариций в виде «запонки» (внутрикожный панариций) осложнился подкожным. Гнойные поражения суставов пальца приводят к нарушению функции кисти: межфаланговые сочленения воспаляются, движения ограничены, болезненны.
Сухожильные перемычки от ногтя идут вертикально к надкостнице. Поэтому воспаление с околоногтевых тканей легко распространяется вглубь. Костный панариций приводит к разрушению костной основы пальца, фрагментации фаланги, формированию свищей.
Панпанариций – самое тяжелое гнойное поражение, при котором воспаляются все структуры пальца. При нарушении кровообращения кисти возникает гангрена, угрожающая жизни больного. Необходимо неотложное хирургическое лечение, вплоть до ампутации кисти.
Особой формой нагноения кисти является панариций врачей. Развивается после мелких повреждений кисти во время операций, вскрытий. Наблюдается у хирургов, прозекторов, студентов-медиков. Отличается острой клинической картиной с выраженной интоксикацией, быстро развивающимся септическим состоянием, высокой смертностью.
Рубрика МКБ-10: L03.0
Содержание
Определение и общие сведения [ править ]
Панариций – острое гнойное воспаление тканей пальцев кистей рук и стоп.
Согласно анатомической классификации, различают такие виды панариция пальцев кистей рук и стоп:
• кожный – очаг локализуется между сосочковым слоем кожи и эпидермисом;
• ногтевой (подногтевой) – очаг локализуется под ногтевой пластиной;
• околоногтевой – очаг локализуется в валиках у боковых поверхностей ногтевой пластины;
• паронихия – воспаление валика, окружающего основание ногтя;
• подкожный – очаг локализуется в подкожной жировой клетчатке пальца;
• сухожильный – воспаление сухожильного влагалища и сухожилия пальца;
• суставной – очаг локализуется в суставной щели с вовлечением в процесс связочного, хрящевого аппарата пальца;
• костный – очаг локализуется в костной ткани пальца;
• пандактилит – гнойное воспаление всех тканей пальца.
Этиология и патогенез [ править ]
Этиология заболевания связана с наличием микро- и макротравм пальцев (колотые раны, занозы, заусеницы, ушибы). В патогенезе панариция большое значение имеет повышенная вирулентность возбудителей (чаще стафилококков, реже стрептококков и/или ассоциаций микроорганизмов) и снижение иммунологической реактивности организма пациентов.
Клинические проявления [ править ]
Клиническая картина заболевания характеризуется наличием местных (отёк области патологического очага, гиперемия, боль, повышение локальной температуры, нарушения функций органа) и общих (симптомы интоксикации) признаков, что зависит от формы панариция. В частности, степень выраженности болевого синдрома и наличие признаков общей интоксикации могут быть минимальными при кожной форме и паронихии, нарастать и быть более выраженными при подногтевом, суставном, костном и сухожильном панариции и достигать максимума при пандактилите.
Флегмона пальцев кисти и стопы: Диагностика [ править ]
Большое значение приобретают анамнез развития заболевания, оценка местных патологических изменений области поражённого пальца и общего состояния организма пациента.
а) При кожной форме панариция гной располагается под эпидермисом в виде пузыря, отслаивает его. Боль и отёк слабо выражены, признаки интоксикации практически отсутствуют.
б) При подногтевой форме гной скапливается под ногтевой пластинкой, отслаивая её. Боль пульсирующая и нарастает при перкуссии ногтевой пластины.
в) При околоногтевой форме на ограниченном участке околоногтевого валика появляются отёк и гиперемия. Под эпидермисом отмечают скопление гноя. Болевой синдром не выражен.
г) При паронихии визуализируются нависание и болезненная отёчность околоногтевого валика над ногтевой пластиной.
д) Для подкожной формы характерны постепенно нарастающий дёргающий, пульсирующий характер боли и симптом "первой бессонной ночи" при умеренно выраженных местных воспалительных проявлениях.
е) При суставном панариции сгибательно-разгибательные движения пальца резко ограничены из-за усиления болей в поражённом суставе. Формирование патологической подвижности (симптом преципитации) сустава свидетельствует о вовлечении в патологический процесс связочного, хрящевого и костного аппарата пальца.
ё) Кардинальный признак сухожильного панариция: попытка разгибания пальца приводит к резкому усилению боли, а сгибание значительно уменьшает её остроту. Пальпация пуговчатым зондом по линии проекции сухожилий сгибателей резко болезненна.
ж) При костной форме панариция фаланга пальца булавовидно утолщена. Болевой синдром выражен, носит пульсирующий характер. Признаки общей интоксикации выражены. При наличии свища отделяемое скудное, гнойное, иногда с мелкими костными секвестрами.
з) При пандактилите резко выражены местные признаки гнойного воспаления всех тканей пальца на фоне признаков общей интоксикации.
Лабораторные и инструментальные исследования
В клиническом анализе крови отмечают лейкоцитоз со сдвигом лейкоцитарной формулы влево, ускорение СОЭ.
Диагностическая ценность специальных методов исследования (рентгенографии) наиболее высока при суставной, костной формах панариция и пандактилите.
Дифференциальный диагноз [ править ]
Флегмона пальцев кисти и стопы: Лечение [ править ]
Терапия пациентов с панарицием включает комплекс мероприятий, направленный на подавление инфекции в области патологического очага, уменьшение отёка, гиперемии тканей и создание условий для оттока воспалительного экссудата, профилактику генерализации процесса.
Консервативные методы включают назначение антибактериальных препаратов широкого спектра действия, методы физиотерапии (УВЧ-терапия, местная гипо- или гипертермия, согревающие компрессы при серозно-инфильтративной стадии процесса), аппликацию мазей.
Наличие гнойной стадии воспаления и/или отсутствие эффекта от консервативной терапии – абсолютное показание к срочному оперативному вмешательству; его объём и технические особенности зависят от формы заболевания.
Выбор оптимального оперативного доступа – одна из принципиальных составляющих, способствующих повышению эффективности лечения и возможной профилактике развития осложнений.
Основные требования к выбору оперативного доступа: уменьшение напряжения тканей, удаление гноя и проведение радикальной некрэктомии.
Существуют технические особенности оперативного лечения при различных формах панариция.
• При кожной форме разрез проводят в области максимальной флюктуации с иссечением отслоённого эпидермиса.
• При паронихии проводят дугообразный разрез вдоль края ногтя.
• При околоногтевом панариции целесообразен Г-образный разрез в области некротического очага.
• При подногтевой форме показано удаление ногтя.
• При подкожной форме разрез проводят по боковым поверхностям пальца или выполняют Г-образный разрез. Показано дренирование раны.
• При суставной форме производят артротомию двумя параллельными разрезами по тыльно-боковой поверхности повреждённого сустава, промывание, дренирование сустава, некрэктомию.
• При сухожильной форме выполняют вскрытие сухожильного влагалища по переднебоковой поверхности основной фаланги, его дренирование и промывание.
• При костной форме показаны вскрытие поражённых тканей, включая кость, секвестр- и некрэктомия, дренирование.
• При пандактилите производят секвестр- и некрэктомию, дренирование, в тяжёлых случаях – ампутацию или экзартикуляцию пальца.
В послеоперационном периоде целесообразно проведение перевязок с антисептическими растворами и аппликации мазевых форм фармакологических препаратов.
Профилактика [ править ]
Прочее [ править ]
При своевременном и адекватном лечении – полное выздоровление и восстановление функций поражённого пальца. Результатом неадекватного лечения или позднего обращения пациентов становится инвалидизация – формирование анкилозов, деформаций фаланг и пальцев, нарушение их функций; дезартикуляция и ампутация фаланг и пальцев (у каждого третьего пациента с костной формой панариция).