Содержание
- 1 Выделения при беременности в пределах нормы
- 2 Творожные выделения во время беременности
- 3 Лечение при возникновении творожистых выделений
- 4 Особенности организма будущей матери
- 5 Какие могут быть выделения
- 6 Творожистые выделения может вызывать молочница
- 7 Осложнения молочницы
- 8 Диагностика и лечение
- 9 Относительные и достоверные признаки беременности
- 10 Выделения во время вынашивания плода
- 11 Выделения – признак заболевания
- 12 Лечение заболевания
Выделения при беременности в пределах нормы
Микрофлора влагалища содержит большое количество бактерий и в норме выделения в основном без запаха прозрачного цвета, реже белого или бежевого оттенка. Такое строение обусловлено защитной функцией, плотная слизь не пропускает инфекции далее к репродуктивным органам.
На ранних сроках беременности начинаются гормональные перемены, секреции влагалища, под воздействием эстрогена и прогестерона, продуцируются в большем объеме, что приводит к обильным выделениям. Слизь становится густой из-за образования слизистой пробки шейкой матки для защиты эмбриона, и некоторое отслоение эпителия создает белесые секреции и считается нормой.
Не редко, в результате пониженной иммунной функции, патогенная микрофлора размножается, это способствует возникновению болезненных ощущений, зуду, появлению неоднородной структуры секреций и чувству дискомфорта.
Творожные выделения во время беременности
Творожные выделения при беременности получают свое развитие по причине формирования вагинального кандидоза или, по-другому, молочницы. Основными симптомами болезни являются:
- обильные выделения белого цвета, как творог;
- сильный зуд половых губ;
- кислый запах секреций;
- боль при мочеиспускании;
- жжение и дискомфорт в области паха.
Часто, скудные творожистые выделения в начале беременности у женщин это единственный симптом. В таком случае, вагинальный кандидоз протекает без зуда и дополнительных признаков.
Причины появления молочницы во время беременности связывают с гормональными переменами в организме. По мере повышения эстрогена и прогестерона, влагалищная микрофлора меняется, начинается рост других микроорганизмов, в частности, размножается дрожжеподобный грибок кандида.
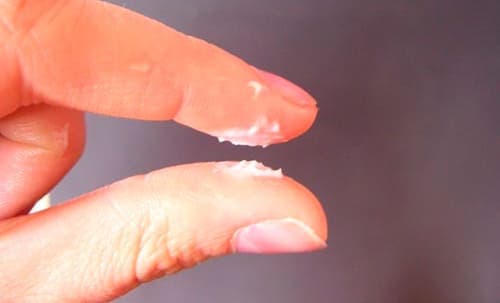
При нормальном состоянии иммунной системы лейкоциты легко справляются с этой патологией. Но, под воздействием хорионического гонадотропина, у беременной подавлен иммунитет, защитная функция не в состоянии оказать должное сопротивление, развивающемуся заболеванию.
Лечение при возникновении творожистых выделений
Творожистые выделения при беременности, которые не доставляют неудобств и дискомфорта, на первом и втором триместрах часто не подлежат лечению. Многие специалисты считают, что медикаментозная терапия не потребуется, так как риски инфицирования плода минимальны, по сравнению с влиянием лекарственных препаратов на внутриутробное развитие.
На поздних сроках наличие большого количества творожистых секреций опасно не только по причине инфицирования репродуктивных органов будущей матери, но и возникает угроза заражения ребенка в момент родовой деятельности и прохождения младенца по родовым путям.
После проведения всех необходимых анализов назначается лечение с применением противогрибковых препаратов местной направленности. Используются вагинальные свечи и таблетки, в которых основными активными компонентами являются клотримазол, нистатин или натамицин. При наличии другой патогенной микрофлоры, помимо грибка кандида, могут применяться комбинированные лекарства.
При возникновении острой необходимости и только по назначению врача, применяются флуконазол, дифлюкан, дифлазон и другие сильные небезопасные лекарственные средства для будущей матери. С целью восстановления нормальной микрофлоры влагалища используются препараты по типу интерферона.
Для того, чтобы ускорить процесс выздоровления, требуется отказаться от синтетического нижнего белья и придерживаться элементарных правил гигиены, лучше при помощи детского мыла.
При наличии творожистых секреций на этапе вынашивания плода рацион беременной должен состоять из овощей, фруктов и множества кисломолочных продуктов. Следует ограничить употребление мучных сладостей, так как эти изделия провоцируют рост бактерий патогенного характера во влагалище женщины.
Вынашивание ребёнка – это самое замечательное время для каждой женщины, но иногда оно бывает омрачено тем, что появляются выделения на ранних сроках беременности или следующие два триместра. Гинекологические инфекции сейчас занимают лидирующее положение среди всех женских заболеваний. По данным статистических исследований 75% обследованных женщин имеют различные вульвовагиниты, из них 25% кандидозного (грибкового) происхождения.
Более подвержены риску инфицирования половых органов беременные женщины. Это связано с характерными изменениями, возникающими в период вынашивания плода. Каким же образом перестраиваются все органы и системы для сохранения малыша?
Особенности организма будущей матери
Сразу же после зачатия начинает свой рост и активность жёлтое тело беременности. Примерно до 12-14 недель последнее выделяет в больших количествах гормон прогестерон, который многие гинекологи называют «гормоном беременности». Прогестерон отвечает за несколько важных моментов, необходимых для успешного вынашивания ребёнка.
![]()
Иммунная система женщины расценивает плод как чужеродный объект и старается всеми силами от него избавиться. Чтобы этого не случилось, прогестерон подавляет активность иммунитета и пролонгирует беременность. Также гормон усиливает рост молочных желёз, улучшает кровоснабжение органов малого таза, расслабляет мышцы матки, уменьшая её сокращения, способствует накоплению подкожного жира.
После 14 недель жёлтое тело подвергается обратному развитию, перестаёт функционировать и выделять прогестерон. Дальнейшую продукцию гормона берёт на себя плацента. По мере роста плода уровень прогестерона потихоньку падает, а эстрогена нарастает. Такие гормональные колебания непременно сказываются на микрофлоре влагалища беременной женщины.
Таким образом, подавление активности общего и местного иммунитета, изменение уровня гормонов, кислотной среды половых органов, недостаток витаминов и минералов приводит к усилению роста одних микроорганизмов и исчезновению других.
![]()
Дисбаланс микрофлоры делает слизистую влагалища наиболее восприимчивой к любой инфекции, что ведёт к появлению любых патологических выделений при беременности, не только творожистых выделений.
Какие могут быть выделения
Все выделения во время беременности из половых путей можно разделить на нормальные (физиологические) и воспалительного характера (патологические). В норме у каждой женщины объём, цвет и консистенция влагалищного секрета может меняться. Также, меняются выделения в течение всего периода вынашивания младенца.
В первом триместре могут появляться скудные, густые белые выделения. По мере нарастания уровня эстрогенов крови отделяемое разжижается, его количество увеличивается, что может вызвать беспокойство у женщины. Ускоренное отторжение эпителия влагалища, постоянная мацерация слизистой и кожи наружных половых органов приводят к росту числа дрожжеподобных грибов Candida, гарднерелл, неспецифической кокковой микрофлоры.
Все вышеперечисленные факторы способствуют присоединению инфекции и развитию кольпита, вагинита, цервицита у беременной, что проявляется творожистыми, пенистыми, жёлтыми выделениями или белями другого характера.
Творожистые выделения может вызывать молочница
Интересное положение женщины способствует появлению кандидозного вульвовагинита в 50-60% случаев. Практически каждая беременная знакома с неприятными творожистыми выделениями, которые появляются при усиленном росте грибов кандида. Что представляет собой этот микроорганизм?
Это дрожжеподобные микробы, в норме обитающие в нашем организме на слизистых половых путей, желудочно-кишечного тракта, ротовой полости. При нормальном функционировании всех систем, отсутствии других заболеваний грибы не причиняют вреда и в небольшом количестве обнаруживаются в мазках у женщин. Как только появляются малейшие колебания уровня гормонов, кислотности, возникают авитаминозы, соматические болезни, Candida, выделяемая из мазков, тут же даёт о себе знать скачком роста. Развивается кандидозное поражение влагалища с соответствующими симптомами.
Симптомы молочницы
Как уже говорилось, кандида относится к условно-патогенным возбудителям. Организм женщины надёжно защищён от размножения грибов наличием следующих факторов:
- Нормальный баланс микрофлоры влагалища (кислая среда pH 3,7-4,6; высокое количество лактобацилл);
- Местная защита (эпителий слизистой продуцирует лизоцим, лактоферрин, церулоплазмин);
- Общий иммунитет (обеспечивается фагоцитозом, иммуноглобулинами, Т-лимфоцитами);
- Небольшое количество гликогена в эпителии.
Дамы в положении не способны сопротивляться инфекции, так как все три фактора у них значительно снижены. Вот почему так часто возникают творожные выделения при беременности.
Клинические признаки кандидоза влагалища невозможно перепутать с другими заболеваниями, так как они очень специфичны. Возбудитель образует на поверхности тканей особые биоплёнки, с помощью которых защищает себя от внешнего воздействия. Многие препараты, растворы для спринцевания орошают только поверхностную плёнку, не воздействуя на сам гриб. Симптомы воспаления на время уменьшаются, но потом Candida вновь рецидивирует.
Читайте также по теме
![]()
Клинические проявления кандидоза:
- Обильные творожистые выделения без запаха из влагалища;
- Белый налёт (за счёт плёнок) на слизистой, с трудом снимается;
- Сильный зуд;
- Жжение при спринцевании, половых контактах;
- Тянущие боли в нижних отделах живота;
- Эрозированная слизистая под белым налётом;
- Иногда кровоточивость;
- Отёк и покраснение вульвы;
- Учащённое и болезненное мочеиспускание (иногда).
Молочница у беременных проявляется в разной степени интенсивности. Зависит это от состояния иммунной, эндокринной систем, сопутствующих заболеваний, возраста, осложнений самой беременности, количества плодов, образа жизни, диеты и других факторов. Симптомы острого периода болезни длятся от недели до месяца. Часто они исчезают самостоятельно. У некоторых женщин без лечения клинические проявления затягиваются, у других инфекция переходит в хроническую форму с частыми рецидивами.
![]()
Интересно! Приём витаминов и использование средств (мыла) для интимной гигиены, значительно снижает риск возникновения молочницы!
Как правило, обострения случаются после половых контактов, при ношении тугого синтетического белья, частом использовании беременной женщиной гигиенических прокладок, погрешностях в диете (много сладкого, мучного, острого). После родов в 80% случаев уровень Candida снижается и происходит произвольное самоизлечение.
Осложнения молочницы
Грибковое воспаление половых органов при беременности не является самой опасной инфекцией, тем не менее её нельзя игнорировать. Тяжёлые и запущенные формы молочницы способны привести к самым печальным последствиям для мамы и малыша.
Частые осложнения кандидоза:
- Выкидыши в раннем сроке (до 12 недель);
- Замирание беременности;
- Задержка внутриутробного развития;
- Рождение маловесных детей;
- Инфицирование плода и амниотических оболочек внутриутробно;
- Фетоплацентарная недостаточность, гипоксия;
- Заражение малыша в родах с развитием кандидозного поражения глаз, ротовой полости, половых органов, системная кандидемия;
- Послеродовой эндометрит.
Как видно, отсутствие адекватного лечения кандидозного вульвовагинита может стоить здоровья или даже жизни маме и ребёнку. Чтобы этого не допустить, при появлении первых подозрительных признаков (творожистые белые выделения и зуд) надо немедленно обратиться в женскую консультацию.
Диагностика и лечение
Обнаружить Candida albicans в половых путях довольно просто, нужно лишь прийти на приём к своему гинекологу и сделать общий мазок на флору. Посев будет готов уже на следующий день. Обнаружение большого количества мицелия грибов в отделяемом влагалища, а также соответствующие симптомы указывают на необходимость лечения беременной женщины.
![]()
Бывают случаи носительства, когда в мазках постоянно обнаруживаются грибы, но клинических проявлений и жалоб нет. В таком случае решение о назначении лечения принимает врач, исходя из анамнеза, наличия предыдущих гинекологических инфекций, соматических заболеваний. Зачастую, кроме кандиды, в мазках можно найти и другие патологические микроорганизмы: гарднереллы, кокки, гонококки, трихомонады. Смешанная инфекция требует назначения уже другой схемы лечения.
Если инфекция подтверждена микроскопически и на основании клинических признаков, можно подбирать терапию. Сейчас фармацевтический рынок переполнен препаратами для лечения вагинального кандидоза. Не стоит забывать, что беременные женщины – это особый контингент пациентов, требующий тщательного подбора лекарственных средств.
Большинство таблеток для перорального приёма (Флуконазол, Дифлюкан, Флюкостат) запрещены беременным в связи с негативным влиянием на плод. Также необходима осторожность в лечении женщин в первом триместре, когда высока вероятность выкидышей, тонуса матки.
В основном гинекологи используют местные препараты для эрадикации Candida (свечи). Вагинальные средства безопасны, не всасываются в кровь и не проникают через плаценту, хорошо переносятся, побочные эффекты возникают редко. Многие из них эффективно справляются с молочницей.
Препараты для местного применения
![]()
- Пимафуцин. Выпускается в форме свечей, крема и таблеток для приёма внутрь. В состав каждой свечи входит 100 мг натамицина (антибиотик против грибов из группы макролидов). Действующее вещество отлично переносится, практически не имеет побочных эффектов, не всасывается в кровь при приёме внутрь (действует только в просвете кишечника). Устойчивость дрожжеподобных грибов к натамицину не развивается. Пимафуцин разрешён к применению у кормящих, беременных женщин. Для лечения кандидозного вульвовагинита используют свечи (по 1 на ночь), таблетки для устранения очага инфекции в кишечнике (по 1 таблетке 3-4 раза в сутки), крем для полового партнёра. Курс терапии рассчитан на 5-10 дней.Пимафуцин уже на второй день значительно уменьшает белые творожистые выделения при беременности.
- Нео-Пенотран. Свечи содержат в своём составе метронидазол (противопротозойное средство) и миконазол. Препарат можно назначать во втором и третьем триместрах беременности по одной свече перед сном 7-14 дней. Продолжительность лечения определяет лечащий доктор. Иногда может появиться незначительное раздражение, дискомфорт, жжение после введения свечей. Этот побочный эффект временный и не требует отмены препарата.
- Тержинан. Состав вагинальных свечей: нистатин, тернидазол, неомицин, преднизолон. Комплексный препарат практически не всасывается с поверхности слизистой, поэтомуможет назначаться у беременных, если это действительно необходимо. Курс лечения до 14-21 дня.
- Клотримазол. Таблетки для введения во влагалище также можно использовать для терапии молочницы (кроме первого триместра). Желательно совмещать лечение со спринцеванием растворами антисептиков (хлоргексидин, малавит) для лучшего эффекта.
- Виферон


Творожистые выделения без зуда и запаха могут говорить о патологии
Относительные и достоверные признаки беременности
Уточнить наличие беременности сможет только специалист. Однако до визита к нему женщина сама пытается предугадать наступление зачатия по косвенным признакам:
• Боль в области молочных желез. Возможно, женщина испытывала ее и раньше, но в данном случае болевые ощущения выражены ярче, что обусловлено гормональной перестройкой.
• Задержка менструации у женщин с регулярным циклом – один из признаков успешного зачатия.
• Изменение вкусовых предпочтений также связано с гормональными изменениями. Женщина предпочитает продукты или их сочетания, которые раньше не любила вовсе.
• Изменение общего самочувствия: ощущается усталость, сонливость, рассеянность.
Точные признаки, подтверждающие наступление зачатия:
• Увеличение размера матки при пальпаторном исследовании.
• Аускультация сердечных сокращений плода.
• Обнаружение плодного яйца при ультразвуковом исследовании. Данный способ – самый точный из всех существующих.
• Наличие ХГЧ (хорионического гонадотропина человека) в плазме. Концентрация гормона укажет на количество недель беременности.
Первые симптомы беременности определяются по наличию ХГЧ в анализе мочи, что и подтверждает тест. Вышеперечисленные признаки могут сопровождаться белыми выделениями (белями), которые не доставляют женщине сильного беспокойства. В медицине для них принят термин «лейкорея».
Выделения во время вынашивания плода
С наступлением беременности меняется гормональный фон. Продуцируется большое количество прогестерона. Именно под его влиянием сохраняется беременность, развивается плод. Однако он обладает иммуносупрессивным действием. Под влиянием прогестерона у беременной женщины изменяются выделения: они становятся белыми, более вязкими, отмечается предрасположенность к вагинальной инфекции (кандидозу).
Наличие у женщины кровянистых или коричневых выделений может быть как признаком гормональной перестройки, так и симптомом самопроизвольного аборта.
В подобной ситуации требуется госпитализация, постельный режим и назначение медикаментов.
Творожистые выделения без зуда и запаха на поздних сроках беременности следует расценивать как сигнал скорого родоразрешения. После отхождения слизистой пробки усиливается выделение белей. Если на фоне изменения характера выделений ощущаются боли в области поясницы или внизу живота, следует обратиться за помощью к специалисту. Обильные жидкие выделения могут говорить об отхождении околоплодных вод.
Об инфекционном заболевании свидетельствуют следующие признаки: зуд, боль, покраснение, шелушение, сухость кожи, раздражение. Часто присоединяется вторичная, условно-патогенная микрофлора, и тогда из-за расчесов могут возникать гнойники.

Белые выделения могут быть симптомом кандидоза, он требует комплексного лечения
Выделения – признак заболевания
Патологические выделения отличаются по цвету, объему, консистенции. Если они напоминают творог – это признак кандидоза. Научное название заболевания – кандидозный вагинит. Возбудителем являются грибы рода Кандида. В норме микрофлора влагалища включает возбудителей, но в умеренном количестве. Грибок не всегда передается при половых контактах, а возникновение симптомов тесно связано со снижением иммунитета. Нарушение соотношения микроорганизмов и увеличение числа грибков приводит к дисбалансу и проявлению заболевания.
- творожистые выделения без зуда и запаха – могут беспокоить женщину при вялотекущей инфекции; как правило, существуют еще и другие признаки;
- зуд в области влагалища и промежности;
- высыпания и раздражение в области больших и малых половых губ;
- жжение во время мочеиспускания.
Бывает так, что после зачатия у женщины возникает кандидоз, то есть белые выделения будут свидетельствовать больше не о наступлении беременности, а о патологии. Кандидоз в данном случае возникает по причине снижения иммунитета, а также увеличения концентрации прогестерона в крови. Некоторым женщинам вагинальный кандидоз доставляет беспокойство на протяжении всей беременности. Патология может проявляться, если в анамнезе имеется сахарный диабет и заболевания, снижающие иммунный ответ.
Лечение заболевания
Творожистые выделения без ощущения зуда и запаха, если причиной является заболевание, успешно лечатся с помощью медикаментов. В качестве этиотропной терапии назначаются противогрибковые средства, преимущественно местно. Кроме того, женщина может проводить спринцевание, орошение влагалища растворами.
- Клотримазол – предназначен для местного применения. Он эффективен в отношении не только грибков, но и грамположительных и грамотрицательных бактерий. Практически не всасывается в кровяное русло, поэтому не оказывает системного воздействия. Разрешается к применению во втором и третьем триместрах беременности.
- Мирамистин – применяется местно в виде раствора, обладает широким спектром действия. Препарат эффективен в отношении различных бактерий и грибков. Кроме того, оказывает противовирусное воздействие. В гинекологии применяется в виде орошений. Препарат разрешен к использованию во время вынашивания плода на протяжении всего периода беременности.
- Пимафуцин – применяется для лечения кандидоза при остром и хроническом течении. Выпускается в виде суппозиториев и таблеток. Лечение должно проводиться по схеме, которую одобрит специалист.
- Нистатин – противогрибковое средство, выпускается в виде суппозиториев, мази, таблеток. Один из недорогих, но эффективных препаратов. Применяется вагинально, ректально, наружно. Он эффективен в отношении грибковой инфекции, которая развивается на фоне длительной антибиотикотерапии.
- Бетадин – препарат, обладающий антисептическим действием. Выпускается в виде суппозиториев. Он эффективен в отношении большинства микроорганизмов, вирусов, грибов. Одно из заболеваний, при котором препарат назначается, – трихомониаз. В период беременности может быть назначен только в первом триместре.

Для профилактики белых творожистых выделений важно соблюдать меры гигиены
Увеличение объема цервикальной и влагалищной слизи часто является нормальным явлением. Чтобы чувствовать себя комфортно, необходимо использовать прокладки или чаще менять нижнее белье. Кроме того, рекомендовано:
- уменьшить или вовсе исключить применение вагинальных дезодорантов;
- не использовать для стирки нижнего белья ароматическое мыло, порошки с отдушками;
- убедиться, что слизистые оболочки наружных половых органов чистые и сухие.
Не рекомендовано проводить без надобности спринцевание, это может нарушить состав микрофлоры, что приведет к заболеванию.
Чтобы предотвратить симптомы молочницы, которые спровоцированы инфекцией, необходимо:
- использовать синтетические моющие средства без добавления отдушек;
- стирать нижнее белье с особой тщательностью;
- принимать душ или ванну с мылом или гелем, в состав которых не входят вещества с резким запахом;
- хорошо мыть руки, прежде чем прикасаться к наружным половым органам;
- носить белье из хлопчатобумажной ткани;
- вытирать гениталии по направлению спереди назад;
- отказаться от вредных привычек, которые предрасполагают к снижению иммунитета, а значит, развитию кандидоза;
- употреблять в пищу продукты, содержащие пробиотики; под их влиянием поддерживается баланс микрофлоры влагалища.
Молочница может повлиять на течение беременности. Даже если симптомы кандидоза кажутся очевидными, при первых признаках беременности решающее слово в диагностике и лечении должно принадлежать опытному специалисту.