Полипы эндометрия (эндометриальные полипы) — единичные или множественные ограниченные выросты эндометрия длиной 2—3 см, возникают обычно из его базального слоя. Большинство полипов, возникающих в пубертатном периоде, не подвергается циклическим изменениям. В редких случаях длина полипов достигает 6— 8 см и они частично оказываются в канале шейки матки или даже за пределами наружного зева. Полипы эндометрия располагаются на ножке или на широком основании.
Отличительной их особенностью являются кровеносные сосуды с утолщенными и склерозированными стенками, которые располагаются главным образом у оснований и в ножках полипов. В соскобе ножку полипа определяют по характеру сосудов и фиброзной соединительной ткани. В зависимости от соотношения стромы и железистого компонента выделяют железистые полипы [преобладает железистый компонент, железисто-фиброзные полипы] —наиболее частый вид полипов.
К редким видам полипов относят аденоматозные полипы. Они отличаются обилием железистой ткани, интенсивной пролиферацией эпителия; фиброзные и аденомиоматозные полипы: строма последних, кроме фиброзной ткани, содержит пучки гладких мышц. Плоскоклеточная метаплазия встречается редко, главным образом в аденоматозных полипах. Малигнизацию полипов, в том числе аденоматозных, наблюдают редко. При исследовании соскоба слизистой оболочки тела матки не следует ограничиваться диагнозом полипа эндометрия.
Полноценным является гистологический диагноз, в котором отражено и функционально-морфологическое состояние эндометрия, что является не менее, а иногда и более важным для определения тактики ведения больных.
Полипы слизистой оболочки истмической части матки встречаются реже и лишь у женщин пубертатного возраста преимущественно в возрасте 30 39 лет. Для этой патологии характерно наличие признаков полипов эндометрия и энлоцервикса железистый и / или покровный эпителий в одном и том же полипе бывает как эндоцервикалыюго, так и эндометриального типов.
Гиперплазия эндометрия проявляется оживленной пролиферацией желез и стромы эндометрия в связи с нарушениями нейрогормоналыюй регуляции менструального цикла.
Железистая (железисто-кистозная) гиперплазия наиболее часто встречается после 40 лет. В основе процесса лежит гиперэстрогенизм или длительная стимуляция эндометрия эстрогенами при невысоком содержании их в крови. Ановуляторные кровотечения, сопровождающиеся гиперплазией эндометрия, у большинства больных являются одним из проявлений стойкой и длительной однофазной функции яичников. Эндометрий резко утолщен за счет разрастания функционального слоя, но дифференцировка последнего на компактный и спонгиозный слои отсутствует.
Отличие железистой от железисто-кистозной гиперплазии функционального слоя не принципиальное и в основном сводится к наличию большего или меньшего числа кистозно расширенных желез (картина «швейцарского сыра» при железието-кистозной гиперплазии). На поверхности гиперплазированного эндометрия могут образоваться выступы различной величины, имеющие вид полипов на широком основании (полипозная форма гиперплазии). Количество желез увеличено, форма их и величина просветов желез разнообразны. Железистый эпителий цилиндрический, много митозов.
Строма эндометрия густая, местами отечная, состоящая из овальных клеток в состоянии оживленной пролиферации.
Ановуляторные кровотечения при гиперплазии, наступающие после длительного или короткого периода аменореи, обычно бывают продолжительными. Считают, что чем длительнее кровотечение, тем более скудным оказывается соскоб. Действительно, в некоторых случаях это бывает именно так и свидетельствует о закончившемся процессе отторжения гипернлазированного эндометрия. Вместе с тем процессы десквамации в последнем (независимо от длительности кровотечения) чаще всего ограничиваются небольшими участками в поверхностных отделах гиперплазированного эндометрия.
Морфологическим субстратом кровотечения могут быть участки эндометрия с расстройствами кровообращения: резко расширенные тонкостенные кровеносные сосуды типа синусоидов, расположенные в поверхностном слое слизистой оболочки, обычно ограниченные участки с выраженными дистрофическими изменениями и тромбированными сосудами при наличии или отсутствии очагов некроза.
При дифференциальном диагнозе необходимо иметь в виду, что полипы эндометрия с картиной «швейцарского сыра» и регрессивная железисто-кистозная гиперплазия очень похожи. Для последней, однако, характерны строма, бедная клетками, и местами уплощенный эндотелиоподобный железистый эпителий. Эта форма гиперплазии отличается от варианта атрофического эндометрия с кистозно расширенными железами большим количеством их и толщиной эндометрия.
Гиперплазия с секреторным превращением. При этом варианте гиперплазии в железистом эпителии отмечают признаки секреторного превращения, в частности появление в клетках субнуклеарных вакуолей, содержащих гликоген.
| страница | 28/309 |
| Дата | 25.08.2018 |
| Размер | 11.06 Mb. |
| Тип | Руководство |
Слизистая оболочка истмической части матки в определенной мере сходна с эндометрием, однако имеются и отличия. Количество желез в слизистой оболочке истмуса меньше, некоторые из них расположены почти параллельно поверхности слизистой и границе ее с миометрием. В поверхностном и железистом эпителии, как и в эндометрии, различают два типа клеток: цилиндрические и мерцательные. И те и другие содержат малое количество гликозами-ногликанов и кислых гликозаминоглюкуронгликанов. Последние определяются лишь в апикальной части цитоплазмы. В небольшом количестве гликозаминогликаны находятся и в секрете при наличии последнего в просвете желез. Что касается сведений об активности ферментов, то в литературе упоминается щелочная фосфатаза, активность которой высока в эпителии перешейка, однако в противоположность эндометрию — только во 2-й половине менструального цикла. Функциональный слой в слизистой оболочке истмуса не образуется, и поэтому в течение менструального цикла изменения в ней выражены слабо [31]; в секреторной фазе железы приобретают пилообразную форму и активно продуцируют секрет, а ближе к менструации в клетках стромы иногда наблюдается децидуобразная
1.3. Репродуктивные органы репродуктивной системы
реакция. Поскольку у женщин с нормальным менструальным циклом слизистая оболочка перешейка бывает весьма тонкой и имеет плотную строму, в диагностическом соскобе она определяется (при отсутствии патологии) лишь при достаточно интенсивном выскабливании слизистой оболочки именно этого отдела. В подобных случаях при отсутствии соответствующей информации патологоанатом может прийти к ошибочному заключению о неполноценной стадии секреции слизистой тела матки. Слизистая оболочка церви-кального канала (эндоцервикс) ограничена у женщин репродуктивного возраста зоной гистологического внутреннего зева и областью наружного зева влагалищной части шейки матки.
У новорожденной девочки длина шейки матки составляет 2 /3 длины матки, у женщин репродуктивного возраста — около 3 см, причем на долю выступающей во влагалище ее части (эктоцервикс) приходится около половины длины шейки матки. Диаметр последней равен 2,5 см. Наружный маточный зев, имеющий у рожавших женщин вид поперечной щели, разделяет влагалищную часть шейки на переднюю и заднюю губы. Влагалищная часть шейки матки состоит преимущественно из фиброзной ткани; эластической ткани в ней мало, исключение представляют лишь стенки кровеносных сосудов.
Строение эндоцервикса отличается большой сложностью. Слизистая оболочка состоит из эпителия и собственной пластинки (lamina propria). Принято считать, что в эндоцервиксе проходят ветвящиеся железы, открывающиеся в канал. Однако ряд исследователей, используя методы серийных срезов, гистотопографического исследования и последующей реконструкции шейки матки, показали, что эндоцервикальные железы представляют собой структуры различных видов: углубления, щели и туннели, а также структуры, внешне напоминающие железы [32]. Покрытые эпителием большие ветвящиеся тубулярные крипты (в количестве около 100), составляющие описанные выше образования, расположенные между складками слизистой оболочки, проникают на глубину до 4 мм, т.е. немногим менее чем на 50 % толщины стенки цервикального канала [100]. В дальнейшем указанные тубулярные крипты обозначаются нами как эндоцервикальные или шеечные железы, а их эпителий — как железистый.
Кровеносные и лимфатические сосуды разветвляются вблизи поверхности эндо- и эктоцервикса и формируют сосудистую сеть, доступную для кольпоскопического исследования.
Глава 1. Структура и функция репродуктивной системы в возрастном аспекте
В шейке матки выделяют три типа эпителия: 1) высокий цилиндрический (эндоцервикальный) эпителий, продуцирующий слизистый секрет (муцин); 2) истинный, или нативный, плоский многослойный эпителий; 3) метапластический плоский эпителий.
В различные возрастные периоды граница многослойного и цилиндрического эпителия несколько смещается, что имеет значение для акушера-гинеколога и клинического патолога прежде всего в диагностическом отношении. Так, у плода позднего гестационного возраста эндоцервикс покрыт однорядным высоким цилиндрическим эпителием, а влагалищная часть шейки матки — нативным многослойным плоским эпителием. Таким образом, в шейке матки образуется граница двух генетически различных типов эпителия. Область, где они граничат между собой, именуют стыком или соединением. Поскольку резкий переход одного типа эпителия в другой наблюдается не так часто, эту область называют иногда переходной зоной.
По данным И. А. Яковлевой [49], основанным на результатах гистологических исследований, граница между эпителиями экто- и эндоцервикса у плода в возрасте до 7-го месяца внутриутробного развития располагается на уровне наружного маточного зева, в последние месяцы внутриутробного развития — в области эк-тоцервикса, у новорожденных детей грудного и раннего детского возраста — чаще также в области эктоцервикса, в период наступления половой зрелости — на уровне наружного маточного зева. Колъпоскопия, проведенная с помощью детского вагиноско-па у детей в первые 24 дня жизни [92], показала, что лишь в 9,7 % наблюдений влагалищная часть шейки матки полностью покрыта многослойным плоским эпителием; в остальных случаях граница между эндоцервикальным и плоским многослойным эпителием находилась на различном уровне эктоцервикса, притом более чем в 50 % наблюдений эктопия цилиндрического эпителия занимала болев половины поверхности эктоцервикса, а в 10 % — всю его поверхность. В дальнейшем граница эпителиев экто- и эндоцервикса может устанавливаться на уровне, близком к наружному маточному зеву или в его области.
По данным отдельных авторов [49], отмечаемая приблизительно в 50 % наблюдений так называемая врожденная эрозия у детей грудного и раннего детского возраста исчезает к периоду полового созревания. Мы также считаем, что начиная с периода новорожденности
1.3. Репродуктивные органы репродуктивной системы
процесс «передвижки» эпителия может задерживаться (на неопределенный срок); при этом эндоцервикальный эпителий, частично располагаясь на эктоцервиксе, образует врожденную эктопию. По данным А. Ф. Куперта [23], в первые 2 недели жизни девочки строение эндо- и эктоцервикса не отличается от такового у плодов при доношенной беременности. Стык эпителиев у большинства детей этого возраста расположен в области наружного маточного зева. К концу 1-го месяца жизни эндоцервикальный эпителий становится низким, призматическим. Покровный эпителий влагалищной части шейки матки истончается, теряет дифференцировку клеток и насчитывает к этому времени до 14-16 рядов. Указанные изменения отражают возрастные особенности и влияние гормонов матери. Аналогичным образом под действием гормонов происходит восстановление морфологической дифференцировки различных типов эпителия экто- и эндоцервикса у женщин в репродуктивном периоде.
Согласно данным литературы, в репродуктивном периоде жизни переходная зона остается смещенной на влагалищную часть шейки матки у 30 % женщин. При наступлении половой зрелости, во время первой беременности шейка матки несколько увеличивается в размерах, изменяются ее очертания, что может сопровождаться выворотом дистальной части эндоцервикса (эктропион). Под воздействием кислой среды влагалища эта часть эндоцервикального эпителия (в равной мере это относится и к ранее эктопированному эпителию) может превращаться в метапластический плоский эпителий, образуя новый стык между эпителиями; зона, в которой происходят изменения типа плоскоклеточной метаплазии, называют зоной превращения. Механизм развития плоскоклеточной метаплазии (в рассматриваемой ситуации она имеет физиологический характер) протекает по типу непрямой метаплазии с участием резервных клеток. Этот процесс складывается из пролиферации последних с последующим развитием незрелой и зрелой плоскоклеточной метаплазии. У девушек и у женщин репродуктивного возраста соединение эпителиев локализуется дистальнее наружного маточного зева, а в постменопаузе — в цервикальном канале (по нашим наблюдениям, смещение границ эпителиев и образование стыка последних в слизистой оболочке цервикального канала происходят не в менопаузе, а несколько раньше — в возрасте 37—40 лет).
Эндоцервикс, как и слизистая оболочка истмической части матки, характеризуется плотной стромой; в диагностическом соскобе
Глава 1. Структура и функция репродуктивной системы в возрастном аспекте
(не при интенсивном выскабливании) частицы его определяются лишь в некоторых случаях беременности (нарушенной), при приеме женщиной гормональных препаратов с целью контрацепции или терапии, а также при патологических изменениях эндоцервикса. Строма слизистой оболочки канала шейки матки представлена волокнистой соединительной тканью, содержащей клетки; будучи богата кровеносными сосудами, она бедна эластическими волокнами и клетками гладкомышечной ткани. В строме эндоцервикса можно обнаружить небольшое количество лимфоцитов и плазматических клеток; более часто они выявляются в зоне трансформации в лю-теиновую фазу цикла. Наличие указанных клеток в неизмененном эндоцервиксе определяется общей реакцией организма и обменными сдвигами в нем, свидетельствуя об иммунологической реакции, в частности, на некроз клеток в процессе метапластических изменений. Однако следует иметь в виду, что при наличии эндоцервицита обычно отмечается иная зависимость — в таких случаях метапла-стические процессы часто являются следствием хронического воспаления.
Несмотря на богатство кровеносными сосудами слизистой оболочки (последняя без ясных границ переходит в мышечный слой стенки цервикального канала), спиральные сосуды в ней отсутствуют и характеристика стромы на протяжении менструального цикла соответственно не изменяется. Однако в эпителии желез (крипт), продуцирующих муцин, последний заполняет канал, образуя слизистую пробку. Во время овуляции под воздействием эстрогенных гормонов секреция слизи усиливается, повышается ее прозрачность, растяжимость, изменяется и химическая характеристика муцина. Наружный зев шейки матки в это время напоминает зрачок. Образующаяся в фолликулиновую фазу цикла слизистая пробка не только препятствует проникновению инфекции в матку, но и принимает участие в репродуктивной функции: она облегчает передвижение сперматозоидов через цервикальный канал в матку и маточные трубы. После овуляции слизь становится более густой и передвижение сперматозоидов затруднено.
Открывающиеся в канал шейки железы (длина их варьирует у разных женщин и бывает различной у одной и той же женщины) выстланы однослойным высоким цилиндрическим эпителием, под которым располагаются в один ряд над базальной мембраной клетки округлой или кубической формы, именуемые резервными, либо
1.3. Репродуктивные органы репродуктивной системы
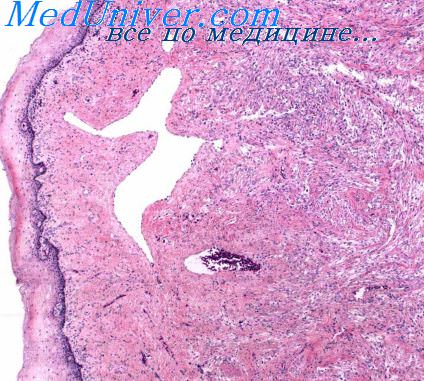
базальными, либо субцилиндрическими (рис. 1.20). Следует подчеркнуть, что эти клетки обнаруживаются не на всем протяжении канала, однако при исследовании ступенчатых срезов в участках стыка плоского многослойного и цилиндрического эпителия в репродуктивном периоде они, как правило, выявляются. В подэпите-лиальной соединительной ткани железы располагаются на различном уровне, образуя так называемое железистое поле.

Рис. 1.20. Эндоцервикс; под высоким цилиндрическим эпителием располагаются в один ряд резервные клетки, х 100
Единое мнение относительно изменений, происходящих в слизистой оболочке канала шейки матки в различные фазы менструального цикла, отсутствует, и в настоящее время вопрос о морфологических изменениях в эндоцервиксе на протяжении менструального цикла остается нерешенным.
Принято считать, что эндоцервикальный эпителий представлен двумя типами клеток (не считая резервных): секреторными и реснитчатыми. Секреторные клетки (они обычно преобладают) продуцируют как кислые гликозаминоглюкуронгликаны, так и глико-заминогликаны. Выделяемые дополнительно бокаловидные клетки [46] несут ту же функцию, что и секреторные; другими словами, их следует отнести к одному типу клеток, проходящих последовательные преобразования в процессе секреции слизи. Реснитчатые клетки, представленные небольшим количеством клеток, располагающихся между секреторными, способствуют транспорту секрета
Глава 1, Структура и функция репродуктивной системы в возрастном аспекте

благодаря постоянным движениям ресничек в дистальном (к наружному маточному зеву) направлении.
Рис. 1.21. Комплекс клеток эндо-цервикального (высокого цилиндрического) эпителия с ядром, расположенным базально; в цитоплазме— секреторные гранулы, х250
При исследовании мазков (препаратов, приготовленных из аспирированного содержимого цервикального канала и окрашенных гематоксилином-эозином) независимо от фазы менструального цикла клетки высокого цилиндрического эпителия различаются по величине и форме, что в основном зависит от проекции их расположения в препаратах. Они имеют цилиндрическую вытянутую форму и базально расположенное ядро (рис. 1.21), реже последнее располагается центрально. Наличие в цитоплазме клеток эндоцервикаль-ного эпителия мелких сливающихся оранжево-красных гранул, обнаруживаемых при люминесцентно-цитологиче-ском исследовании препаратов, флюорохромированных акридиновым оранжевым, указывает на содержание в ней РНК, что подтверждено окраской метиловым зеленым — пиронином. Изредка клетки содержат вакуоли в цитоплазме. Нередко при расположении клеток в различных плоскостях клеточные комплексы напоминают пчелиные соты, при боковой проекции — палисад. Среди этих клеток, являющихся секреторными, встречаются клетки с ресничками на апикальной поверхности — реснитчатые клетки (рис. 1.22, а). Эндоцервикальный эпителий отличается от парабазальных клеток эксцентричным расположением ядра и нежной цитоплазмой.
В наших наблюдениях базальная мембрана эндоцервикально-го эпителия имеет сходство по тонкой структуре с базальной мембраной покровного эпителия влагалищной части, отличаясь от по-
следней более ровными контурами и несколько меньшей толщиной (20-30 нм). По данным И. А. Яковлевой и соавт. [49], клетки эндоцервикального эпителия соединяются с базальной мембраной редкими полудесмосомами, тогда как, по нашим наблюдениям и наблюдениям других авторов, этот контакт осуществляется всей прилегающей к базальной мембране поверхностью клетки. На апикальной поверхности этих клеток хорошо выражены многочисленные микроворсинки, длинные и тонкие в фолликулиновую фазу цикла и более ветвистые — в лютеиновую (Л. С. Ежова, Л. А. Беляева).

Рис. 1.22. Ультраструктура эндоцервикального эпителия:
а — фрагмент апикальной поверхности реснитчатых и секреторных клеток; б —
Фрагмент апикальной поверхности секреторных клеток; Мв — микроворсинки;
Маточные трубы
Маточные трубы представляют собой трубки, которые берут начало из полости матки, идут в стороны от матки и другим своим концом примыкают к яичникам. Маточная труба имеет 4 отдела:
- интрамуральный
- истмический
- ампулярный
- фимбриальный
Интрамуральный отдел. Это начальный отдел маточной трубы, который находится в толще стенки матки.
Истмический отдел. В этом отделе маточная труба имеет вид тонкой трубки диаметром около 5 мм, длиной 2-3 см.
Ампулярный отдел. Маточная труба расширяется. Диаметр ее в этом отделе около 1 см, длина 4-5 см. В этом отделе чаще всего развивается трубная беременность.
Фимбриальный отдел. Это конечный отдел маточной трубы. Фимбриальный отдел имеет вид воронки. Края воронки представлены фимбриями — тонкими, нежными, напоминающими щупальца, выростами. Он находится в контакте с яичником. Во время овуляции (выхода яйцеклетки из яичника) фибрии, по-видимому, охватывают ту часть яичника, где происходит овуляция и маточная труба принимает яйцеклетку.
Маточная труба имеет три слоя.
Внутренний слой — слизистая оболочка (эпителий), состоящая из клеток. На поверхности клетки имеются, напоминающие ресницы выросты, которые находятся в постоянном движении. Они качаются, направляя движение жидкости в сторону матки. Тем самым способствуют продвижению яйцеклетки в полость матки. Инфекция маточных труб, особенно гоноррея и хламидиоз поражает этот эпителий в первую очередь. Эпителий теряет реснички, замещается фиброзной тканью. Площадь поражения зависит от выраженности воспаления. Труба, лишенная эпителия плохо выполняет свою функцию. Яйцеклетке сложнее попасть в матку. По этой причине возникает трубная беременность.
Средний слой — мышечный. Он делает трубу подвижной. Маточная труба живой, подвижный орган, способный перистальтировать как кишечник. Если воспаление, вызванное инфекцией, захватит мышечный слой, то последствием этого может быть фиброз (замена мышечной ткани соединительной). Маточная труба будет парализована и потеряет способность к перистальтике (движению). Парализованная маточная труба не способна протолкнуть яйцеклетку в матку.
Наружный слой. Внешняя оболочка маточной трубы – это брюшина. Брюшина покрывает и другие органы брюшной полости. Острое воспаление придатков, как правило, поражает всю толщу стенки маточной трубы. Такое воспаление вызывает слипчивый процесс, что является причиной спаек. Спайки связывают, парализуют маточную трубу. Процесс доставки яйцеклетки будет нарушен на всех этапах. Окутанная спайками, парализованная, потерявшая эпителий маточная труба не способна выполнять свою функцию.