Содержание
Уреаплазму изучают специалисты по медицине во всем мире [1] , но до сих пор в научной среде не сложилось единого мнения об этом микроорганизме и его опасности для жизни и здоровья. Анализ на уреаплазму можно сдать практически в любой лаборатории, но диагноз «уреаплазмоз» может поставить только врач после полного обследования. В нашей статье мы рассказываем, какие заболевания вызывает уреаплазма и какие анализы для выявления микроорганизма существуют.
Что такое уреаплазмоз и почему он может быть опасен
Существует два вида уреаплазм — Ureaplasma urealyticum и Ureaplasma parvum. Они отличаются между собой ДНК [2] . Ученые не могут прийти к соглашению, какой из этих микроорганизмов более опасен. Одни указывают, что U.urealyticum чаще вызывает уретрит. Другие возражают, что U.parvum более распространена, а значит, чаще становится причиной осложнений беременности. А третьи вообще заявляют, что разницы в патогенности этих двух видов нет и одинаково опасны оба вида [3] .
При проведении анализов часто определяют не конкретный тип уреаплазм, а Ureaplasma spp., то есть сразу обе формы.
Уреаплазма передается в подавляющем большинстве случаев при половых контактах. Этот микроорганизм прикрепляется к клеткам, в том числе к сперматозоидам, и с ними может легко попасть даже в верхние отделы половой системы женщины [4] .
Пока неизвестно, является ли обнаружение уреаплазмы опасным само по себе [5] . В исследованиях, которые были проведены в Америке, уреаплазму обнаружили у 40–80% женщин без каких-либо признаков заболевания [6] . Ученые из Польши анализировали данные, полученные не только от здоровых женщин, но и от пациенток с различными гинекологическими заболеваниями. По результатам исследований, уреаплазму у здоровых женщин выявляли значительно реже, в 8,8% против 31,8% [7] .
А вот опасность уреаплазмы во время беременности уже доказана. В некоторых случаях именно этот микроорганизм становится причиной самопроизвольного аборта. Если мать инфицирована во время беременности, то при затяжных родах уреаплазма может проникнуть в околоплодные воды. Это приводит к поражению глаз, легких и других органов новорожденного.
Особенно велик риск тяжелых осложнений, если ребенок рождается недоношенным. У таких детей уреаплазма может привести к поражению легких или головного мозга и даже к летальному исходу.
Для самой женщины уреаплазма тоже несет опасность. Микроорганизм может вызывать осложнения после аборта или родов. Причем иногда — очень серьезные, с повышением температуры, изменением лабораторных показателей [8] .
У мужчин уреаплазма может вызывать уретрит, а потом — распространиться на предстательную железу и яички. Из-за воспаления развиваются простатит и бесплодие.
Для диагностики уреаплазмоза недостаточно просто сдать анализ, обязательно нужно учитывать данные гинекологического или урологического обследования.
Когда назначают анализы
Анализы на уреаплазмоз назначают при воспалительных заболеваниях малого таза у мужчин и женщин, при дисбиозе влагалища. Также это исследование обязательно проводят донорам спермы, пациентам с бесплодием, женщинам после выкидышей и самопроизвольных абортов, даже если клинических признаков заболевания нет [9] .
Если планируется операция на органах мочеполовой системы, то анализ на уреаплазмоз тоже придется сдать. Этот микроорганизм повышает риск развития инфекционных осложнений [10] .
Как берут биоматериал на анализ на уреаплазмоз у мужчин
В данном случае материалом для исследования может быть моча, соскоб с поверхности уретры и эякулят. У мужчин уреаплазмы обитают именно на поверхности эпителия уретры, поэтому в моче и в соскобе их будет наибольшее количество.
Перед взятием соскоба придется воздержаться от походов в туалет хотя бы 3 часа — на поверхности уретры должно накопиться достаточное количество возбудителя. Биоматериал забирает врач с помощью тонкого зонда со щеточкой на конце. Это не слишком приятная процедура, но при соблюдении всех правил взятия материала сильной боли она не вызывает.
Альтернативный вариант — сдать на анализ первую порцию утренней мочи, около 50 мл. Но в данном случае точность исследования во многом зависит от того, как был собран биоматериал и как быстро его доставили в лабораторию.
Эякулят или секрет простаты собирают при подозрении на простатит, орхит или эпидидимит, вызванный уреаплазмой, а также при мужском бесплодии или перед донорством спермы. Перед исследованием нужно как минимум два дня воздерживаться от половых контактов. Сперму собирают в специальный контейнер, который можно получить в лаборатории или приобрести самостоятельно.
Еще один вариант — определить уровень антител к уреаплазме в крови. Это универсальный метод исследования, который используется вне зависимости от пола. Кровь забирают из вены натощак или через 4–5 часов после еды.
Как берут биоматериал на анализ на уреаплазму у женщин
У женщин для проведения исследования на уреаплазмоз берут соскоб из уретры, из влагалища, с шейки матки. Место забора биоматериала зависит от имеющихся воспалительных заболеваний и цели исследования [11] .
При признаках уретрита исследуют соскоб из уретры, при дисбиозе или вагините — со стенок влагалища. Если есть подозрение на воспаление других органов половой системы — материал берут из цервикального канала шейки матки.
Для взятия мазка женщина садится в гинекологическое кресло. Врач с помощью специальных зондов-щеточек делает соскоб, оформляет направление и отправляет полученный материал на исследование. Обычно вся эта процедура проходит безболезненно и может вызвать только небольшой дискомфорт.
Какие методы анализа могут быть назначены
Основными методами исследования на уреаплазмоз являются ПЦР, микробиологическое исследование и ИФА.
С помощью ПЦР можно обнаружить даже небольшое количество уреаплазмы, но не всегда это говорит о развитии инфекции. Для проведения ПЦР используют мазки из уретры или половых органов, эякулят, сперму или первую порцию мочи. В лаборатории проводят подготовку материала и исследуют его с помощью специальной аппаратуры.
Чувствительность ПЦР для выявления уреаплазмы — 96%, специфичность — 98% [12] . Исследование проводится за 1–2 рабочих дня, но если уреаплазма была обнаружена, требуются подтверждающие тесты. В этом случае результаты могут прийти только через несколько дней.
ИФА часто называют «анализом крови на уреаплазмоз», хотя на самом деле это исследование позволяет выявить не инфекцию, а антитела к ней. Для проведения ИФА используется сыворотка крови. Ее исследуют в лаборатории при помощи тест-систем и определяют содержание разных классов иммуноглобулинов.
ИФА-диагностику можно проводить только в комплексе с ПЦР- или микробиологическим исследованием. Само по себе наличие или отсутствие титров не позволяет поставить диагноз. У здорового человека в крови могут обнаружить антитела к уреаплазме. И наоборот, у пациента с уреаплазмозом антител может не быть из-за сниженного иммунитета или из-за того, что иммуноглобулины еще не успели выработаться. Поэтому исследование рекомендовано проводить два раза с промежутком как минимум в 10 дней.
ИФА занимает от 1 до 4 рабочих дней. Результат исследования представляет собой информацию о титре антител в крови.
Микробиологическое исследование проводится для обнаружения в материале самих микроорганизмов. Биоматериал (мазок, эякулят, простатический секрет или мочу) для этого исследования помещают в стерильный контейнер с питательной средой и отправляют в лабораторию. Если в материале были уреаплазмы, то они начинают образовывать колонии.
Кроме классического микробиологического исследования, могут проводить быстрый анализ с использованием тест-систем. Они позволяют определить вид уреаплазмы, количество клеток возбудителя и чувствительность к антибиотикам без использования стандартных питательных сред [13] .
Преимуществом микробиологического исследования является его 100% специфичность и возможность сразу оценить количество уреаплазм и эффективность антибактериальных препаратов [14] . Из недостатков — длительность исследования в среднем 5–7 дней.
Как прочитать бланк с результатами исследования
Правильно расшифровать результаты исследований на уреаплазмоз может только врач. Далеко не всегда присутствие этого микроорганизма говорит об уреаплазмозе. В небольших количествах его находят и у совершенно здоровых людей.
Уреаплазмоз могут диагностировать, если случай подходит под три главных критерия:
- есть воспалительное заболевание мочеполовой системы;
- обнаружена уреаплазма;
- нет других микроорганизмов, которые могли бы вызвать воспаление.
Саму уреаплазму обнаруживают с помощью ПЦР- и микробиологического исследований. Существуют качественные и количественные методы ПЦР. Качественные позволяют только сказать, есть этот микроорганизм в исследуемом материале или нет. Этот метод больше применяется для массового скрининга, чем для постановки диагноза. Потому что даже положительный результат не говорит в пользу заболевания, но требует более тщательного обследования.
ПЦР количественным методом — более точное исследование. Если уреаплазма не обнаружена, значит, заболевания нет. Если обнаружена в количестве менее 104 копий микроорганизма, это, скорее всего, говорит о здоровом носительстве. Если микроорганизм обнаружен в количестве более чем 104 копий, то есть вероятность уреаплазмоза и нужно смотреть результаты других анализов и обследований.
Примерно та же ситуация и с микробиологическим исследованием. Если уреаплазма не выявлена, значит, все в порядке. Если ее показатель менее 104 КОЕ/мл, скорее всего, речь идет о носительстве. Если больше — врач будет оценивать результаты всех исследований в комплексе.
Определение антител к уреаплазме в крови — вспомогательный метод исследования. С его помощью диагноз поставить нельзя, но можно использовать его в комплексе с другими исследованиями.
Результат ИФА может быть положительный, отрицательный и сомнительный. Положительный результат означает, что обнаружены антитела к уреаплазме. Обычно в бланке также указывают уровень антител или коэффициент позитивности. С его помощью можно сравнить результаты двух последовательных анализов. Более достоверные результаты можно получить, если сделать два анализа с разницей в 10–14 дней. Если будет рост титра, вероятнее всего развитие инфекции.
Если результат отрицательный — антител нет. Правда об отсутствии инфекции это не говорит. Если заражение произошло недавно, то организм просто не успел выработать защиту против нее. Сомнительный результат — это пограничные значения. В таком случае лучше повторить исследование примерно через 7–10 дней.
Сколько стоит анализ на уреаплазмоз?
На стоимость анализа на уреаплазму влияет вид исследования, стоимость оборудования и используемых тест-систем, престижность лаборатории или клиники.
В среднем ИФА-анализ для определения антител к уреаплазме в крови будет стоить 600–700 рублей для каждого вида иммуноглобулинов. ПЦР качественным методом стоит около 300 рублей, количественным — 400–500 рублей. Микробиологическое исследование в среднем стоит 1000 рублей, а разброс цен примерно от 800 до 1700 рублей.
К стоимости исследования следует добавить стоимость взятия крови (120–200 рублей) или мазка (300–400 рублей) [15] .
Уреаплазма — еще не изученный до конца микроорганизм. К результатам анализа на уреаплазму нужно относиться осторожно и обязательно учитывать результаты обследования у гинеколога или уролога, планируемую беременность и другие факторы. И помните, что диагноз может поставить только врач.

- 1 Рахматулина М.Р. Генетические варианты U. Parvum и их роль в развитии воспалительных заболеваний мочеполовой системы//М.Р. Рахматулина, К.И. Плахова, О.Н. Игонина/Вестник дерматологии и венерологии. 2014. №3. С. 79-84
- 2 Клюбин А.В. Создание ДНК-макроматриц для геномного сканирования штаммов Ureaplasma parvum//А.В. Клюбин, О.В. Селезнева, В.В. Челышева, К.Т. Момыналиев/Микробиология. 2009. Т. 78. №6. С. 773-779
- 3 Заручейнова О.В. Методы лабораторной диагностики урогенитальных инфекций, ассоциированных с Mycoplasma hominis и Ureaplasma spp.//О.В. Заручейнова/Инфекция и иммунитет. 2014. Т.4. №4. С. 331-338
- 4 Брагина Ю.Н. Влияние уреаплазмоза на состояние внутриутробного плода // Ю.Н. Брагина, Н.А. Тюрина/Приоритетные научные направления: от теории к практике. 2016. №24-1. С. 50-54
- 5 Белик И.Е. Современные принципы ведения больных урогенитальным уреаплазмозом//И.Е. Белик, М.И. Гордейкин/Дерматология и венерология. 2009. №1 (43). С.57-61
- 6 Ken B., Waites M.D. Ureaplasma Infection. http://reference.medscape.com/refarticle-srch/231470-overview
- 7 Elias M., Grzeko J., Siejkowski R., Nowicka J. The presence of Mycoplasma hominis and Ureaplasma urealyticum in the cervical canal of uterus. Ginekol Pol.— 2005.— Vol. 76(1).— P. 28–32.
- 8 Брагина Ю.Н. Влияние уреаплазмоза на состояние внутриутробного плода//Ю.Н. Брагина, Н.А. Тюрина/Приоритетные научные направления: от теории к практике. 2016. №24-1. С. 50-54
- 9 Федеральные клинические рекомендации по ведению больных урогенитальными заболеваниями, вызванными Ureaplasma spp., Mycoplasma hominis, утвержденные Российским обществом дерматовенерологов и косметологов, Российским обществом акушеров-гинекологов, 2015
- 10 Заручейнова О.В. Методы лабораторной диагностики урогенитальных инфекций, ассоциированных с Mycoplasma hominis и Ureaplasma spp.//О.В.Заручейнова/Инфекция и иммунитет. 2014. Т.4. №4. С. 331-338
- 11 Федеральные клинические рекомендации по ведению больных урогенитальными заболеваниями, вызванными Ureaplasma spp., Mycoplasma hominis, утвержденные Российским обществом дерматовенерологов и косметологов, Российским обществом акушеров-гинекологов, 2015
- 12 Заручейнова О.В. Методы лабораторной диагностики урогенитальных инфекций, ассоциированных с Mycoplasma hominis и Ureaplasma spp.//О.В. Заручейнова/Инфекция и иммунитет. 2014. Т.4. №4. С. 331-338
- 13 Федеральные клинические рекомендации по ведению больных урогенитальными заболеваниями, вызванными Ureaplasma spp., Mycoplasma hominis, утвержденные Российским обществом дерматовенерологов и косметологов, Российским обществом акушеров-гинекологов, 2015
- 14 Заручейнова О.В. Методы лабораторной диагностики урогенитальных инфекций, ассоциированных с Mycoplasma hominis и Ureaplasma spp.//О.В. Заручейнова/Инфекция и иммунитет. 2014. Т.4. №4. С. 331-338
- 15 https://www.invitro.ru/ ,
http://www.cmd-online.ru/analizy-i-tseny/ureaplazma-kachestvennoje-opredelenije-antitel-iga_042002/ ,
http://www.analizmarket.ru/tests/id/3001
После лечения уреаплазмоза нужно обязательно сдать контрольный анализ, который выявит, насколько эффективным было лечение. Сдавать контроль-тест лучше через пару недель после окончания терапии. И, конечно, во время лечения и после необходимо предохраняться барьерными контрацептивами.
Общая информация об исследовании
U. urealyticum – это бактерии, которые относятся к группе микоплазм. Это необычайно мелкие организмы, самые маленькие свободноживущие существа на Земле.
В медицине обращают внимание на два вида уреаплазм: U. urealyticum и U. parvum, т. к. именно они способны вызывать заболевания. Однако в большинстве случаев наличие у пациента уреаплазм не сопровождается никакими симптомами, т. е. эти бактерии могут присутствовать в микрофлоре здорового человека.
Уреаплазмы присутствуют у 40-70 % здоровых женщин, ведущих половую жизнь. У мужчин они встречаются реже. Передача уреаплазм возможна половым путем или при родах.
Однако иногда эти бактерии могут быть причиной уретрита – воспаления мочеиспускательного канала. Заметим, что U. urealyticum – это только один из возможных возбудителей уретрита, который вызывается также гонококками (Neisseria gonorrhoeae), хламидиями (Chlamydia trachomatis), трихомонадами (Trichomonas vaginalis), микоплазмами (Mycoplasma genitalium) и другими микроорганизмами. По внешним симптомам невозможно определить возбудителя, поэтому для точного диагноза (и выбора правильного метода лечения) нужны лабораторные тесты.
- боль, жжение в мочеиспускательном канале,
- слизистые выделения,
- гной в моче.
- выделения из влагалища,
- боль при мочеиспускании,
- боли в животе.
Некоторые исследователи считают, что между уреаплазмами и осложнениями при беременности есть связь, однако это не доказано. Поэтому анализ на уреаплазму при беременности не обязателен. Тем не менее многие диагностические лаборатории рекомендуют выявлять U. urealyticum (и впоследствии проводить терапию против нее), даже если симптомов болезни нет.
Недоказанные последствия уреаплазменной инфекции: преждевременные роды, мертворождение, бесплодие, хориоамнионит, у новорождённых – менингит, легочная дисплазия, пневмония.
После того как в организм попадают болезнетворные микроорганизмы, он начинает с ними бороться. Один из способов борьбы – это выработка антител (специальных белков иммуноглобулинов). Существует несколько типов иммуноглобулинов: IgG, IgM, IgA и др.
Антитела класса A присутствуют у человека в крови (сывороточный IgA) и в других биологических жидкостях: в слюне, слезах, молозиве и пр. (секреторный IgA). Секреторный IgA проявляет антибактериальный эффект, а вот функции сывороточного IgA еще не до конца изучены. Известно, что его нехватка часто связана с аутоиммунными, аллергическими заболеваниями.
Хотя роль сывороточного IgA не совсем ясна, его можно использовать для диагностики заболеваний. Уровень IgA (как и IgG) возрастает, когда в организм попадают чужеродные бактерии. Эти антитела можно обнаружить не раньше чем через неделю после инфицирования. Если лечение успешно – все бактерии погибли, – то уровень IgA постепенно (в течение нескольких месяцев) снижается.
В случае повторной инфекции уровень IgA опять повышается, причем антитела появляются в большем количестве и быстрее, чем в первый раз.
Наличие Ureaplasma urealyticum означает, что человек был инфицирован этими бактериями. Однако, как уже было сказано, связь между присутствием бактерий и заболеванием недостаточно изучена, так что антитела против уреаплазм являются скорее дополнительным фактором для постановки диагноза, а не решающим.
Для чего используется исследование?
- Чтобы установить, инфицирован ли человек бактериями Ureaplasma urealyticum.
- Для определения возбудителя уретрита (в совокупности с другими данными).
- Для выявления скрытой уреаплазменной инфекции.
Пациенты интересуются, как определяют антитела к уреаплазме. Уреаплазма уреалитикум — возбудитель болезни уреаплазмоза, представляющий собой микроорганизмы без клеточной стенки. Размножение их осуществляется при простом делении. Питательные вещества они находят на слизистых тканях человека и способны заселять половые органы и мочеиспускательный канал. В запущенном виде болезнь может распространиться и на другие внутренние органы.
Как определяют в крови антитела?
Уреаплазма делится на 2 вида (биовара): уреаплазма уреалитикум и уреаплазма парвум. Каждый вид делится на 14 подвидов этого микроорганизма.
При сдаче анализов у человека очень часто выявляют несколько видов бактерий. Как правило, они относятся к обоим биоварам. Клетки уреаплазмы также могут проявлять протеазную активность IgA, заполняя слизистые.
У взрослых чаще заболевание передается половым путем. У детей микробы передаются от матери через плаценту или же при родах, при прохождении плода через родовые пути.
По мере взросления ребенка процент уреаплазмы в его организме снижается и лишь с началом активной половой жизни начинает вновь увеличиваться.
Данный вид микроорганизмов способен вызывать воспалительные реакции организма и влечет за собой неприятные последствия, например:
- бесплодие у женщин и мужчин;
- выкидыши у беременных;
- малый вес ребенка при рождении;
- смертность от пневмонии;
- менингиты и другие заболевания у новорожденных.
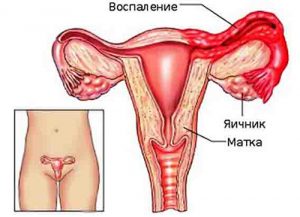 У взрослых женщин он может вызвать воспаления матки и придатков с соответствующей симптоматикой (зуд, выделения зеленоватого цвета), у мужчин тоже страдает половая система, но не так выраженно, в силу их строения. В лабораторной практике у здоровых людей уреаплазму не выделяют как патоген, так как большинство ее свойств еще не изучено.
У взрослых женщин он может вызвать воспаления матки и придатков с соответствующей симптоматикой (зуд, выделения зеленоватого цвета), у мужчин тоже страдает половая система, но не так выраженно, в силу их строения. В лабораторной практике у здоровых людей уреаплазму не выделяют как патоген, так как большинство ее свойств еще не изучено.
Диагностика уреаплазмоза производится в лаборатории. Для выявления патогенных микроорганизмов применяют различные микробиологические и ПЦР тесты: тест № 444, 343МОЧ, 303УРО и т. д., серологические тесты № 264 и № 265.
Но часто эти исследования не дают конкретной информации, так как у здорового человека заболевание может еще не продуцировать и протекать латентно. К тому же есть множество других бактерий, способных дать результаты, подобные тем, что дает уреаплазма уреалитикум.
Срабатывает иммунная защита организма человека. После перенесения заболевания уреплазмоза у человека вырабатывается иммунитет, то есть в организме начинают вырабатываться антитела к присутствию уреаплазмы.
 Люди с пониженным иммунитетом достаточно тяжело переносят данное заболевание и его рецидивы.
Люди с пониженным иммунитетом достаточно тяжело переносят данное заболевание и его рецидивы.
Антитела к ureaplasma urealyticum возможно найти у пациентов без яркой клинической картины, но тем не менее для инвазивной формы микроорганизмов наблюдается положительный результат анализа. Об этом говорит повышенное количество титров антител.
Как происходит расшифровка анализа?
Стоит обратить внимание на то, что, если результат анализа отрицательный, то это не означает, что человек не инфицирован. Возможно, болезнь протекает латентно и количество выработанных организмом антител недостаточно для определения диагноза. Поэтому врачи назначают повторный анализ через 1–2 недели.

Igg антитела могут находиться в крови беременной и передаваться ребенку через плаценту, то есть наличие антител уже свидетельствует о том, что новорожденный инфицирован.
Как распознать результаты анализа, не дожидаясь диагноза врачей? В клиниках используют 3 метода диагностирования уреаплазмы.
- Культуральный метод. Для такого способа определения бактерий берут материал со слизистых оболочек (соскобы или мазок) или же пробу мочи. Затем помещают взятое в комфортабельные условия для развития микроорганизмов и через определенный отрезок времени, проверяют увеличение количества паразитов. С помощью этого метода можно подобрать подходящие препараты для лечения уреаплазмы. Но огромный минус в том, что продолжительность этого способа очень велика и инфекция может перейти в более опасные формы.
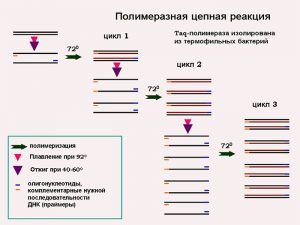 ПЦР или полимеразная цепная реакция. Исследование ДНК уреаплазмы во взятом образце. Этот метод позволяет выявить причину появления заболевания и имеет очень высокую точность (до 98%). Еще плюсами считают то, что анализ проходит быстро и позволяет определить количество ДНК микроорганизмов и их значение. Но есть и недостатки. Как следствие скорости метода, результат может быть ложным. То есть, если пациент только прошел лечение, то анализ может быть все еще положительным.
ПЦР или полимеразная цепная реакция. Исследование ДНК уреаплазмы во взятом образце. Этот метод позволяет выявить причину появления заболевания и имеет очень высокую точность (до 98%). Еще плюсами считают то, что анализ проходит быстро и позволяет определить количество ДНК микроорганизмов и их значение. Но есть и недостатки. Как следствие скорости метода, результат может быть ложным. То есть, если пациент только прошел лечение, то анализ может быть все еще положительным.- ИФА-иммуноферментный анализ, то есть взятие проб крови на наличие в ней антител уреаплазма уреалитикум iga и anti urealyticum igg. Для определения результата кровь человека помещают на тестовую полоску. Результат не всегда может быть точным, поскольку в начале болезни организм вырабатывает недостаточное количество антител для выявления инфекции, поэтому всегда назначают пересдачу анализа через 1–2 недели. Продолжительность метода определения anti ureaplasma urealyticum igg — 1–4 дня.
Как самостоятельно расшифровать результаты?
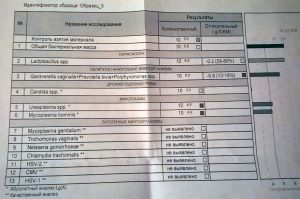 Расшифровка анализа на антитела может быть выполнена и самостоятельно, если знать, какой должна быть норма количества бактерий. Бланк анализов похож на другие бланки забора крови. Но, в отличие, например, от направления на общий анализ крови, в бланке на уреаплазмоз будут указаны названия бактерий и, часто, их количество. Также в настоящее время рядом со столбцом реальных значений вписывают столбец со значением нормы.
Расшифровка анализа на антитела может быть выполнена и самостоятельно, если знать, какой должна быть норма количества бактерий. Бланк анализов похож на другие бланки забора крови. Но, в отличие, например, от направления на общий анализ крови, в бланке на уреаплазмоз будут указаны названия бактерий и, часто, их количество. Также в настоящее время рядом со столбцом реальных значений вписывают столбец со значением нормы.
Нормой для анализов на наличие антител к микроорганизмам является положительный или отрицательный результат.
Но все же диагноз рекомендовано обсудить с лечащим врачом, так как самостоятельно нельзя подобрать адекватную терапию, даже если спрашивать совета в аптеке.
Также нужно запомнить еще один момент. Уреаплазма уреалитикум живет на слизистых тканях всех органов, поэтому считать, что она не может проникнуть, например, в горло или нос, довольно глупо. Если человек чувствует беспричинную боль, зуд, жжение в горле и затрудненное дыхание — это толчок к проверке на наличие микроорганизмов.
Никогда не нужно бояться сдавать анализы. Чем раньше инфицированный узнает об инфекции, тем раньше начнет лечение. И никогда не нужно назначать лечение себе самостоятельно. Только врач может определить, к каким лекарственным препаратам микроорганизм неустойчив.