Содержание
Кандидат медицинских наук.
Сфера практических интересов: инфекции у детей, лечение и профилактика ОРЗ, вакцинопрофилактика, лекарственные препараты, лихорадки неясного генеза, длительные лихорадки, заболевания, сопровождающиеся экзантемами.
 Итак, мы начали разговор о мононуклеозе (https://www.stranamam.ru/article/3985117/) и многие родители хотят знать о нем больше, как же проявляется и насколько опасен мононуклеоз, чем его лечить и что делать с ребенком после перенесенной инфекции? Продолжим беседу.
Итак, мы начали разговор о мононуклеозе (https://www.stranamam.ru/article/3985117/) и многие родители хотят знать о нем больше, как же проявляется и насколько опасен мононуклеоз, чем его лечить и что делать с ребенком после перенесенной инфекции? Продолжим беседу.
Итак, проявления мононуклеоза в типичной форме
Типичная форма мононуклеоза может проявляться достаточно широкими клиническими проявлениями, кроме того, могут быть различной выраженности симптомы, каждый по отдельности или все в комплексе. Поэтому, необходимо обращать внимание на все тревожные симптомы с самого начала болезни. Обычно болезнь начинается постепенно, ребенок начинает жаловаться на недомогания, он слабый, вялый, отказывается кушать. Появляется отечность в носу и сильная его заложенность, что дает во вне проявления храпа, причем достаточно выраженной степени. Малыши могут храпеть так, что будят всю семью по ночам.
Кроме того, можно отметить отечность верхней части лица, особенно в области глаз. Затем начинает повышаться температура тела и проявляются признаки ангины с появлением выраженных и обильных налетов на миндалинах. Их, естественно, принимают за банальные ангины и лечат как ангины, соответственно достаточно безуспешно. Однако, мононуклеоз может начаться и остро – температура повышается до 38-38.5, редко выше, проявляются головные боли и плохое самочувствие, резко увеличиваются лимфатические узлы и формируется острый тонзиллит (ангина). Продолжительность этого начального периода среднем от четырех до семи дней.
А что дальше?
Эта неделя болезни, увы, только самое начало неприятностей, и к концу недели начнут разворачиваться основные проявления симптомокомплекса заболевания. Определяющими клиническими проявлениями типичного мононуклеоза являются:
– длительно сохраняющаяся высокая температура, которая длится две и даже более недель подряд. Эта лихорадка не имеет никаких закономерностей в возникновении – цифры могут быть разными, прыгать и плохо сбиваться.
– характерно увеличение разных групп лимфоузлов, но преимущественно они увеличиваются в области шеи и близлежащих районов.
– поражается нос и ротоглотка, при этом формируется сильная отечность и заложенность носа, появляется храпящее дыхание, особенно по ночам и проявления острого тонзиллита с налетами на миндалинах.
Теперь о каждом из симптомов поподробнее. Начнем с самого яркого и более всего пугающего родителей симптома – увеличения лимфоузлов. Оно наблюдается практически у всех больных мононуклеозом детей. Обычно поражаются область подчелюстных и задне-шейных лимфоузлов, реже в процесс вовлекаются подмышечные, локтевые или паховые лимфоузлы. В самом разгаре болезни лимфоузлы могут достигать достаточно больших размеров в среднем от одного до трех сантиметров в диаметре. При прощупывании их они будет слегка болезненными, на ощупь они плотные, подвижные по отношению к коже и подлежащим тканям, кожные покровы над ними не покрасневшие и не горячие. У части детей воспаление лимфоузлов в области брюшной полости дает картину острого мезаденита с болями в животе и лихорадкой.
Изменения в области ротоглотки также достаточно яркие и характерные, в горле может быть яркая разлитая по всей задней стенке краснота, она не сильно выражена, но задняя стенка глотки выглядит слегка отечной, зернистой и на ней резко увеличены лимфатические фолликулы, на ней еще и густая слизь стекает вниз в горло. Миндалины в глотке резко гипертрофированы, на них появляются различного рода наложения в виде островков, полосок, иногда сплошняком покрывающие миндалины. Налет обычно желтого или белого цвета, иногда может приобретать грязно-желтый оттенок, он рыхлый и его можно легко снять ватной палочкой, но он упорно возникает снова и держится до двух недель.
Для мононуклеоза очень характерно резкое несоответствие между степенью красноты в горле, поражении миндалин и увеличением размеров лимфоузлов. Они обычно резко увеличены, а горло не сильно то и болит.
Большинство детей уже на второй неделе болезни могут давать симптомы увеличения печени и селезенки, причем, увеличение селезенки обычно бывает недолгим, а вот печень длительно находится в увеличенном состоянии. К третьей неделе болезни селезенка приходит к норме, а печень может быть большой до пары месяцев. Если врач прощупает печень, ее край будет плотным и эластичным по консистенции, и прощупывание может быть слегка болезненным. Примерно в одном случае из десяти могут быть проявления желтухи – темнеет моча, снижается аппетит, появляется тошнота и желтизна на склерах и на коже. Все зависимости от того, есть желтуха или ее нет, выявляется изменение активности печеночных ферментов и показателя тимоловой пробы. Кроме того, при проявлении желтухи в крови будет повышаться уровень билирубина за счет его связанной части.
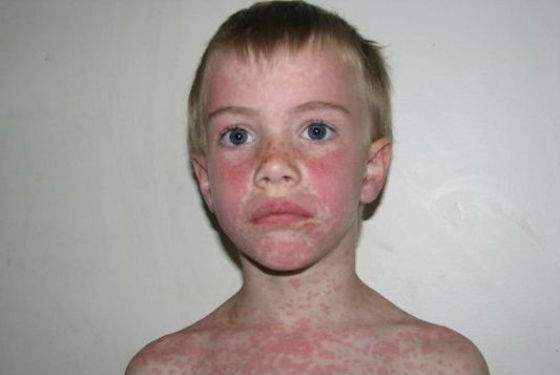
На второй или третьей неделе болезни у определенной части больных детей может возникать особая сыпь на коже – она пятнистого и бугоркового характера, хотя могут быть элементы от папулок, мелких и покрупнее, до достаточно больших, розеолезных и даже с кровоизлияниями. У сыпи нет типичных локализаций, она не грубого характера, не имеет зуда, быстро проходит, не оставляя на ее месте пигментации или шелушения.
Изменения в крови
Наиболее существенно проявляются изменения со стороны анализа периферической крови, причем это один из ведущих клинических симптомов болезни. При данной патологии будет выявляться:
– увеличение количества лейкоцитов, обычно выше 9-12 , а иногда и более.
– происходит повышение количества лимфоцитов, моноцитов и появляются в крови атипичные мононуклеары, их общее количество достигает 80%, а увеличение количества атипичных клеток, которые представляют собой измененные в-лимфоциты, заполненные вирусами, могут достигать 10-12%, а то и более.
Такие значительные нарушения в количестве иммунных клеток в острый период мононуклеоза приводят к формированию достаточно стойкого иммунодефицита. Это будет проявляться клинически у резком повышении количества острых респираторных инфекций, ангинами, формированием астении и вегетативных нарушений. Кроме того, возникают и длительно сохраняются проблемы с печенью и пищеварением.
Можно разделить мононуклеоз на легкие проявления, проявления средней тяжести и тяжелую форму, зачастую требующую активных реанимационных условий. Критерии тяжести состояния – это проявления синдрома общей интоксикации, увеличение лимфатических узлов, поражение глотки с ангиной и изменения печени. Все это с сдвигами в крови.
Как ставится диагноз.
подозрения на мононуклеоз возникают при проявлении типичных для него синдромов – гепатолиенального (это и есть увеличение печени и селезенки), длительная трудно управляемая лихорадка и конечно, изменения в крови по общему анализу. Однако, подтвердить можно мононуклеоз нахождением в крови вируса методом пцр и обнаружение к нему титра нарастающих антител.
Как мононуклеоз лечится.
Нет ни одного доказано эффективного средства именно от мононуклеоза, равно как и нет на сегодня от него вакцины. Поэтому, лечение необходимо проводить посимптомно. Так как это вирусная инфекция, а они вообще плохо лечатся, необходимо проведение в основном противовирусного лечения, но широко известные противовирусные по типу ацикловира не работают. Сегодня есть небольшие наработки в использовании интерферонов, но ни тоже не стопроцентно эффективны. В этом направлении работа только ведется.
Сегодня назначаются в основном симптоматические препараты для облегчения носового дыхания, жаропонижающие в виде препаратов парацетамола или ибупрофена, а также помогают противоаллергические средства по типу супрастина, тавегила. Назначаются витаминные препараты, а если есть нарушения печени – лечение идет как при гепатите с диетой, препаратами.
Антибиотики при мононуклеозе не показаны, они не помогают при борьбе с вирусами и напрягают больную печень, но если присовединяются бактериальные осложнения, они могут быть назначены по показаниям и под контролем врача. Обычно выбирают пенициллины, но вот ампициллин при мононуклеозе нельзя, так как при ее приеме у большей части детей развиваются токсико-аллергические реакции. При тяжелом состоянии назначаются короткие курсы глюкокортикоидов, особенно при угрозе асфиксии, выраженной отечности и неврологических осложнениях. Если же возникают проблемы с селезенкой, может потребоваться даже операция по ее удалению.
При не осложненном мононуклеозе прогнозы обычно благоприятные и дети полностью выздоравливают, хотя полностью ребенок выздоровеет лишь через 3-4 месяца. Наблюдают детей полгода с момента выздоровления, так как возникают иммунодефициты и могут быть частые болезни. Обычно рекомендуют на полгода снять ребенка с сада. Чтобы не давать болеть из-за сниженного иммунитета. Могут назначать иммуномодуляторы.
Мононуклеоз – это инфекционное заболевание, схожее по признакам с гриппом или ангиной, но затрагивающее также внутренние органы. Одним из характерных проявлений этого недуга является увеличение лимфатических желез в различных частях тела, поэтому он известен как "железистая лихорадка". У мононуклеоза есть еще и неофициальное название: "болезнь поцелуев" – инфекция легко передается через слюну. Особенное внимание необходимо уделять лечению осложнений, отличающих это заболевание от обычной простуды. Важную роль играет диетическое иммуностимулирующее питание.
Содержание:
- Возбудители и формы инфекционного мононуклеоза
- Течение болезни
- Формы заболевания

Возбудители и формы инфекционного мононуклеоза
Возбудителями мононуклеоза являются герпесвирусы различного типа. Чаще всего – это вирус Эпштейна-Барр, названный так в честь открывших его ученых Майкла Эпштейна и Ивонны Барр. Встречается также инфекционный мононуклеоз цитомегаловирусного происхождения. В редких случаях возбудителями могут быть другие разновидности вирусов герпеса. Проявления заболевания не зависят от их вида.
Течение болезни
Возникает в основном у детей младшего возраста и у подростков. Как правило, каждый взрослый человек в детстве переболел этой болезнью.
Вирус начинает развиваться в слизистой оболочке ротовой полости, поражая миндалины и глотку. Через кровь и лимфу он попадает в печень, селезенку, сердечные мышцы, лимфатические узлы. Обычно заболевание протекает в острой форме. Осложнения возникают крайне редко – в том случае, когда в результате ослабления иммунитета активизируется вторичная болезнетворная микрофлора. Это проявляется воспалительными заболеваниями легких (пневмонией), среднего уха, гайморовых пазух и других органов.
Инкубационный период может составлять от 5 дней до 2-3 недель. Острая стадия заболевания длится, как правило, 2-4 недели. При большом количестве вирусов и несвоевременном лечении мононуклеоз может переходить в хроническую форму, при которой лимфатические узлы постоянно увеличены, возможно поражение сердца, головного мозга, нервных центров. При этом у ребенка возникают психозы, нарушения мимики.
После выздоровления вирусы-возбудители инфекционного мононуклеоза навсегда остаются в организме, поэтому переболевший является его носителем и источником заражения. Однако повторное заболевание самого человека происходит крайне редко, в том случае, если по какой-то причине у него наступает резкое ослабление иммунитета.

Примечание: Именно из-за того что вирусоносительство при мононуклеозе остается пожизненным, изолировать ребенка от других людей после того, как у него проходят признаки недомогания, не имеет смысла. Здоровым людям защититься от заражения можно только путем укрепления иммунных сил.
Формы заболевания
Различают следующие формы:
- Типичную – с явно выраженными симптомами, такими как лихорадка, ангина, увеличение печени и селезенки, наличие в крови вироцитов (так называемых атипичных мононуклеаров – разновидности лейкоцитов).
- Атипичную. При этой форме заболевания какой-либо из характерных симптомов инфекционного мононуклеоза у ребенка отсутствует полностью (например, в крови не найдены вироциты) или симптомы неявные, стертые. Иногда возникают ярко выраженные поражения сердца, нервной системы, легких, почек (так называемые висцеральные поражения органов).
В зависимости от тяжести протекания болезни, увеличения лимфоузлов, печени и селезенки, количества мононуклеаров в крови типичный мононуклеоз подразделяют на легко протекающий, среднетяжелый и тяжелый.
Различают следующие формы течения мононуклеоза:
Видео: Особенности инфекционного мононуклеоза. Доктор Е. Комаровский отвечает на вопросы родителей
Причины и пути заражения инфекционным мононуклеозом
Причиной заражения детей инфекционным мононуклеозом является тесный контакт с заболевшим человеком, или вирусоносителем. В окружающей среде возбудитель быстро погибает. Заразиться можно при поцелуе (нередкая причина заражения подростков), при пользовании одной с больным человеком посудой. В детском коллективе дети играют общими игрушками, нередко путают свою бутылочку для воды или соску с чужой. Вирус может находиться на полотенце, постельном белье, одежде больного. При чихании и кашле возбудители мононуклеоза попадают в окружающий воздух с капельками слюны.
В тесном общении находятся дети дошкольного и школьного возраста, поэтому они болеют чаще. У грудных детей инфекционный мононуклеоз возникает гораздо реже. Возможны случаи внутриутробного заражения плода через кровь матери. Замечено, что мальчики болеют мононуклеозом чаще, чем девочки.
Пик заболеваемости детей приходится на весну и осень (возможны вспышки в детском учреждении), так как заражению и распространению вирусов способствует ослабление иммунитета, переохлаждение.
Предупреждение: Мононуклеоз – очень заразное заболевание. Если ребенок контактировал с больным, то в течение 2-3 месяцев родители должны обращать особое внимание на любое недомогание малыша. Если явных симптомов не наблюдается, это означает, что иммунная система организма достаточно сильная. Заболевание могло протекать в легкой форме или заражения удалось избежать.
Симптомы и признаки заболевания
Наиболее характерными признаками инфекционного мононуклеоза у детей являются:
- Боль в горле при глотании из-за воспаления глотки и патологического разрастания миндалин. На них появляется налет. При этом изо рта дурно пахнет.
- Затруднение носового дыхания из-за поражения слизистой оболочки носа и возникновения отека. Ребенок храпит, не может дышать с закрытым ртом. Появляется насморк.
- Проявления общей интоксикации организма продуктами жизнедеятельности вируса. К ним относятся ломота в мышцах и костях, лихорадочное состояние, при котором у малыша температура поднимается до 38°-39°, наблюдается озноб. Малыш сильно потеет. Появляется головная боль, общая слабость.
- Возникновение «синдрома хронического утомления», который проявляется еще несколько месяцев после болезни.
- Воспаление и увеличение лимфатических узлов на шее, в паху и в подмышках. Если происходит увеличение лимфоузлов в брюшной полости, то из-за сдавливания нервных окончаний возникает сильная боль («острый живот»), что может ввести врача в заблуждение при постановке диагноза.
- Увеличение печени и селезенки, возникновение желтухи, потемнение мочи. При сильном увеличении селезенки происходит даже ее разрыв.
- Появление мелкой розовой сыпи на коже рук, лица, спины и живота. При этом зуда не наблюдается. Сыпь через несколько дней исчезает самостоятельно. Если появляется зудящая сыпь, это говорит о возникновении аллергической реакции на какое-либо лекарство (обычно на антибиотик).
- Признаки нарушения работы центральной нервной системы: головокружение, бессонница.
- Отечность лица, особенно век.
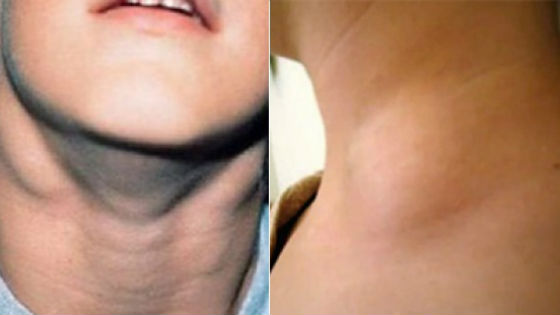
Ребенок становится вялым, стремится лежать, отказывается от еды. Возможно появление симптомов нарушения работы сердца (учащенное сердцебиения, шумы). После адекватного лечения все эти признаки исчезают без последствий.
Примечание: Как подчеркивает доктор Е. Комаровский, от ангины инфекционный мононуклеоз, в первую очередь, отличается тем, что помимо заболевания горла возникает заложенность носа и насморк. Вторым отличительным признаком является увеличение селезенки и печени. Третий признак – это повышенное содержание в крови мононуклеаров, которое устанавливается с помощью лабораторного анализа.
Нередко у маленьких детей симптомы мононуклеоза проявляются слабо, их не всегда удается отличить от симптомов ОРВИ. У малышей первого года жизни мононуклеоз выдает насморк, кашель. При дыхании слышны хрипы, возникает покраснение горла и воспаление миндалин. В этом возрасте сыпь на коже появляется чаще, чем у старших детей.
До 3-летнего возраста диагностировать мононуклеоз по анализам крови сложнее, так как получить достоверные результаты реакций на антигены у маленького ребенка не всегда возможно.
Наиболее ярко признаки мононуклеоза проявляются у детей в возрасте от 6 до 15 лет. Если наблюдается только лихорадка, это говорит о том, что организм успешно борется с инфекцией. Синдром усталости сохраняется в течение 4 месяцев после исчезновения остальных признаков заболевания.
Видео: Симптомы инфекционного мононуклеоза
Диагностика инфекционного мононуклеоза у детей
Чтобы отличить инфекционный мононуклеоз от других заболеваний и назначить правильное лечение, проводится диагностика с помощью различных лабораторных методов. Выполняются следующие анализы крови:
- Общий – для определения содержания таких компонентов, как лейкоциты, лимфоциты, моноциты, а также СОЭ (скорости оседания эритроцитов). Все эти показатели у детей повышены при мононуклеозе примерно в 1.5 раза. Атипичные мононуклеары появляются не сразу, а спустя несколько дней и даже 2-3 недель после заражения.
- Биохимический – для определения в крови содержания глюкозы, белка, мочевины и других веществ. По этим показателям оценивается работа печени, почек и других внутренних органов.
- Иммуноферментный анализ (ИФА) на антитела к герпесвирусам.
- ПЦР анализ для быстрой и точной идентификации вирусов по ДНК.
Поскольку мононуклеары находят в крови у детей и при некоторых других заболеваниях (например, при ВИЧ), то проводятся анализы на антитела к другим видам инфекции. Для определения состояния печени, селезенки и других органов перед проведением лечения детям назначается УЗИ.
Лечение мононуклеоза
Препаратов, уничтожающих вирусную инфекцию, не существует, поэтому при мононуклеозе проводится лечение детей для облегчения симптомов и предотвращения развития серьезных осложнений. Больному предписывается постельный режим в домашних условиях. Госпитализация проводится, только если болезнь протекает в тяжелой форме, осложняется высокой температурой, неоднократной рвотой, поражением дыхательных путей (создающим опасность возникновения удушья), а также нарушением работы внутренних органов.
Медикаментозное лечение
Антибиотики на вирусы не действуют, поэтому их употребление бесполезно, а у некоторых малышей они вызывают аллергическую реакцию. Такие препараты (азитромицин, кларитромицин) назначаются лишь в случае осложнений из-за активизации бактериальной инфекции. Одновременно назначаются пробиотики для восстановления полезной микрофлоры кишечника (аципол).
При лечении используются жаропонижающие средства (для малышей сиропы панадола, ибупрофена). Для снятия воспаления горла применяются полоскания раствором соды, фурацилина, а также настоями ромашки, календулы и других лечебных трав.
Облегчения симптомов интоксикации, устранения аллергических реакций на токсины, предотвращения бронхоспазма (при распространении вируса на дыхательные органы) добиваются с помощью антигистаминных препаратов (зиртека, кларитина в виде капель или таблеток).
Для восстановления функционирования печени назначаются желчегонные средства и гепатопротекторы (эссенциале, карсил).
Препараты иммуномодулирующего и противовирусного действия, такие как имудон, циклоферон, анаферон применяются у детей для укрепления иммунитета. Доза препарата рассчитывается в зависимости от возраста и веса больного. Большое значение в период лечения имеет витаминотерапия, а также соблюдение лечебной диеты.
При сильном отеке гортани применяются гормональные препараты (преднизолон, например), а при невозможности нормального дыхания производится искусственная вентиляция легких.
При разрыве селезенки ее удаляют хирургическим путем (проводят спленэктомию).
Предупреждение: Необходимо помнить, что любое лечение при этом заболевании должно проводиться только по назначению врача. Самолечение приведет к возникновению тяжелых и непоправимых осложнений.
Видео: Лечение инфекционного мононуклеоза у детей
Профилактика осложнений мононуклеоза
Для того чтобы предупредить развитие осложнений при мононуклеозе, состояние ребенка контролируется не только во время болезни, но и в течение 1 года после исчезновения проявлений. Проводится контроль состава крови, состояния печени, легких и других органов, для того чтобы не допустить лейкоза (поражения костного мозга), воспаления печени, нарушения работы дыхательной системы.
Считается нормальным, если при инфекционном мононуклеозе в течение 1-2 недель продолжается ангина, лимфоузлы увеличены в течение 1 месяца, сонливость и утомляемость наблюдаются до полугода с момента начала заболевания. Температура 37°-39° держится в течение нескольких первых недель.
Диета при мононуклеозе
При этом заболевании пища должна быть витаминизированной, жидкой, калорийной, но нежирной, для того чтобы работа печени была максимально облегчена. В рацион включаются супы, каши, молочные продукты, отварное постное мясо и рыба, а также сладкие фрукты. Запрещается употребление острой, соленой и кислой пищи, чеснока и лука.
Больной должен употреблять много жидкости (травяные чаи, компоты), для того чтобы не произошло обезвоживание организма, а с мочой как можно скорее выводились токсины.
Применение средств народной медицины для лечения мононуклеоза
Такие средства с ведома врача, после соответствующего обследования применяются для облегчения состояния заболевшего мононуклеозом ребенка.
Для устранения лихорадки рекомендуется пить отвары ромашки, мяты, укропа, а также чаи из листьев малины, смородины, клена, добавляя мед и лимонный сок. Снять головную боль и ломоту в теле, вызванные интоксикацией организма, помогает липовый чай, брусничный сок.
Для облегчения состояния и ускорения выздоровления применяются отвары из растительных сборов, например, из смеси плодов шиповника, мяты, пустырника, душицы и тысячелистника, а также настои из плодов рябины, боярышника с добавлением листьев березы, ежевики, брусники, смородины.
Бороться с микробами и вирусами, укрепить иммунитет помогает чай из эхинацеи (листьев, цветков или корней). На 0.5 литра кипятка берется 2 ст. л. сырья и настаивается в течение 40 минут. Дают больному по 3 стакана в день в острый период. Можно пить такой чай и для профилактики болезни (по 1 стакану в день).
Сильным успокаивающим, антиаллергенным, иммуномодулирующим, антиоксидантным действием обладает трава мелиссы, из которой также готовят лечебный чай, пьют его с медом (2-3 стакана в день).
На опухшие лимфатические узлы можно накладывать компрессы с настоем, приготовленным из листьев березы, ивы, смородины, почек сосны, цветков календулы, ромашки. Заваривают 1 л кипятка 5 ст. л. смеси сушеных компонентов, настаивают в течение 20 минут. Компрессы накладывают на 15-20 минут через день.