Содержание
Толщина эндометрия является измеряемым параметром при обычном гинекологическом ультразвуковом осмотре и МР томографии. Такие исследования являются основными способами подтверждения и постановки диагноза при проблемах у женщин по части половой системы. М-эхо матки и шейки матки — это термин, употребляющийся в описании результатов УЗИ и структуры эндометрия, обозначающий удвоенную толщину внутреннего слизистого слоя матки. Этот показатель напрямую зависит от того, находится ли пациентка в репродуктивном возрасте или наступил период менопаузы.
Показания к проведению процедуры
Показатель срединного эха измеряется во всех случаях, когда требуется провести ультразвуковое исследование. На состояние эндометриального слоя влияет фаза менструации. Его увеличение зависит от уровня женских половых гормонов, меняющегося от одной фазы цикла к другой. М-эхо измеряют в следующих случаях:
- планирование зачатия ребенка;
- нерегулярные месячные с большими задержками;
- при острых и хронических заболеваниях половой системы;
- боль в нижней части живота;
- появление кровянистых выделений из влагалища;
- бесплодие;
- пременопауза.
Женщинам после 40 лет, когда наступает период климакса, обязательно следует проходить ультразвуковое исследование и измерять эхогенность матки, так как появляется риск развития злокачественных новообразований. Изучение толщины эндометрия и его структуры проводят ежегодно.
От состояния слизистой зависит способность женщины к деторождению. Цель диагностики состоит в выявлении вероятных отклонений и возможности имплантации зиготы. М-эхо осуществляется в независимости от возраста девушки.

Толщина слизистой оболочки в разные фазы цикла
При проведении обследования учитывают толщину и структуру, выделяемые с помощью ультразвука. Норма эндометрия по дням цикла разная. Это связано с разрастанием слизистой в овуляционный период, выходом яйцеклетки, во время которого рост останавливается, затем с отторжением эндометрия при менструации. Во время климакса подобных изменений не происходит.
Эндометрий следует изучать в сагиттальной плоскости, в идеале с помощью УЗИ. Измерение имеет самую большую эхогенную область, простилающуюся от базальной границы до другой поверхности основания. В нем не следует учитывать гипоэхогенный миометрий. Норма эндометрия по дням цикла представлена ниже.
- В 1-й и 2-й день менструального цикла толщина эндометрия составляет 0,50-0,90 см. Для этой стадии характерна неоднородная структура, повышенная звукопроводимость и гипоэхогенность.
- В ранней пролиферативной фазе (5, 6, 7-й день) на ультразвуке видна тонкая, ярко эхогенная полоса базального слоя. Толщина М-эхо составляет 0,60-0,90 см. Структура эндометрия гиперэхогенная.
- Для средней стадии пролиферации (8-10-е сутки цикла) характерно увеличение толщины эндометриального слоя от 0,80 до 1 см. В центре появляется четкое образование повышенной эхогенности, пока ее размер достигает 0,10 см.
- В поздней пролиферативной фазе (11-14-й день) развивается триламинарный вид: внешний эхогенный базальный слой, средний гипоэхогенный функциональный слой и внутренняя эхогенная полоса. Норма толщины М-эхо составляет 0,90-1,30 см.
- Ранняя секреторная фаза, продолжительность которой 4 суток с 15-го по 18-й день цикла, имеет толщину эндометрия равную 1-1,60 см.
- При средней стадии (19-23-й день) М-эхо показывает 1-2,2 см, а при поздней фазе (24-27-е сутки цикла) нормальные показатели равны 1,01-1,08 см. Структура эндометрия, как в средней стадии пролиферации, только над ободком появляется тонкая полоска размером около 0,10 см.
Обозначение нормальных пределов толщины эндометрия говорит о том, что риск развития злокачественного новообразования минимален.

Размеры слизистой при пременопаузе
У пациенток в пременопаузе существуют значительные изменения на разных стадиях менструального цикла. В начальной стадии климактерического периода толщина эндометрия следующая:
- во время менструации — 2-4 мм;
- ранняя пролиферативная фаза — 5-7 мм;
- поздняя пролиферативная — до 11 мм;
- секреторная фаза — 7-16 мм.
После дилатации, выскабливания или медицинского аборта толщина эндометриального слоя может быть менее 5 мм. В менопаузе идеальная толщина эндометрия составляет максимум 5 мм. Если М-эхо показало утолщение маточного эпителия до 6-7 мм, необходимо провести дополнительное обследование.
Структура миометрия
Мышечный слой матки также измеряется во время проведения УЗИ. Норма миометрия – это однородная ткань, имеющая ровные контуры, эхогенность средняя. Неоднородный слой матки может указывать на наличие гинекологической патологии. При обследовании чаще всего выявляют эндометриоз, сопровождающийся образованием пузырьков или кист на отдельных участках внутренней слизистой оболочки в матке.
В период прекращения в колебаниях уровня гормонов яичников и при стабильно низких показателях эстрогена структура мышечного слоя становится неоднородной за счет образования фиброзных очагов. Это хорошо заметно при проведении ультразвукового исследования. Помимо измерения толщины эндометрия и структуры миометрия, на М-эхо проверяют расположение детородного органа и размеры тела матки.

Оценивание результатов
Расшифровка полученных результатов проводится исходя из сравнения измеренной толщины эндометрия и его структуры. Например, М-эхо матки показало, что у женщины, способной зачать ребенка, результат превышает норму на 1-3 мм при нормальной структуре. Тогда необходимо не назначение лечения, а проведение дальнейшего обследования. Может потребоваться гидроэхолокация маточных труб.
При увеличении маточного эпителия в период менопаузы до 7 мм требуется проведения повторного ультразвукового исследования. Если толщина эндометриального слоя составляет 8 мм – проводят выскабливание. При 10-15 мм выполняют диагностическое выскабливание с последующим изучением тканей на гистологию. Увеличение внутренней выстилки матки может говорить об эндометрите, серозометре или персистенции кистозного желтого тела.
М-эхо матки и ее шейки позволяет характеризовать состояние эндометрия. Такое исследование является довольно точным показателем, дающим возможность выявить патологии внутри детородного органа на раннем этапе развития.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Эхографическая характеристика нормального анатомического строения матки
УЗИ начинают с изучения расположения матки, имеющего большое значение при проведении инвазивных процедур.
Положение матки. При трансабдоминальном УЗИ продольное сканирование позволяет диагностировать смещение матки по сагиттальной оси на основании угла наклона между телом и шейкой матки: при гиперантефлексии угол уменьшается, при ретрофлексии величина этого угла по отношению к мочевому пузырю превышает 180°. Исследование в поперечном сечении позволяет выявить отклонение матки влево или вправо.
При трансвагинальном ультразвуковом сканировании определение топографии матки представляет определённые трудности, что связано с уменьшением площади проекции ультразвуковых волн. Вследствие этого в зависимости от позиции матки в полости малого таза последовательно обследуют различные её отделы; обнаружение дна матки свидетельствует о ретрофлексии матки, шейки матки – об антефлексии.
В переднезаднем сечении при транвагинальном УЗИ определяют состояние шейки матки: направление оси цервикального канала, состояние эндоцервикса и внутреннего зева.
Цервикальный канал очень легко визуализируется и определяется как продолжение эндометрия. Эндоцервикс представлен на эхограмме линейным эхо с высоким уровнем поглощения звука. Ультразвуковая картина зависит от количества и качества цервикальной слизи и варьирует в зависимости от фазы менструального цикла: от тонкой эхогенной структуры до очень выраженной гипоэхогенной полости, особенно в преовуляторном периоде.
В ряде случаев на некотором расстоянии от эндоцервикса, ближе к наружному зеву располагаются кистозные тонкостенные округлые полости, достигающие 20-30 мм в диаметре (Ovulae Nabothi). В непосредственной близости вдоль цервикального канала возможно выявление жидкостных структур различных размеров, по мнению большинства исследователей, представляющих собой эндоцервикальные железы, расширенные вследствие обструкции.
В норме размеры и форма матки широко варьируют в зависимости от паритета и состояния репродуктивной системы. К детородному периоду матка на эхограмме представляет образование грушевидной формы, длина её достигает 6 см, переднезадний размер – 4 см.
У рожавших женщин все размеры матки увеличены на 0,7-1,2 см. В постменопаузе наблюдается уменьшение размеров матки.
Оценка состояния миометрия. В миометрии выделяют 3 зоны.
Внутренняя (гипоэхогенная) зона представляет собой наиболее васкуляризи-рованную часть миометрия, окружающую эхогенный эндометрий. Средняя (эхогенная) зона отделена от наружного слоя миометрия кровеносными сосудами.
Важный показатель – так называемое срединное маточное эхо (М-эхо), представляющее отражение ультразвуковых волн от эндометрия и стенок полости матки. Оценивают его форму, контуры, внутреннее строение и переднезадний размер – параметр, представляющий наибольшую диагностическую ценность при патологических состояниях эндометрия. При интерпретации этого критерия следует учитывать возраст пациентки, фазу менструального цикла у женщин репродуктивного возраста, при наличии маточного кровотечения – его продолжительность, индивидуальные особенности.
Выделяют 4 степени, соответствующие ультразвуковой картине, характеризующей физиологические процессы в эндометрии:
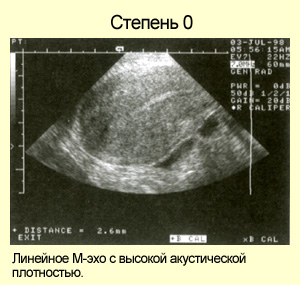
- Степень 0. Срединная структура матки выявляется как линейное эхо с высокой акустической плотностью; определяется в раннюю пролиферативную фазу менструального цикла и свидетельствует о невысоком содержании эстрогенов в организме.
- Степень 1. Линейное М-эхо окружено эхопозитивным ободком, обусловленным отёком стромы слизистой оболочки полости матки; определяется в позднюю фолликулиновую фазу: под воздействием эстрогенов происходит резкое увеличение размеров трубчатых желёз с утолщением эндометрия.
- Степень 2 характеризуется увеличением эхогенности дистальной зоны М-эхо (непосредственно прилегающей к эндометрию). Обычно такой тип эхограммы бывает в преовуляторном периоде и отражает завершение созревания доминантного фолликула, совпадая с увеличением содержания прогестерона.
- Степень 3. Срединное М-эхо определяется в виде однородной выраженной гиперэхогенной структуры и соответствует секреторной фазе овариально-менструального цикла; ультразвуковая картина объясняется повышенной концентрацией гликогена в железах эндометрия, обусловленной воздействием прогестерона
Более простая интерпретация эхограмм в соответствии с фазами менструального цикла предложена Timor-Trisch и Rottem (1991). Во время менструации эндометрий представлен тонкой прерывистой эхогенной линией, в полости матки визуализируются плотные гипоэхогенные структуры (сгустки крови). В пролиферативной фазе менструального цикла толщина эндометрия, изоэхогенного по отношению к миометрию, составляет 4-8 мм. В периовуляторном периоде эндометрий может быть представлен трёхлинейным эхо. В секреторной фазе менструального цикла толщина эхогенного эндометрия составляет от 8 до 14 мм.
После менопаузы эндометрий обычно тонкий (менее 10 мм в переднезаднем сечении). Атрофичный эндометрий характеризуется на эхограмме толщиной менее 5 мм. В постменопаузе М-эхо можно визуализировать при трансабдоминальном исследовании в 27-30% наблюдений, при трансвагинальном – в 97-100%. Иногда в полости матки может определяться незначительное количество жидкости (2-3 мл).
Основные сосуды малого таза, доступные визуализации при помощи трансвагинального УЗИ и используемые в диагностике патологии матки, – маточные артерии и вены, а также сосуды эндометрия. Маточные сосуды обычно легко визуализируются на уровне внутреннего зева, ближе к латеральным стенкам матки. Допплерометрические исследования кровотока в этих сосудах позволяют оценить перфузию матки.
В многочисленных исследованиях было показано изменение кривых скоростей кровотока в маточной артерии в зависимости от менструального цикла: выраженное снижение пульсационного индекса и индекса резистентности в лютеиновую фазу. Единого мнения относительно изменений показателей кровотока в маточной артерии в периовуляторном периоде до настоящего времени нет. Однако для правильной интерпретации данных исследования кровотока заслуживает внимания циркадный ритм пульсационного индекса в маточной артерии в периовуляторном периоде: пульсационный индекс достоверно ниже утром, чем вечером (повышается в течение дня).
Доступны для визуализации с помощью трансвагинального УЗИ и цветного допплеровского картирования интра- и субэндометриальные сосуды эндометрия. Установление факта наличия или отсутствия кровотока – самое простое исследование, дающее тем не менее наиболее ценную информацию о состоянии эндометрия. Так, именно отсутствием кровотока в субэндометриальных сосудах Zaidi с соавт. (1995) объясняют неудачи в пересадке эмбрионов при экстракорпоральном оплодотворении.
Глубину сосудистой пенетрации эндометрия оценивают по большей внутренней части эндометрия с пульсирующими сосудами. При наличии трёхслойного эндометрия (периовуляторный период) для оценки степени сосудистой пенетрации матки применяют классификацию Applebaum (1993) по зонам:
- Зона 1 – сосуды пронизывают наружный гипоэхогенный слой миометрия, окружающий эндометрий, но не проникают в гиперэхогенный наружный слой эндометрия.
- Зона 2 – сосуды проникают в гиперэхогенный наружный слой эндометрия.
- Зона 3 – сосуды проникают в гипоэхогенную внутреннюю часть эндометрия.
- Зона 4 – сосуды достигают полости эндометрия.
При УЗИ матки оценивают форму, контуры, внутреннее строение эндометрия и его переднезадний размер – параметр, представляющий наибольшую диагностическую ценность при патологических состояниях эндометрия. При интерпретации этого критерия следует учитывать возраст пациентки, фазу менструального цикла у женщин репродуктивного возраста, при наличии маточного кровотечения – его продолжительность, индивидуальные особенности.
Выделяют 4 степени, соответствующие ультразвуковой картине, характеризующей физиологические процессы в эндометрии:
- Степень 0. Срединная структура матки выявляется как линейное эхо с высокой акустической плотностью; определяется в раннюю пролиферативную фазу менструального цикла и свидетельствует о невысоком содержании эстрогенов в организме.
- Степень 1. Линейное М-эхо окружено эхопозитивным ободком, обусловленным отёком стромы слизистой оболочки полости матки; определяется в позднюю фолликулиновую фазу: под воздействием эстрогенов происходит резкое увеличение размеров трубчатых желёз с утолщением эндометрия.
- Степень 2 характеризуется увеличением эхогенности дистальной зоны М-эхо (непосредственно прилегающей к эндометрию). Обычно такой тип эхограммы бывает в преовуляторном периоде и отражает завершение созревания доминантного фолликула, совпадая с увеличением содержания прогестерона.
- Степень 3. Срединное М-эхо определяется в виде однородной выраженной гиперэхогенной структуры и соответствует секреторной фазе овариально-менструального цикла; ультразвуковая картина объясняется повышенной концентрацией гликогена в железах эндометрия, обусловленной воздействием прогестерона.
М-эхо – срединное маточное эхо – важный показатель, представляющий отражение звуковых волн от эндометрия и стенок полости матки.
Более простая интерпретация эхограмм в соответствии с фазами менструального цикла предложена Timor-Trisch и Rottem:
- Во время менструации эндометрий представлен тонкой прерывистой эхогенной линией, в полости матки визуализируются плотные гипоэхогенные структуры (сгустки крови).
- В пролиферативной фазе менструального цикла толщина эндометрия, изоэхогенного по отношению к миометрию, составляет 4-8 мм.
- В периовуляторном периоде эндометрий может быть представлен трёхлинейным эхо.
- В секреторной фазе менструального цикла толщина эхогенного эндометрия составляет от 8 до 14 мм.
- После менопаузы эндометрий обычно тонкий (менее 10 мм в переднезаднем сечении). Атрофичный эндометрий характеризуется на эхограмме толщиной менее 5 мм.
- В постменопаузе М-эхо можно визуализировать при трансабдоминальном исследовании в 27-30% наблюдений, при трансвагинальном – в 97-100%. Иногда в полости матки может определяться незначительное количество жидкости (2-3 мл).
Г.Caвeльeвa, B.Бpeyceнкo, Л.Kaппyшeвa
"УЗИ матки в разные фазы менструального цикла" и другие статьи из раздела Гистероскопия