Содержание
- 1 Первый осмотр у гинеколога
- 2 Обследования и анализы
- 3 Дифференциальная диагностика
- 4 На какой неделе диагностируется эктопическая беременность
- 5 Формулировка диагноза
- 6 Ошибки диагноза
- 7 Когда можно точно установить внематочную беременность?
- 8 Как определить внематочную беременность на ранних сроках по симптомам и тест-полоске?
- 9 Определит ли гинеколог внематочную беременность при осмотре?
- 10 Можно ли доверять УЗИ?
- 11 Как по хгч определить внематочную беременность: оценка результата анализа крови
- 12 Вопросы и ответы по: может ли гинеколог определить внематочную беременность
Эктопическая беременность – состояние, когда плодное яйцо крепится вне тела матки. Это серьезная патология, чреватая разрывом органа и развитием кровотечения. Поэтому диагностика должна выполняться на ранней стадии внематочной беременности. Сделать это нужно до истечения 6-8 недели зачатия.
Первый осмотр у гинеколога
Начать следует с влагалищного обследования. Гинеколог может определить внематочную беременность, когда отмечает отставание размеров матки, увеличенные и уплотненные придатки без каких-либо признаков воспаления.

Посещайте гинеколога регулярно
На сроке 2-3 месяца специалист может заподозрить неправильное крепление эмбриона и порекомендовать женщине дополнительное обследование. При внематочном зачатии с левой или правой стороны прощупывается плотное продолговатое образование.
Во многих случаях эктопическая беременность самопроизвольно прерывается на сроке 6-8 недель. Тогда при осмотре врач замечает признаки выкидыша.
Определить внематочную беременность при диагностике может хороший гинеколог с помощью УЗИ и наличия некоторых симптомов, но только на ощупь сделать это не получится. Информация будет недостоверной и непроверенной, верить такому диагнозу не стоит. После врачебного осмотра необходимо подтверждение инструментальными методами.
Обследования и анализы
Дифференциальная диагностика внематочной (трубной) беременности предполагает лабораторное исследование.
Сдача крови
Необходимы следующие обследования.
- Анализ на ХГЧ. Хорионический гонадотропин синтезируется плацентой, поэтому у небеременной женщины не обнаруживается. Исследование выявляет внематочную беременность на ранних сроках за счет отслеживания динамики роста гормона. При маточном зачатии до 2 недель показатели ХГЧ должны повышаться в 2 раза каждые 1,5 суток. С 3 недели удвоение наблюдается каждые два дня. При неправильном креплении плодного яйца ХГЧ обнаруживается в крови, но его показатели растут не так быстро. Для максимальной точности анализ на ХГЧ применяют двукратный алгоритм диагностирования с интервалом 48-72 часа. Если повышение гормона отмечается менее чем в два раза, высока вероятность патологического течения беременности.
- Уровень прогестерона. При физиологической беременности его показатель в крови всегда превышает 26 мг/л. Более низкая концентрация говорит о патологии, но необязательно внематочном креплении клетки. Требуется детальная диагностика.
- Клинический анализ крови. Менее информативный метод. Но все же дает основания подозревать внематочную беременность. При эктопическом зачатии наблюдается лейкоцитоз. Отклонения от нормы показателей гемоглобина и гематокрита свидетельствуют о массивном внутрибрюшном кровотечении.

УЗИ — помогает обнаружить патологию
Информативный метод выявления патологии, позволяющий определить оплодотворенную яйцеклетку в полости матки или вне ее. Процедура проводится трансабдоминальным либо трансвагинальным датчиком.
Трансабдоминальный метод позволяет успешно распознать внематочное зачатие на сроке примерно 6 недель. Трансвагинальный датчик более точен, обнаруживает неправильную имплантацию с 4 недель.
Ультразвуковая диагностика направлена на обнаружение зародыша в полости матки. Примерно в 12% патологического течения возможен неправильный диагноз. Связано это с тем, что имплантированное яйцо в трубе или на яичнике принимается за кровяные сгустки или скопление жидкости. А это уже совсем иные заболевания.
Диагностировать внематочную беременность реально на ранних сроках не только на УЗИ, но и с помощью дополнительных признаков.
- Кровянистые выделения или скудные месячные. Женщина принимает кровотечение за менструацию и не подозревает о положении. Если у вас наблюдаются необильные месячные, начались с задержкой, сделайте тест на беременность или сдайте кровь на ХГЧ.
- Боли внизу живота. Возникают периодически при внематочной беременности или не беспокоят вплоть до разрыва трубы (при трубном зачатии). Возникает острая боль, иррадиирущая в прямую кишку. Для справки: болезненность может беспокоить в разные сроки, в зависимости от локализации зародыша. Например, у трубной беременности есть несколько разновидностей. Если яйцо имплантируется в самую объемную ее часть, вынашивание прерывается в начале 2 триместра (6-8 неделя). Если яйцо прикрепилось в самом узком сегменте трубы, беременность завершается в середине 1 триместра (3-4 неделя).
- Слабоположительный тест, когда вторая полоска едва видна. Иногда он отрицательный, но есть характерные симптомы. Такое явление объясняется тем, что ХГЧ в организме присутствует, но его концентрация ниже, чем при маточной беременности.

Диагностика через прокол
Процедура кульдоцентеза
Диагностика в виде прокола в области прямокишечно-маточного углубления. Пункция при внематочной (эктопической) беременности показывает скопление жидкости с примесью крови, мелкие кровяные сгустки. Если одновременно наблюдается повышение уровня ХГЧ, устанавливается достоверный диагноз.
- выявление внутреннего кровотечения;
- высокая скорость проведения;
- малоинвазивность.
- болезненность;
- возможны ложноположительные результаты;
- не позволяет узнать точный срок внематочного зачатия.
Если при пункции была обнаружена мутная (серозная) жидкость, не содержащая крови, это не эктопическое зачатие. Когда выделено несколько мл свертывающейся крови, диагноз сомнителен и нуждается в дополнительном подтверждении.
Сегодня кульдоцентез отошел на второй план как метод диагностики в связи с появившимися более современными вариантами.
Диагностическая лапароскопия
Самая информативная процедура, позволяющая определить не только факт внематочного крепления эмбриона, но и точное место локализации.
При диагностике исследуются органы малого таза. Если есть спайки, их расслаивают. Внимательно изучаются маточные трубы как наиболее вероятное место крепления эмбриона. При внематочном типе форма трубы веретенообразная. При самопроизвольном выкидыше плодное яйцо может быть обнаружено в брюшной полости.
Диагностика в виде лапароскопии безопасна, позволяет определить внематочную беременность, сразу устранить ее с минимальными последствиями.
Дополнительные лабораторные исследования
В некоторых случаях проводятся.
- Диагностическое выскабливание полости матки. Делается под общей анестезией. Хирург вводит в полость матки гистероскоп с камерой, осматривает стенки органа. В конце процедуры выполняется вторичный осмотр.
- Биопсия эндометрия – взятие на анализ небольшого кусочка ткани матки. Выполняется с помощью гистероскопа, оснащенного хирургическим элементом. Для патологического зачатия характерно наличие децидуальной ткани в соскобе.

После диагностики внематочной беременности врач должен рассказать о всех методах лечения эктопического зачатия.
Дифференциальная диагностика
Учитывая разнообразную симптоматику внематочной беременности, важно отличать ее от других патологий:
- Апоплексия яичника. В данном случае неприятные симптомы возникают непосредственно перед месячными или овуляцией.
- Маточный выкидыш. Сопровождается приступами болезненности внизу живота. Врач при осмотре отмечает, что размеры матки соответствуют сроку беременности, видно раскрытие зева. При маточном прерывании наблюдается ярко-алое кровотечение со сгустками. На УЗИ визуализируется плодное яйцо в полости органа.
- Острый сальпингоофорит. Для него характерно повышение температуры до 38 – 39 градусов, а анализ крови показывает признаки воспалительного процесса.
- Перекрут ножки опухоли. Сопровождается приступообразной болью внизу живота. Размеры матки не увеличены. При пальпации определяется опухолевидное образование плотной консистенции.
- Острый аппендицит. При этом состоянии нет кровотечения в брюшной полости.
На какой неделе диагностируется эктопическая беременность

Внематочная беременность на 5 неделе
С помощью современных методов диагностика внематочного зачатия возможна уже на 4-5 неделе. Повод обратиться к врачу – боли, необъяснимое снижение артериального давления, кровянистые выделения из влагалища.
Чем раньше выявлена внематочная беременность, тем выше шансы провести органосохраняющее лечение. У эмбриона нет шансов на выживание. Другие органы не предназначены для полноценного его развития. Поэтому сохранять плод при внематочной беременности нецелесообразно.
Чаще всего лечение выполняется лапароскопическим методом. При раннем обнаружении внематочной беременности врач стремится сохранить трубу или удалить ее частично, чтобы снизить риски бесплодия в будущем.
Возможна медикаментозная терапия с применением Метотрексата. Препарат препятствует делению клеток и вызывает отторжение зародыша. Такое лечение проводится, если размеры эмбриона не превышают 3,5-5 см.
При развитии осложнений, разрыве трубы и критическом кровотечении проводится экстренная полостная операция – лапаротомия. Трубу чаще всего удаляют.
Формулировка диагноза

Процентное соотношение диагноза
Это зависит от того, какая форма была локализована: шеечная, инстерстициальная, в рудиментарном роге матки. Внематочная (трубная) беременность означает ненормальное прикрепление и развитие зародыша вне матки и преподносится со следующей формулировкой диагноза:
- прогрессирующая трубная (шеечная, брюшная, яичниковая) беременность;
- интерстициальная (ампулярная, истмическая) беременность.
Ошибки диагноза
Могут возникнуть при первичном осмотре, когда необходимо выяснить, есть ли у беременной отклонения. Если врач упустит важную деталь при диагностике, это чревато осложнениями.
Причинами ошибок выступают разные факторы. Чаще всего дело в устаревшем оборудовании, установленном в государственных клиниках. Их точность невысока. Даже опытный врач может ошибиться на основании неправильных данных.

Об авторе: Боровикова Ольга
Часто внематочную беременность обнаруживают, когда женщину в критическом состоянии на скорой доставляют в больницу. Поздняя диагностика может закончиться для пациентки смертью или бесплодием. Поэтому о том, что плод «обосновался» в неположенном месте, лучше узнать заблаговременно. На каком сроке можно определить внематочную беременность со 100-процентной точностью?
Когда можно точно установить внематочную беременность?

На какой неделе определяют внематочную беременность методами врачебной диагностики? Обычное УЗИ (с помощью геля) покажет, что плодное яйцо прикрепилось вне матки, на 6-7 неделе от момента зачатия. Влагалищное УЗИ поможет обнаружить такую патологию несколько раньше – на сроке 4-5 недель беременности. Лабораторный анализ крови на ХГЧ можно провести уже с 2-3 недели – его результаты могут подтвердить патологическую беременность.
Обычно диагностику на внематочную беременность проводят с 4 по 9 неделю.
Как определить внематочную беременность на ранних сроках по симптомам и тест-полоске?
Означает ли это, что женщина никак не заподозрит внематочную беременность до 4 недель? Совсем нет. Она может заметить некоторые тревожные симптомы, отличающие внеутробную беременность от нормальной.
Первый признак любого зачатия – задержка месячных. Если женщина живет половой жизнью, а менструации в положенный срок не происходит, то обычно это указывает на беременность. Подтверждением «интересного положения» (но не внематочной беременности) является тест на ХГЧ. Его можно выполнить уже после 1 дня задержки.
Если появились 2 полоски (но вторая слабо окрашена), однако вдруг начинается менструация (или ее подобие – темные, скудные выделения мажущего характера) и боли внизу живота, то бегом к гинекологу! Такие проявления могут быть косвенными признаками внематочной беременности. С собой лучше захватить и тест-полоску – она поможет гинекологу в постановке диагноза.
Если месячных нет, а тест отрицательный и появляются боли, слабость или признаки беременности, то не стоит надеяться на чудо и откладывать посещение врача до 4 недель задержки. Записаться на прием лучше не позже 10-14 дней.
Читайте также:
Определит ли гинеколог внематочную беременность при осмотре?
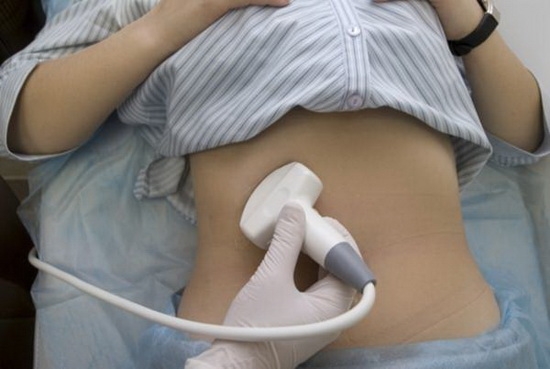
При отсутствии менструации и наличии сомнительных результатов домашнего тестирования на беременность, а особенно – при появлении боли, осмотр у женского врача обязателен! Может ли гинеколог определить внематочную беременность на основании жалоб и осмотра в гинекологическом кресле? Это зависит от места, где прикрепился плод, и от квалификации врача.
Доктор выслушает жалобы и при осмотре может обнаружить такие особенности:

- увеличение матки и изменение ее цвета и упругости (что характерно для беременности);
- если яйцеклетка прикрепилась в трубе, то при надавливании на область придатков будет возникать боль;
- размер матки может не совпадать с предполагаемым сроком зачатия.
Но гинеколог вряд ли сможет точно сказать, есть ли внематочная беременность. Однозначно будет назначено дополнительное обследование.
Можно ли доверять УЗИ?

Обычное УЗИ не подходит для ранней диагностики внематочной беременности. Оно может показать такую патологию только с 6 недели, а разрыв органа, где прикрепилось плодное яйцо, нередко случается раньше этого срока.
Одним из надежных методов, с помощью которого достаточно рано (с 4 недель) можно обнаружить внематочную беременность, является трансвагинальное УЗИ (датчик вводится непосредственно во влагалище). Опытный диагност распознает ложное плодное яйцо и иногда даже обнаруживает эмбрион, который развивается в маточной трубе.
Но и это не 100-процентная диагностика. Считается, что абсолютно достоверный результат внутривлагалищное УЗИ даст только с 5 недели беременности.
Как по хгч определить внематочную беременность: оценка результата анализа крови
Может возникнуть вопрос: какой смысл сдавать анализ на тот же гормон хорионический гонадотропин (ХГЧ), если женщина уже провела тестирование дома? Дело в том, что в лаборатории проверят содержание гормона в крови, а сам анализ проводится не только на основании наличия такого гормона: учитывается также соотношение количественных показателей разных его изоформ.
Если яйцеклетка локализована вне матки, то ХГЧ будет повышаться незначительно. Если при нормальной беременности количество этого гормона увеличивается каждые 2 дня, то при патологической – примерно раз в неделю. Таким образом, содержание ХГЧ будет существенно отставать от нормы.
Заключение будет сделано на основании комплексного обследования или лапароскопии.
Читайте также:
Важно не только то, на каком сроке можно определить внематочную беременность, но и до какого срока ее можно лечить наиболее безопасными методами. Предельным сроком, на котором это возможно, является 10 неделя. Поэтому при любых подозрениях на внематочную беременность консультация врача – обязательная мера! Дожидаться новых симптомов или более позднего срока – значит рисковать своим здоровьем и даже жизнью.
Читайте другие интересные рубрики
Вопросы и ответы по: может ли гинеколог определить внематочную беременность



Мне 35 лет. Рост 165 см, вес 58,5 кг. Не рожала, абортов, выкидышей, операций никаких не было. Не курю, не пью. Цикл примерно 38-40 дней. День в день не начинается, смещается на 2-3 дня. Месячные идут 6-7 дней (начались в 14 лет). Ничего не беспокоило (болей, дискомфорта, выделений, запаха, ничего этого не было). Чувствовала себя шикарно. Несколько лет назад лечилась от хламидиоза и трихоманиаза. Врач, по результатам анализов диагностировал выздоровление. Есть эрозия шейки матки. С 1 по 7 июня были последние нормальные месячные, 15 июня был секс, в конце месяца с 30 июня по 2 июля был мощный стресс (вообще у меня весь этот год одна сплошная нервотрепка). После стресса, с 9 июля по 27 августа были скудные выделения (красная кровь, за весь день маленькая лужица на ежедневке). С 28 августа по 9 сентября пошли обильно (такого еще никогда не было), я испугалась и 2 сентября пошла в клинику на прием к гинекологу (благо что находится в двух метрах от дома). Была направлена на УЗИ и мазок, которое показало замершую внематочную беременность. Больше ничего не назначали кроме выскабливания (по поводу беременности) и это несмотря на то, я показала гинекологу анализ на ХГЧ который я сдавала в ИНВИТРО 14 июля после начала этих непонятных скудных выделений (ХГЧ 1,2 меньше 5,0 — что значит не беременна). Гинеколог сказала что анализы в ИНВИТРО ей ни к чему и все нужно сдавать в их клинике и что я могу быть беременна. Больше я в эту клинику не ходила. 9 сентября кровь выделялась в последний раз и резко прекратилась. Обратилась к терапевту и была направлена к эндокринологу. Эндокринолог сказал что надо сдать: ТТГ, АТ к ТГ, АТ к ТПО, анализ крови общий и на глюкозу, сделать узи щитовидки. Узи щитовидной железы делал сам врач-эндокринолог и оно ничего не выявило: “вариант нормы”, анализ крови и глюкоза: в норме, АТ к ТГ 1,6 (при норме меньше 18,0), АТ к ТПО 0,9 (при норме меньше 5,6), а вот ТТГ у меня 6,1 (сдавала в ИНВИТРО) при норме 0,4-4, 0. Эндокринолог посоветовал несколько раз в течение года сдать ТТГ и если он по-прежнему будет высокий, то сдать Т4-свободный и приходить на консультацию, а пока это последствия стресса, нервов и жары. Эндокринолог был единственный врач, который не хотел у меня ничего вырезать и отнесся по-человечески. 13 сентября из меня вышла капелька слизи с тоненькой кровяной прожилкой (у меня так обычно проходит овуляция). 16 сентября была на приеме у другого гинеколога. Весь прием занял 12 минут. При осмотре врач подтвердил, что эрозию он видит и она не атипичная. Это был обычный осмотр, не кольпоскопия. Затем послал на УЗИ: обычное и трансвагинальным датчиком и мазок. За все это содрали дикие деньги.
Результаты УЗИ от 2 сентября 2010 года:
Размер матки в сагиттальной и горизонтальной плоскостях: 54 х 45 х 51 мм
Форма матки: правильная
Контуры: чёткие
Положение матки: anteflexio
Полость матки и эндометрий: расширена до 17 мм, заполнена гетерогенным содержимым
Структура миометрия: однородный
Размеры левого яичника: 26 х17 мм, локализация: б/о
Структура левого яичника: б/о
Размер правого яичника: 29 х 19 мм, локализация тихо?или тесно? (не разборчиво) по ребру матки
Структура правого яичника: б/о
Дополнительные образования: жидкости в заднем своде не обнаружено.
Заключение: Маточная беременность малого срока (неразвивающаяся). Гематометра. Гиперпластический процесс эндометрия.
Результаты УЗИ от 16 сентября 2010 года:
Матка расположена: в anteflexio
Тело матки размерами: 65 мм, передне-задний 44 мм, ширина 54 мм.
Контуры тела матки: ровные
Форма: грушевидная
Миометрий: умеренно неоднородный
Сосудистый рисунок миометрия: сохранен
Полость матки: щелевидная, не деформирована
Толщина эндометрия: 20 мм
Структура эндометрия: диффузно неоднородная с множественными анэхогенными аваскулярными включениями до 2 мм
Васкуляризация: достоверно не регистрируется
Шейка матки: 31х28 мм, форма обычная
Строение: единичные анэхогенные структуры до 3 мм, аваскулярные при ЦДК
Цервикальный канал: не расширен
Левый яичник: определяется, размерами 34 х 23 х 24 мм, V=9,82 мл
Форма: обычная, контуры ровные.
Строение фолликулярного аппарата: по периферии множественные фолликулы до 7 мм
Васкуляризация ячника: без особенностей
Наличие дополнительных образований и их характеристика с учетом ЦДК: не выявлены
Правый яичник: определяется, размерами 50 х 33 х 39 мм, V=33,66 мл
Форма: обычная, контуры ровные
Строение фолликулярного аппарата: по периферии фолликулы до 7 мм
Васкуляризация яичника: без особенностей
Наличие дополнительных образований и их характеристики с учетом ЦДК: в ткани яичника анэхогенное аваскулярное образование 33х29 мм
Маточные трубы: не лоцируются
Состояние венозного сплетения: без особенностей
Свободная жидкость в позадиматочном пространстве: определяется в небольшом количестве до 3 мл
Заключение: Эхографические признаки умеренных диффузных изменений миометрия, кист эндоцервикса, патологии эндометрия, кисты правого яичника.
Мазок от 2 сентября 2010 года (во время кровяных выделений):
Лейкоциты: вагина—1-2; шейка—2-8; уретра—п.зр.
Эритроциты: на всё поле зрения
Трихомонады: нет
Грибки: тип Candida—нет, тип Leptotrix—нет
Группа аэробных микробов: бациллы и кокки—единицы; смешанная (бациллы+кокки)—нет, диплококки—нет
Группа анаэробных микробов: тип Gardnerelllae vaginalis—нет, тип Mobikincus—нет
Тип Смешанный: Gardnerelllae vaginalis + Mobikincus—нет
Гонококки Нейсера: нет
Мазок от 16 сентября 2010 года мне не отдали
Посмотрев на УЗИ сказал что надо срочно делать лапаратоскопию и удалять кисту, т.к. если она лопнет, то я могу умереть; а также надо делать гистероскопию и лазером прижигать эрозию. После этого мне ничего не назначил сдавать и сказал что повторное Узи ему не нужно, а я должна записаться к нему на все эти операции и тогда он все сам будет думать. Категорически запретил заниматься сексом, поднимать тяжести и тужиться при дефикации. При этом все время приема он рассказывал мне как доходчиво он все разъясняет своим пациентам, вот только я никак не могу понять, почему мне это все нельзя делать (особенно сексом заниматься). Когда я попросила его разъяснить чем все это у меня вызвано и не надо ли для начала узнать о факторах вызвавших эрозию, кисту и гиперплазию, он сказал что все это у меня врожденное и нет никакого смысла докапываться что и почему и что после всех операций мне будет назначена пожизненная гормональная терапия, что я смогу даже родить и все у меня будет прекрасно. Мой муж и я пребываем в глубоком шоке и не знаем что делать. Помогите нам. Это одна из лучших клиник в нашем городе и этого врача нам рекомендовали как грамотного специалиста, кандидата наук и т.д. Прийдя домой, в тот же день после трансвагинального УЗИ у меня начались незначительные кровянистые выделения. Что это может быть и что делать дальше. Подскажите, по каким признакам можно определить грамотного гинеколога. Надеюсь на вашу помощь и опыт. Татьяна