Содержание
- 1 Причины
- 2 Кандидоз дыхательных путей: симптомы
- 3 Лечение
- 4 Профилактика молочницы верхних дыхательных путей
- 5 Этиопатогенез
- 6 Клиническая симптоматика
- 7 Тактика диагностики
- 8 Коррекция заболевания и прогноз
- 9 Общие сведения, симптоматика и диагностика
- 10 Причины возникновения заболеваний и особенности лечения
В последнее время растет процент людей страдающих заболеваниями грибковой природы. Кандидоз дыхательных путей занимает особое место – им болеют и новорожденные младенцы и взрослые люди. Возбудитель молочницы – гибок рода Candida – живет в нашем организме, является частью естественной микрофлоры, и когда численность его микрорганизмов не превышает нормы, абсолютно безопасен.
Причины
Грибок Кандида — условно-патогенный. Когда он начинает активно расти и размножаться, может вызвать кандидоз верхних дыхательных путей. Его рост контролирует иммунная система. Если она ослабла, грибок становится патогенным и поражает органы и системы человека.

Выделяют факторы, которые благоприятно влияют на рост кандиды в органах дыхания:
- системный прием антибиотиков;
- беременность, в этот период у женщин часто диагностируют авитаминоз и слабый иммунитет;
- прием кортикостероидов и цитостатиков продолжительное время;
- лечение химиотерапией;
- рак органов дыхательной системы;
- неправильная работа надпочечников;
- факторы, которые снижают местный иммунитет дыхательных путей;
- вредные привычки;
- прием оральных контрацептивов;
- авитаминоз, особенно если нахватает витамина группы B;
- СПИД;
- ожоги и другие травмы слизистой оболочки;
- сахарный диабет.
Кандидоз верхних дыхательных путей разделяют по локализации:
- стоматит – заболевание ротовой полости;
- глоссит – грибок поражает язык;
- хейлит – кандидоз на красной полоске губ;
- ларингит – воспаление гортани;
- фарингомикоз – молочница горла.
Вырос процент детей с врожденной формой молочницы. Если болезнь передается от матери к ребенку при рождении, это вина врачей, которые допустили ошибку во время принятия родов. Малыши, которых кормят грудью, часто болеют кандидозом ротовой полости. Примерно 20% всех детей по одному, а некоторые и по несколько раз перенесли данное заболевание.
Грибковые болезни ротовой полсти развиваются у людей, которые носят зубные протезы. Это связанно с тем, что под протезами возникает благоприятная среда для роста и размножения кандиды.
Нестабильная микрофлора верхних дыхательных путей также может стать причиной развития кандидоза.
Кандидоз дыхательных путей: симптомы

Как только наступают благоприятные условия, грибок молочницы начинает активно размножаться. Выявить это на начальных стадиях очень сложно. В инкубационный период на горле заметны покраснения, на которые человек может не обратить внимание. Другие симптомы отсутствуют.
Кандидоз бывает острый или хронический. В зависимости от развития, первичный и вторичный. От этого зависят симптомы кандидоза верхних дыхательных путей. Если у взрослых признаки не проявляются, то у детей на первых стадиях они ярко выражены.
Когда клети грибка начинают активно размножатся, они проникают в здоровые клетки и выделяют ферменты. Они в свою очередь влияют на слизистые оболочки, в результате такого воздействия появляется покраснение, поражаются ткани, больной ощущает сухость в ротовой полости и горле.
Микроорганизмы размножаются и образуют белый налет. Это псевдомицелий, он выходит на поверхность слизистой. Налет состоит из мертвых клеток эпителия, бактерий и остатков еды.
Налет напоминают белые крупинки, которые разбросаны по всей поверхности рта, щек, горла или гортани, образующие пленки и бляшки молочного цвета. Из маленьких островков образуется сплошная пленка, которая покрывает все.
Сначала налет легко снять, под ним кожа красная иногда образуются язвы. Так на нее действует грибок. Его клетки выделяют особые ферменты, которые поражают здоровые ткани организма.
Со временем больной начинает ощущать сильный зуд и жжение, это аллергическая реакция организма. Данное ощущение усиливаются во время приема пищи. Особенно сильная реакция на острую, кислую и горячую еду.
Если грибок поразил ткани глотки, человеку трудно глотать, он чувствует «ком в горле». Появляется кашель, который не поддается лечению. Поднимается температура. Ее провоцируют вещества, которые выделяет кандида.
В уголку рта кожа трескается и краснеет. На поверхности заедов может образоваться тонкая прозрачная пленка или чешуйки, которые легко убираются. В пораженных местах человек чувствует боль, когда открывает рот.
 В носовой полости также может развиваться кандидоз. Локализуется он в придаточных пазухах. Больной при этом, жалуется на болезненные ощущения в области скул и головную боль в лобной части. Заложен нос со стороны локализации грибка. Из носовой полости выделяется гной неприятного запаха. Вся полость зудит, бывают приступы чихания, иногда течет кровь. Поражение носовой полости паразитом случается редко.
В носовой полости также может развиваться кандидоз. Локализуется он в придаточных пазухах. Больной при этом, жалуется на болезненные ощущения в области скул и головную боль в лобной части. Заложен нос со стороны локализации грибка. Из носовой полости выделяется гной неприятного запаха. Вся полость зудит, бывают приступы чихания, иногда течет кровь. Поражение носовой полости паразитом случается редко.
Организм становится чувствителен к аллергенам, иммунитет и весь организм ослаблены, высокий уровень токсинов неблагоприятно действует на ткани и органы, которые поражает грибок.
Лечение
Грибок является частью микрофлоры человека. В некоторых случаях при его переизбытке развивается кандидоз дыхательных путей, лечение проходит непросто.

Эффективные методы существуют, но рецидив в любом случае может произойти.
Препараты
Раньше широко применяли для лечения кандидоза препараты на основе йода. Со временем разработали более эффективные противогрибковые средства. На практике используют таблетки Нистатин, Фуцис, Флуконазол. Курс лечения зависит от запущенности и выбранного медикамента.
Нередко в лечении молочницы верхних дыхательных путей используется и Амфотерицин В, антибиотик. Медикамент эффективный, но очень токсичный. Может применяться также Амфоглюкамин. Препарат в форме таблеток (растворяется в воде), не вызывает тяжелых побочных эффектов. Назначают по 2 таблетки 2 раза в день после приема пищи. Курс лечения зависти от состояния пациента. Может длиться от 10 до 30 дней.
В борьбе с молочницей дыхательных путей иногда используют ингаляции. Аэрозолем (Эпиген или любой другой) обрабатывают пораженные ткани. Также назначается раствор йодида калия, 30 капель средства нужно растворить в молоке и выпить. Лечение такими средствами продолжительное, поэтому их применяют в комплексе с противогрибковыми средствами (таблетками или уколами).
Народные средства
Грибок молочницы развиваться только в кислой среде. Для устранения налета, нужно поласкают полость рта и горла дезинфицирующими растворами. Для приготовления используют следующие вещества:
Частота зависит от ядовитости средства. Полоскать нужно каждые 3 часа (после еды) и вечером, перед сном.
Вдобавок к этому ротовую полость можно полоскать отваром трав или раствором сока свежевыжатого лимона. После подобных процедур слои кандиды будут отваливаться сами по себе, ускоряя процесс регенерации тканей.
Советы
Врачи говорят о том, что лечить заболевание народными методами не стоит. Их можно применять как вспомогательное средство, для снятия внешних симптомов и закрепления медикаментозного лечения.
К лечению молочницы нужно подходить комплексно. Укреплять иммунитет, принимать витамины (особенно группы В), правильно питаться, исключить продукты, которые могут благоприятно влиять на и рост грибка.
Профилактика молочницы верхних дыхательных путей
Важно понимать, что молочница может из верхних дыхательных путей перейти в нижние, вследствие чего развивается легочный кандидоз. Поэтому нужно:
- постоянно укреплять иммунитет;
- кушать больше свежих овощей и фруктов;
- выбрасывать продукты с плесенью;
- проветривать помещение от пыли и микробов;
- принимать антибиотики только после консультации с врачом.
Не забывайте раз в год проходить полный медосмотр. Сдавать анализы, делать рентгенограммы, чтобы исключить заболевание или выявить его на ранней стадии. Для профилактики молочницы нужно принимать витаминные комплексы (как аптечные, так и народные). Легче предотвратить кандидоз, чем его лечить, помните об этом!
Кандидоз легких представляет собой инвазивное поражение тканей легких дрожжеподобными грибками из рода Candida. Они проникают в дыхательные пути чаще всего из эндогенных микозных очагов.
Инфекционное поражение проявляется в форме интенсивного кашля с небольшим количеством мокроты, кровохарканья, повышения температуры до субфебрильных значений, одышки, болей в груди, слабости, бронхоспазма, плеврита. В итоге может развиться дыхательная недостаточность.
Заболевание встречается среди пациентов всех возрастных групп. Чаще встречаются генерализованная форма и кандидасепсис, чем изолированная.
Этиопатогенез
Возбудитель заболевания — дрожжеподобные грибки, принадлежащие к роду Candida, чаще C. albicans. Это условные патогены, присутствующие и в норме на слизистых выстилках пищеварительной системы, половых органов, верхних воздухоносных путей.
Экзогенное поражение легочной ткани не исключается, но не считается этиологически значимым. Чаще всего виновен именно эндогенный очаг инфекции.
В ткань легких грибки попадают в результате аспирации секрета полости рта, трахеи и бронхов или желудочного содержимого (то есть первично), или за счет лимфогематогенной диссеминации из кандидозных очагов в пищеварительной системе и половых органах (то есть вторично).
Грибки приобретают патогенность и колонизируют ткани при ослаблении как общей, так и местной резистентности.
Благоприятный фон для прогрессирования кандидоза:
- иммунокомпрометированные состояния (ВИЧ-инфекция, нейтропения);
- заболевания эндокринной системы (гипопаратиреоз, недостаточность надпочечников, сахарный диабет);
- тяжелые инфекционно-воспалительные болезни легких (туберкулез, пневмонии бактериального генеза);
- онкопатологии (рак легких);
- заболевания крови;
- иммуносупрессия на фоне продолжительного приема антибиотических средств, системных кортикостероидов, иммунодепрессантов, цитостатиков;
- иммуносупрессия из-за хронической никотиновой и алкогольной интоксикации;
- ослабление иммунитета после лучевой и химиотерапии.
При кандидозе легочной ткани на ранней стадии прогрессируют явления экссудации и некроза, а на поздней — туберкулоидно-гранулематозные тканевые реакции. Сначала в легких появляются воспалительные очаги небольшого размера с некротическим участком посередине.
Их окружают геморрагии и внутриальвеолярный выпот фибрина. Большая часть очагов располагается в нижних и средних отделах легких. В патологический процесс могут вовлекаться мелкие бронхи, в них появляется мицелий грибка, накапливается лейкоцитарный экссудат.
Кандида с легкостью прорастают бронхиальные стенки, провоцируя их некротические изменения. В итоге очаги нагнаиваются, формируются гнойные полости, появляется изъязвление, образуются каверны, развивается последующая продуктивная тканевая реакция, вслед за ней грануляция и фиброз легких.
Обратите внимание! Кандидозная гранулема отличается отсутствием казеозных изменений и наличием фрагментов грибков и детрита клеток в ее центре, лимфоцитов на периферических участках.
Клиническая симптоматика
Кандидозное поражение легочной ткани может встречаться в разных клинических формах:
- Кандидозная пневмония (очаговая, долевая, хроническая).
- Милиарный кандидоз.
- Посткандидозный пневмофиброз.
- Кавернизирующие виды кандидоза и вторичной кандидозной инфекции туберкулезных каверн.
- Микома легкого.
Кандидоз может иметь острое течение с выраженной симптоматикой, включая прогрессирующий деструктивный процесс или тяжелое септическое состояние. Однако, гораздо чаще для него характерно вялое затяжное течение с периодическими обострениями.
Симптомы кандидозной пневмонии включают:
- сильный кашель, чаще сухой, иногда с отделением небольшого объема мокроты;
- кровохарканье;
- температура субфебрильная или фебрильная;
- боли в груди;
- одышка;
- тяжелое общее состояние — слабость, потеря аппетита, обильное отделение пота в ночное время.
Нередко заболевание осложняется плевритом с большим объемом выпота, он может быть бесцветным или слегка окрашенным.
Милиарный кандидоз проявляется мучительным кашлем, мокрота при этом скудная, слизисто-кровянистая. На выдохе проявляются бронхоспастические приступы.
В случае прогрессирования кандидоза на фоне применения антибиотиков в курсе коррекции первичной патологии после короткого периода клинического улучшения состояние пациента снова ухудшается, поскольку активируется микотический воспалительный процесс в легочной ткани.
Кандидозная микома отличается бессимптомным течением. Немые, латентные формы кандидоза также вероятны у людей с тяжелыми заболеваниями, а также у пациентов, которые находятся на искусственной вентиляции легких. Из-за стертости течения кандидоз маскируется под другие хронические заболевания воспалительного характера.
В раннем детском возрасте нередко наблюдаются тяжелые острые или септические формы, для которых характерна высокая степень летальности. При недоношенности вероятны случаи интерстициальной пневмонии, которые провоцируются инвазией грибков.
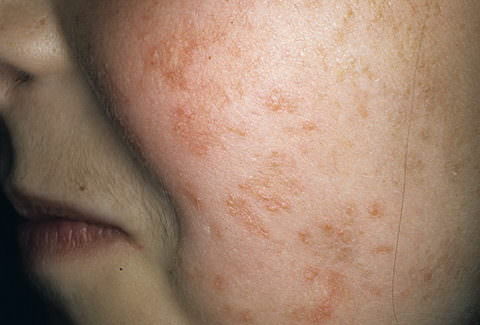 Вовлечение кожных покровов
Вовлечение кожных покровов
У пациентов с кандидозом часто проявляются симптомы грибковой диссеминации с вовлечением кожи, подкожно-жировой клетчатки, глаз, брюшной полости, почек. Тяжелое течение кандидомикоза провоцирует прогресс дыхательной недостаточности.
Тактика диагностики
Диагноз ставит врач на основе рентгенографии и компьютерной томографии легких. На рентгене отмечается усиление легочного рисунка в прикорневых областях (ранняя стадия), позже — множественные небольшие инфильтраты, имеющие нечеткие контуры в средних и нижних долях.
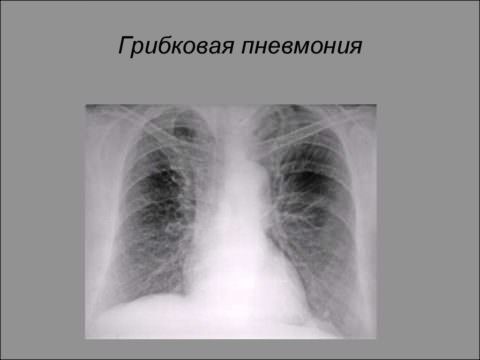 Рентген-снимок при грибковой пневмонии
Рентген-снимок при грибковой пневмонии
Также назначаются бронхоскопия, микроскопическое исследование мокроты, культуральное и серологическое изучение крови и материала, полученного при бронхоскопии. Аускультация обычно не дает ясных симптомов, иногда выслушиваются мелкопузырчатые хрипы.
В случае острого кандидоза почкующиеся клетки и нити псевдомицелия выявляются в бронхиальном секрете. В крови выявляют лейкоцитоз, лимфопению, эозинофилию. Резко нарастает скорость оседания эритроцитов. При посеве бронхиального секрета на питательные среды выявляют обильное обсеменение грибками.
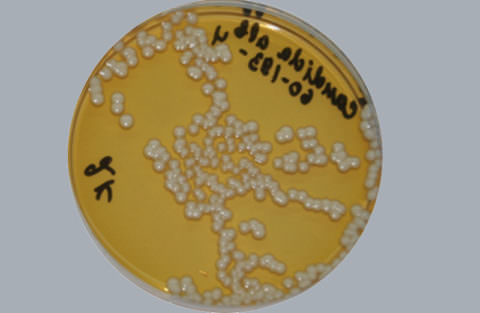 Колонии C. albicans на питательной среде Сабуро с глюкозой
Колонии C. albicans на питательной среде Сабуро с глюкозой
Важный диагностический критерий — усиление клиники на фоне назначения антибиотиков. Инвазивный кандидоз легких дифференцируют с бронхитом, бронхопневмонией иной этиологии, туберкулезом, лимфогранулематозом, саркоидозом, раком легких, поверхностным кандидозом бронхов и трахеи и иными поражениями легочной ткани грибковой природы.
Коррекция заболевания и прогноз
Базисная терапия — антимикотические средства системно и ингаляционно. Перорально и внутривенно назначается флуконазол.
В случае низкой чувствительности к нему кандид его заменяют на итраконазол и каспофунгин. Если выявлена нейтропения, кандидоз сочетается с висцеральными формами микоза, есть диссеминация или кандидасепсис, назначают внутривенно и ингаляционно амфотерицин В или микогептин.
Ингаляционно также назначают натриевую соль леворина, миконазол, натамицин под прикрытием бронхолитических средств и местноанестезирующих препаратов в целях профилактики бронхоспазма и побочных проявлений. Инструкция предполагает продолжительность антифунгального лечения — не меньше двух недель после прекращения симптоматики. В случае тяжелых форм назначаются высокие дозы и повторные курсы антимикотических средств.
Чтобы избежать рецидивирования, необходимо устранить фоновую первичную патологию путем лечения иммунодефицита, эндокринопатий, гиповитаминозов и т.д. Назначаются общеукрепляющие средства, адаптогенные медикаменты, комплексы витаминов и минералов, иммуномодуляторы, дезинтоксиканты, антигистамины и отхаркивающие препараты.
Дополнительно могут быть назначены процедуры массажа и применение местных раздражающих мазей. Если выявлена смешанная этиология, необходимо добавление антибиотиков в курс лечения.
Прогноз благоприятен при рациональном лечении изолированных легких форм заболевания. В случае септических, генерализованных форм, а также позднего начала коррекции вероятен смертельный исход. Хронизация и тяжелое течение приводят к инвалидизации.
В качестве мер профилактики рекомендуется своевременная терапия хронических болезней легких инфекционно-воспалительной природы, заболеваний эндокринной системы, назначение антимикотических средств в ходе антибиотикотерапии и приема гормонов, умеренная физическая активность и ведение здорового образа жизни.
В понимании многих людей кашель является типичным простудным симптомом. На самом же деле существует ряд заболеваний, проявляющихся посредством данного признака. К примеру, кашель может иметь грибковое происхождение, о котором еще совсем недавно у специалистов не было достоверных сведений.
Сегодня же врачи относят грибковый кашель к отдельному виду заболеваний, при лечении которого необходим особенный подход.
Общие сведения, симптоматика и диагностика
Кашель от грибка возникает в результате грибкового поражения организма.
 Современной медицине известны грибки нескольких видов, способные к поражению дыхательной системы человека. К ним относятся:
Современной медицине известны грибки нескольких видов, способные к поражению дыхательной системы человека. К ним относятся:
- Плесенесодержащие.
- Лучистые.
- Дрожжесодержащие.
Важно! Бывают случаи, когда в человеческий организм проникает одновременно несколько видов грибков.
Вызывая поражение органов дыхания, они способны провоцировать возникновение кашля. В подобных ситуациях специалисты констатируют смешанный тип инфицирования.
При беспричинном появлении кашля пациент должен обратиться к специалисту, ведь от своевременной и грамотной диагностики во многом зависит успех в лечении. Диагностические процедуры предполагают забор у пациента следующих анализов:
- Анализ крови.
- Анализ мазка слизистой горла.
Основываясь на лабораторных исследованиях, специалист может сделать вывод относительного вида бактерий, поразивших органы пациента, назначив в итоге правильное лечение.
 Кашель является симптомом трех заболеваний, возникающих на фоне деятельности грибков. К ним относятся:
Кашель является симптомом трех заболеваний, возникающих на фоне деятельности грибков. К ним относятся:
Отличия между данными заболеваниями заключаются в том, какой орган был поражен грибковой инфекцией.
Чтобы точно определить причину заболевания, необходимо прослушивание легких при помощи стетоскопа. Оно проводится врачом в первую очередь, позволяя определить локализацию заболевания.
Вторым этапом диагностики является рентген. Он проводится с целью подтвердить результаты, полученные при прослушивании легких. На рентгеновских снимках грибковая инфекция проявляется в виде затемнений.
В плане проявлений микозы обладают схожими симптомами, среди которых:
 повышенная температура;
повышенная температура;- сильная головная боль;
- общая слабость;
- тошнота;
- одышка;
- насморк.
Вышеописанные симптомы свойственны всем видам грибковых заболеваний данной группы. Отличия присутствуют лишь в проявлении трахеомикоза, сопровождающегося болевыми и царапающими ощущениями.
Важно! По причине грибка может появляться сухой кашель, который накатывает приступами. Для многих больных такие приступы являются изнуряющими. Избавиться от них можно только при проведении комплексного лечения недуга.
Причины возникновения заболеваний и особенности лечения
Существует целый ряд причин, приводящих к развитию данных заболеваний. Рассмотрим некоторые из них:
 Основной путь передачи дрожжевых грибков – контактно-бытовой. То есть, заразиться ими можно от инфицированного человека или же носителя заболевания.
Основной путь передачи дрожжевых грибков – контактно-бытовой. То есть, заразиться ими можно от инфицированного человека или же носителя заболевания.- Долгий прием антибиотиков также может вызывать развитие в организме грибковых колоний.
- Сильные стрессы.
- Переохлаждения.
- Плохая экология в месте проживания пациента.
Следует учитывать, что чаще всего поражения грибками возникают у пациентов со сниженным уровнем иммунитета, потому основным методом профилактики данных заболеваний является прием витаминов, здоровый и активный образ жизни.
Теперь рассмотрим, как лечить подобные приступы кашля. Грамотное лечение возможно только после правильной постановки диагноза. На основании ряда диагностических методик специалист должен определить характер данного заболевания. Далее пациенту назначается курс лечения, который включает в себя:
- Прием препаратов антибактериальной направленности. Это могут быть как антибиотики широкого спектра, так и узконаправленные препараты, которые прописываются после выявления возбудителя заболевания.
 Прием витаминов и средств, направленных на укрепление восстановительных сил организма. Поскольку одной из основных причин, приводящих к развитию данного заболевания, является ослабленный иммунитет, то для эффективной борьбы с заболеванием необходимо повысить его уровень.
Прием витаминов и средств, направленных на укрепление восстановительных сил организма. Поскольку одной из основных причин, приводящих к развитию данного заболевания, является ослабленный иммунитет, то для эффективной борьбы с заболеванием необходимо повысить его уровень.- Строгая диета, которая исключает из рациона пациента сладкую, жирную и мучную пищу. Для эффективного излечения от недуга очень важно придерживаться диеты.
Вылечить грибковую инфекцию можно только при комплексном подходе, а потому пациент должен строго придерживаться всех рекомендаций, которые даст ему лечащий врач.
Грибок кандида в некоторых случаях способен вызывать у пациента симптомы, сходные с признаками бронхита. Речь идет о лающем кашле, который нередко возникает в ночное время суток, позывы на рвоту и невозможность нормально прокашляться.
При лечении кашля, вызванного грибками кандида, необходимо помнить о том, что пациенту противопоказаны препараты, которые предназначены для лечения бронхита. То есть принимать антибиотики, проводить прогревания или медовые процедуры в данном случае не следует по причине их неэффективности.
 Мало того, злоупотребление препаратами антибиотической направленности способно вызвать ослабление иммунитета, что в свою очередь лишь усилит размножение грибка кандида. При этом вследствие такого лечения у пациента может возникнуть временное чувство облегчения, но оно продлится недолго. Такие процедуры, как прогревания, также не годятся, поскольку способны стимулировать развитие и рост грибков.
Мало того, злоупотребление препаратами антибиотической направленности способно вызвать ослабление иммунитета, что в свою очередь лишь усилит размножение грибка кандида. При этом вследствие такого лечения у пациента может возникнуть временное чувство облегчения, но оно продлится недолго. Такие процедуры, как прогревания, также не годятся, поскольку способны стимулировать развитие и рост грибков.
Эффективное лечение такого кашля возможно лишь при систематическом укреплении иммунитета. Для этого чаще всего пациентам прописываются витамины группы А, С и В. Дополнительно укрепить организм можно посредством приема лакто и бифидо бактерий, способствующих восстановлению микрофлоры ЖКТ.
Диета при лечении кандидозного кашля предполагает исключение из питания меда, сахара, белого хлеба и дрожжевых продуктов. Также больному необходим карантин.
Следует помнить о том, что споры кандиды легко передаются воздушно-капельным путем, а потому члены семьи пациента могут быстро заразиться данным видом грибковой инфекции.
Кашель при грибковых инфекциях ни в коем случае нельзя игнорировать. При появлении подобных симптомов необходимо как можно быстрее обратиться к специалисту и начать лечить заболевание. С точностью определить причину заболевания может только специалист, проведя ряд лабораторных исследований.