Содержание
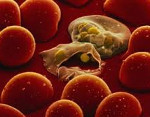
Малярия – трансмиссивная протозойная инфекция, вызываемая патогенными простейшими рода Plasmodium и характеризующаяся приступообразным, рецидивирующим течением. Специфическими симптомами малярии служат повторные приступы лихорадки, гепатоспленомегалия, анемия. В течении лихорадочных приступов у больных малярией четко прослеживаются сменяющие друг друга стадии озноба, жара и пота. Диагноз малярии подтверждается при обнаружении малярийного плазмодия в мазке или толстой капле крови, а также результатами серологической диагностики. Для этиотропной терапии малярии используются специальные противопротозойные препараты (хинин и его аналоги).
Общие сведения
Малярия (перемежающаяся лихорадка, болотная лихорадка) – группа паразитарных заболеваний человека, возбудителями которых выступают различные виды малярийного плазмодия, поражающего преимущественно эритроциты крови и ретикулоэндотелиальную систему. Малярия протекает с лихорадочными пароксизмами, гепатолиенальным и анемическим синдромом. Малярия широко распространена в странах Экваториальной Африки, Юго-Восточной Азии, Океании, Центральной и Южной Америки. Ежегодно в мире регистрируется 350-500 млн. новых инвазий и порядка 1,3-3 млн. летальных исходов от малярии. Высокая заболеваемость малярией в мире объясняется развитием резистентности плазмодиев к специфической терапии, а переносчиков протозойной инфекции – к действию инсектицидов. В связи с увеличением миграционных и туристических потоков завозные случаи малярии все чаще встречаются на территории Европы, в т. ч. в России.

Причины малярии
Малярию вызывают паразитические простейшие, принадлежащие к классу споровиков, роду Plasmodium (малярийные плазмодии). Заболевание человека вызывают 4 вида плазмодиев: P. Vivax (возбудитель трехдневной малярии), P. Malariae (возбудитель четырехдневной малярии), P.falciparum (возбудитель тропической малярии) и P. Ovale (возбудитель овале-малярии, сходной с трехдневной).
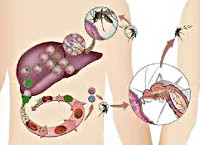
Малярийные плазмодии проходят сложный жизненный цикл, включающий бесполое развитие (шизогонию) в организме промежуточного хозяина – человека и половое развитие (спорогонию) в организме главного хозяина – самок комаров Anopheles. Инфицирование комаров происходит при укусах человека, больного малярией или паразитоносителя. При кровососании в желудок комара попадают мужские и женские половые клетки плазмодиев (микро-и макрогаметоциты); здесь происходит их оплодотворение с образованием зиготы, а затем ооцисты. В результате многократного деления ооциста превращается в инвазионные формы плазмодиев – спорозоиты, которые проникают в слюнные железы комара и могут там находиться в течение 2-х месяцев.
Инфицирование человека происходит при укусе инвазированной самкой комара, со слюной которой в кровь промежуточного хозяина проникают спорозоиты. В организме человека возбудитель малярии проходит тканевую и эритроцитарную фазы своего бесполого развития. Тканевая фаза (экзоэритроцитарная шизогония) протекает в гепатоцитах и тканевых макрофагах, где спорозоиты последовательно трансформируются в тканевые трофозоиты, шизонты и мерозоиты. По окончании этой фазы мерозоиты проникают в эритроциты крови, где протекает эритроцитарная фаза шизогонии. В клетках крови мерозоиты превращается в трофозоиты, а затем в шизонты, из которых в результате деления вновь образуются мерозоиты. В конце такого цикла эритроциты разрушаются, а высвободившиеся мерозоиты внедряются в новые эритроциты, где цикл превращений повторяется вновь. В результате 3-4-х эритроцитарных циклов, образуются гаметоциты – незрелые мужские и женские половые клетки, дальнейшее (половое) развитие которых протекает в организме самки комара Anopheles.
Учитывая особенности развития плазмодия, становится очевидным, что основным путем передачи малярии от человека человеку является трансмиссивный, реализуемый посредством укусов самками комара рода Anopheles. Вместе с тем, возможна трансплацентарная передача инфекции во время беременности, а также парентеральное заражение при переливании донорской крови, взятой от паразитоносителей. В эндемических очагах к малярии в большей степени восприимчивы дети и приезжие. Пик заболеваемости малярией совпадает с сезоном активности комаров и приходится на летне-осеннее время.
Пароксизмальный характер лихорадочных приступов при малярии связан с эритроцитарной фазой развития малярийного плазмодия. Развитие лихорадки совпадает с распадом эритроцитов, высвобождением в кровь мерозоитов и продуктов их обмена. Чужеродные для организма субстанции оказывают общетоксическое воздействие, вызывая пирогенную реакцию, а также гиперплазию лимфоидных и ретикулоэндотелиальных элементов печени и селезенки, приводя к увеличению этих органов. Гемолитическая анемия при малярии является следствием распада эритроцитов.
Симптомы малярии
В течении малярии выделяют инкубационный период, период первичных острых проявлений, вторичный латентный период и период рецидивов. Инкубационный период при трехдневной малярии и овале-малярии длится 1-3 недели, при четырехдневной – 2-5 недель, при тропической – около 2-х недель. Типичными клиническими синдромами для всех форм малярии служат лихорадочный, гепатолиенальный и анемический.
Заболевание может начинаться остро или с непродолжительных продромальных явлений – недомогания, субфебрилитета, головной боли. В течение первых дней лихорадка носит ремиттирующий характер, в дальнейшем становится интермиттирующей. Типичный пароксизм малярии развивается на 3-5-й сутки и характеризуется последовательной сменой фаз: озноба, жара и пота. Приступ начинается обычно в первой половине дня с потрясающего озноба и нарастания температуры тела, которые вынуждают больного лечь в постель. В эту фазу отмечается тошнота, головные и мышечные боли. Кожа становится бледной, «гусиной», конечности холодными; появляется акроцианоз.
Через 1-2 часа фаза озноба сменяется жаром, что совпадает с повышением температуры тела до 40-41 °С. Возникают гиперемия, гипертермия, сухость кожи, инъекция склер, жажда, увеличение печени и селезенки. Может отмечаться возбуждение, бред, судороги, потеря сознания. На высоком уровне температура может удерживаться до 5-8 и более часов, после чего происходит профузное потоотделение, резкое снижение температуры тела до нормального уровня, что знаменует собой окончание приступа лихорадки при малярии. При трехдневной малярии приступы повторяются каждый 3-й день, при четырехдневной – каждый 4-й день и т. д. К 2-3-й неделе развивается гемолитическая анемия, появляется субиктеричность кожи и склер при нормальной окраске мочи и кала.
Своевременное лечение позволяет остановить развитие малярии после 1-2 приступов. Без специфической терапии продолжительность трехдневной малярии составляет около 2 лет, тропической – около 1 года, овале-малярии – 3-4 года. В этом случае после 10-14 пароксизмов инфекция переходит в латентную стадию, которая может длиться от нескольких недель до 1 года и дольше. Обычно через 2-3 месяца видимого благополучия развиваются ранние рецидивы малярии, которые протекают так же, как острые проявления болезни. Поздние рецидивы возникают через 5-9 месяцев – в этот период приступы имеют более легкое течение.
Осложнения малярии
Тяжелыми, порой жизнеугрожающими осложнениями малярии могут служить малярийная кома, малярийный алгид, разрыв селезенки, отек мозга, ОПН, ДВС-синдром, психические нарушения. Малярийной комой чаще всего осложняется течение тропической малярии. Развитие комы связано с нарушениями микроциркуляции головного мозга в результате образования паразитарных тромбов, состоящих из эритроцитов, зараженных шизонтами. В течении малярийной комы выделяют периоды сомноленции (сонливость, адинамия), сопора (резкая заторможенность, снижение рефлексов) и глубокой комы (отсутствие сознания и рефлексов). Летальный исход при возникновении данного осложнения наступает в 96-98% случаев.
Малярийный алгид сопровождается развитием коллаптоидного состояния с артериальной гипотонией, нитевидным пульсом, гипотермией, снижением сухожильных рефлексов, бледностью кожных покровов, холодным потом. Нередко возникают поносы и явления дегидратации. Признаки разрыва селезенки при малярии возникают спонтанно и включают в себя кинжальную боль в животе с иррадиацией в левое плечо и лопатку, резкую бледность, холодный пот, снижение АД, тахикардию, нитевидный пульс. По данным УЗИ выявляется свободная жидкость в брюшной полости. При отсутствии экстренного оперативного вмешательства быстро наступает смерть от острой кровопотери и гиповолемического шока.
Отек мозга развивается при злокачественной, молниеносной форме трехдневной малярии, чаще у детей-дошкольников и подростков. Возникает на высоте лихорадочного пароксизма и характеризуется сильной головной болью, судорогами с потерей сознания, выделением пены изо рта и скорой гибелью пациента. Развитие острой почечной недостаточности при малярии связано с массивным внутрисосудистым гемолизом эритроцитов, нарушением почечного кровообращения, интенсивной гемоглобинурией. Обычно является исходом гемоглобинурийной лихорадки. Специфическим осложнением тропической малярии выступают психические расстройства, включающие в себя психомоторное возбуждение, бред, галлюцинации и т. д.
Диагностика малярии
Фундамент клинической диагностики малярии составляет триада признаков: приступообразная интермиттирующая лихорадка, повторяющаяся каждые 48 или 72 часов, гепатоспленомегалия, гемолитическая анемия. Одновременно выясняется факт посещения больным эндемичных регионов, перенесенных гемотрансфузий и парентеральных вмешательств в течение последних 2-3-х месяцев.
Специфическим лабораторным методом диагностики малярии служит микроскопия толстой капли крови, позволяющая обнаружить наличие и количество паразитов. Качественную идентификацию вида плазмодия и стадию шизогонии проводят путем исследования на малярийный плазмодий мазка крови. Забор крови лучше производить на высоте лихорадочного приступа. Вспомогательную роль в выявлении малярии играют серологические методы – РИФ, РФА, РНГА. В плане дифференциальной диагностике наибольшее значение имеет исключение у лихорадящего больного бруцеллеза, возвратного тифа, лейшманиоза, сепсиса, туберкулеза, менингоэнцефалита, гемолитической желтухи, цирроза печени, лейкоза и др.
Лечение малярии
Больные с подозрением на малярию госпитализируются в инфекционный стационар с назначением строгого постельного режима, обильного питья, инфузионной терапии, общеукрепляющего и симптоматического лечения. При необходимости больным проводится гемосорбция и гемодиализ.
Первоначально для специфической химиотерапии малярии использовался хинин, выделенный из коры хинного дерева. В настоящее время создано большое количество синтетических препаратов, однако из-за быстрого развития резистентности паразитов к синтетическим лекарствам, хинин до сих пор не утратил своей актуальности. В зависимости от оказываемого действия противомалярийные препараты делятся на тканевые шизонтоциды, воздействующие на тканевые формы малярийного плазмодия (хиноцид, примахин) и гематоциды, воздействующие на эритоцитарные формы возбудителя (хлорохин, пириметамин, мепакрин, хинин и др.). Они назначаются в различных сочетаниях и по определенной схеме в зависимости от формы и тяжести течения малярии. Так, при трехдневной малярии обычно проводится 3-дневный курс лечения хлорохином, затем 10-дневный прием примахина или хиноцида для уничтожения тканевых форм паразита. Возможны и другие схемы противомалярийной терапии.
Прогноз и профилактика малярии
Своевременная и правильная терапия малярии приводит к быстрому купированию клинических проявлений. Летальные исходы при проведении лечения возникают примерно в 1% случаев, как правило, при осложненных формах тропической малярии.
Профилактика малярии проводится в двух направлениях: уничтожение комаров-переносчиков возбудителей и индивидуальная защита. Первое направление включает обработку территорий инсектицидами. Второе – использование средств индивидуальной защиты (кремов, лосьонов, противомоскитных сеток), проведение специфической химиопрофилактики лицам, совершающим поездки в районы, неблагополучные по малярии. С целью раннего выявления больных и паразитоносителей всем пациентам с лихорадкой неясного генеза должна проводиться микроскопия крови на малярию.
Страницы работы

Содержание работы
ТРЕХДНЕВНАЯ, ОВАЛЕ, ЧЕТЫРЕХДНЕВНАЯ МАЛЯРИЯ
Первый день – разовая доза 4 таблетки, через 6-8 часов – 2 таблетки.
Второй день – разовая доза 2-3 таблетки.
Третий день – разовая доза 2-3 таблетки.
Первый день – разовая доза 4 таблетки, через 6-8 часов – 2 таблетки.
Второй день – разовая доза 2 таблетки.
Третий день – разовая доза 2 таблетки.
Прием однократный 3 таблетки
Прием первоначально 3 таблетки, через 6-8 часов 2 таблетки, через 6-8 часов 1 таблетка.
Прием по 0,5-0,65 х 3 раза в день 7-10 дней
как препарат для комбинации с другими противомалярийными (в случае отсутствия в отделении выше перечисленных препаратов, лечение следует начинать с назначения доксициклина по 0,1 х 2 раза в день (тетрациклина по 0,3 х 4 раза в день) 7-10 дней.
Первый день: всего 4мг/кг в 2 приема
Второй – седьмой дни: 2 мг/кг один раз в день
NB! При трехдневной и овале-малярии после купирования острых проявлений назначают противорецидивное лечение:
ПРИМАХИН 0,003 (0,009)
Прием по 0,009 однократно ежедневно в течение 14 дней
Другие противомалярийные препараты: кинимакс, метакельфин, галофантрин, артиметр, саварин, коартем.
ТРОПИЧЕСКАЯ МАЛЯРИЯ
1. АРТЕСУНАТ (препарат первой линии – рекомендации ВОЗ)
Первый день: всего 4 мг/кг в 2 приема
Второй – седьмой дни: 2 мг/кг один раз в день
Первый день 160-240 мг (2-3 ампулы по 80 мг) внутримышечно
Второй-седьмой дни по 80 мг (1 ампула) внутримышечно
Для пациентов с большой массой тела в первый день вводят 320 мг.
3. БОЛЕЕ ЭФФЕКТИВНЫ КОМБИНАЦИИ (особенно при лечении малярии, вызванной лекарственноустойчивыми штаммами):
Первый день: артемизинин всего 20 мг/кг в два приема
Второй день: артемизинин 10 мг/кг однократно + мефлохин всего 25 мг/кг в два приема через 6-8 часов
Третий день: артемизинин всего 10 мг/кг в два приема
Первый день: артесунат всего 4 мг/кг в два приема
Второй день: артесунат 4 мг/кг в два приема + мефлохин всего 25 мг/кг в два приема через 6-8 часов
Третий день: артесунат всего 4 мг/кг в два приема
Первый день: артеметр 3,2 мг/кг в/м 1 раз в день
Второй день: артеметр 3,2 мг/кг в/м 1 раз в день + мефлохин всего 25 мг/кг в два приема через 6-8 часов
Третий день: артеметр всего 3,2 мг/кг в/м 1 раз в день
Первый – седьмой – десятый дни: хинин по 0,5 – 0,65 х 3 раза в день
После окончания курса лечения хинином через 12-24 часа назначают мефлохин (250 мг.) однократно 4 таблетки и на следующий день 2 таблетки.
= ХИНИН + ДОКСИЦИКЛИН (ТЕТРАЦИКЛИНА)
Первый – седьмой – десятый дни: хинин по 0,5 – 0,65 х 3 раза в день + доксициклин по 0,1 два раза в день
ТРОПИЧЕСКАЯ МАЛЯРИЯ
Тяжелое течение. Парентеральное введение.
= ХИНИН 300 мг. (600 мг.) в ампулах
При отсутствии: 600 мг. (раствор в ампулах) разводят в 500 мг. 5% раствора глюкозы (или физраствора). Вводят внутривенно медленно в течение 4-х часов. Такую дозу (600 мг.) вводят три раза в день (в течение 2-3-х дней до клинического улучшения и переводят больного на пероральный прием).
При осложненной малярии (церебральная малярия, алгид)
При поступлении: хинин 7мг/кг на глюкозе (физрастворе) 500 мл вводится внутривенно быстро в течение 30 минут.
Затем еще внутривенно капельно 10 мг/кг в течение 4-х часов.
По другой схеме: хинин в/в капельно в дозе 20 мг/кг в течение 4 часов.
При отсутствии хинина – попробовать делагил (хлорохин) внутривенно капельно на 500 мл 5% глюкозы (физраствора) 10 мг/кг в течение 2-4 часов. Повторяют каждые 12 часов по 5 мг/кг.
Малярия – острая протозойная болезнь, характеризующаяся лихорадочными приступами, анемией, увеличением печени и селезенки. Возможны рецидивы. Источником инфекции является только человек, больной малярией, или гаметоноситель. Инфекция передается различными видами комаров.
Признаки
Инкубационный период при тропической малярии продолжается 10-14 дней, при трехдневной с короткой инкубацией -10-14 дней, с длинной – 8-14 мес, при четырехдневной – 20-25 дней. В начале заболевания лихорадка может быть неправильного типа (инициальная лихорадка), и лишь спустя несколько дней устанавливается правильное чередование приступов. В течение приступа различают периоды озноба, жара и пота. Приступы возникают обычно утром с максимальной температурой в первой половине суток (при овале-малярии приступы начинаются вечером после 18-20 ч.). Озноб наступает внезапно и бывает "потрясающим". Его длительность 1,5-2 часа. Длительность всего приступа при трехдневной малярии и овале-малярии 6-8 часов, четырехдневной 12-24 часа, при тропической малярии приступ продолжительный, а период апирексии настолько короткий, что его удается обнаружить лишь при термометрии через каждые 3 часа. Период озноба сменяется жаром, а с началом снижения температуры больной начинает сильно потеть. Его самочувствие быстро улучшается, он успокаивается и часто засыпает. В период апирексии самочувствие больного остается хорошим, нередко он сохраняет работоспособность. При трехдневной, тропической и овале-малярии приступы повторяются через день, а при четырехдневной – через 2 дня. Лихорадка во время приступов достигает обычно 40°С и выше. Уже после первых 2-3 приступов появляется выраженное увеличение печени и особенно селезенки, она болезненна при пальпации. Нередко бывает герпетическая сыпь. В результате распада эритроцитов возникает бледность и желтушное окрашивание кожных покровов. Без антипаразитарного лечения длительность трехдневной малярии (при исключении реинфекции) доходит до 2-3 лет, тропической – до года и четырехдневной – до 20 лет и более.
Осложнения: малярийная кома, разрыв селезенки, гемоглобинурийная лихорадка.
Описание
Малярию человека вызывают 4 вида возбудителей; Plasmodium falciparum – возбудитель тропической малярии, Р. vivax – возбудитель трехдневной малярии (вивакс-малярия), Р. ovale – возбудитель овале-малярии и Р. malariae – возбудитель четырехдневной малярии. Плазмодии малярии проделывают сложный цикл развития в организме позвоночного хозяина (тканевая и эритроцитарная шизогония) и в организме комара-переносчика (спорогония). При заражении во время укуса комара в организм проникают спорозоиты, которые превращаются в клетках печени в тканевые шизонты. Они многократно делятся и образуют большое число (до 50 000 из каждого шизонта) тканевых мерозоитов. Длительность преэритроцитарного цикла 6-9 суток. Затем паразиты проникают в эритроциты, и начинается зритроцитарная шизогония. Продолжительность шизогонии у возбудителей четырехдневной малярии 72 часа, у остальных – 48 часов. Большое значение имеет лекарственная устойчивость возбудителя тропической малярии.
Заболевания, вызванные лекарственно-устойчивыми штаммами, часто принимают затяжное (свыше 50 %) и злокачественное (3-5 %) течение. Лекарственная устойчивость возбудителей тропической малярии отмечается и в других регионах. Преэритроцитарный цикл развития паразита не сопровождается клиническими проявлениями. Начало приступа совпадает по времени с моментом массового разрушения пораженных эритроцитов и выхода в кровь паразита. Приступ является своеобразной реакцией на проникающий в кровь чужеродный белок. Разрушение эритроцитов приводит к анемизации. Иммунитет при малярии развивается только по отношению к гомологичному виду плазмодия.
Диагностика
Для диагностики имеет значение изменение крови – гипохромная анемия, пойкилоцитоз, анизоцитоз, увеличение числа ретикулоцитов, лейкопения, повышение СОЭ. Дифференцировать необходимо от тех заболеваний, при которых возможно приступообразное повышение температуры тела (сепсис, лептоспироз, бруцеллез, висцеральный лейшманиоз). Доказательством служит обнаружение малярийных плазмодиев в крови. Мазки и толстую каплю берут до начала противомалярийного лечения.
Лечение
При тропической малярии назначают хингамин. При лечении трех- и четырехдневной малярии вначале проводят трехдневный курс лечения хингамином. Этот курс купирует приступы малярии, но не действует на тканевые формы паразита. Для радикального лечения сразу же после окончания приема хингамина проводят 10-дневный курс лечения примахином. Для лечения тропической малярии, вызванной лекарственно-устойчивыми плазмодиями, можно использовать хинин. Эффективно сочетание хингамина При тяжелых формах проводят и патогенетическое лечение. Назначают глюкокортикоиды, антигистаминные препараты, инфузионную терапию и др.
Прогноз при неосложненных формах малярии благоприятный. При разрыве селезенки и малярийной коме нередки летальные исходы.
Профилактика
Уничтожение комаров-переносчиков, предохранение людей от укусов комаров (использование репеллентов, сеток). Лицам, выезжающим в эндемичные по малярии местности, проводят химиопрофилактику. Препарат назначают за 3 дня до прибытия в очаг и продолжают прием в течение 4-6 недель после выезда. За переболевшими малярией осуществляют диспансерное наблюдение в соответствии с инструкциями.