(Методика проведения операции)
1. Обработка операционного поля. Операционное поле должно быть тщательно выбрито, включая паховую область противоположной стороны и мошонку у мужчин. Марлевым шариком на корнцанге хирург обрабатывает операционное поле спиртом, затем спиртом с йодонатом. Половой член обертывают стерильной средней салфеткой, которую фиксируют марлевой тесьмой. Операционное поле вновь обрабатывают спиртом с йодонатом. Операционное поле изолируют четырьмя простынями и производят анестезию 0,25% раствором новокаина (200-300 мл).
2. Разрез кожи и подкожной клетчатки. Операционная сестра подает скальпель, кровоостанавливающие зажимы, кетгут №2 для лигирования сосудов и ножницы для срезания нитей.
3. Изоляция краев кожи. Сестра подает две большие салфетки. Ассистент острыми крючками разводит края раны.
4. Рассечение апоневроза наружной косой мышцы живота скальпелем и ножницами.
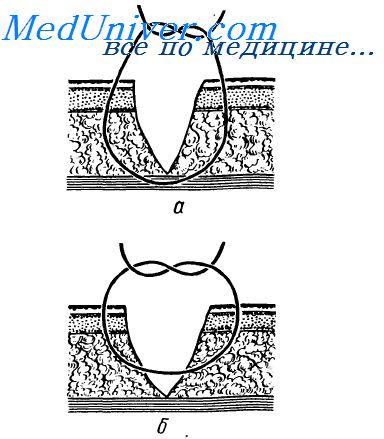
5. Вскрытие грыжевого мешка. Пользуясь пинцетом, ножницами, препаровочным тупфером и раствором новокаина в шприце на тонкой игле, хирург находит и выделяет грыжевой мешок из окружающих тканей , вскрывает мешок и, захватывая зажимами края его, рассекает вдоль . Для этого сестра должна иметь наготове 6-8 зажимов. Для отстранения элементов семенного канатика при прямой грыже хирургу потребуется марлевая тесьма или мягкая резинка, которую проводят под канатик и используют в качестве держалки (смотрите рисунок).



6. Отсечение грыжевого мешка. Шейку мешка обнажают крючками Фарабефа, прошивают шелковой нитью №4 на крутой режущей игле и перевязывают на обе стороны. Концы нитей срезают, грыжевой мешок отсекают (смотрите рисунок).

7. Пластика стенок пахового канала. В каждом конкретном случае хирург избирает нужный способ пластики и необходимый для этого шовный материал. Как правило, используют шелк №4 и 6. Некоторые хирурги применяют синтетические нити. Режущая игла должна быть достаточно крутой.
8. Послойное ушивание операционной раны. На поверхностную фасцию и подкожную клетчатку накладывают узловые швы из кетгута №2, на кожу – узловые шелковые швы.
 |
 |
 |
 |
В амбулаторных условиях производят первичную хирургическую обработку поверхностных ран с размозженными, рваными, неровными краями и сильно загрязненных землей. Раны резаные и рубленые с ровными краями не подлежат хирургической обработке.
Вне зависимости от степени загрязнения раны соблюдение принципов асептики при первичной хирургической обработке обязательно. Сбривают волосы в окружности раны, кожу отмывают от грязи и крови тампонами, смоченными бензином, 0,5% раствором нашатырного спирта или мыльной водой с последующим высушиванием и двукратным смазыванием раствором йода, йодонатом или другим антисептиком. Производят также изоляцию операционного поля стерильными салфетками или полотенцем.
При хирургической обработке большинства ран в амбулаторных условиях применяют местную инфильтрационную анестезию 0,25% или 0,5% раствором новокаина с антибиотиками или проводниковую анестезию (на пальцах), реже внутрикостную. Первичная хирургическая обработка раны обычно состоит из нескольких основных этапов, которые выполняют в большинстве случаев:
- – рассечение и иссечение краев,
- – проведение восстановительных и реконструктивных элементов вмешательства,
- – закрытие и дренирование раны.
Рассечение производят в целях обеспечения доступа к глубжележащим отделам раны. Рассекают диаметрально противоположными разрезами кожу, фасцию и мышцы. Если рана широко зияет и при простом разведении крючками возможен достаточный доступ ко всем ее отделам, то рассечение тканей не обязательно. Края раны разводят острыми или пластинчатыми крючками, удаляют инородные тела, свернувшуюся кровь, останавливают кровотечение.
Затем производят иссечение краев раны, включая кожу, фасции, поврежденные мышцы (рис. 22), в пределах жизнеспособных тканей, которые определяются по цвету, появлению капиллярного кровотечения и сокращению мышечных волокон. После иссечения поверхностных слоев раны загрязненные инструменты заменяют на чистые, а перчатки обрабатывают антисептическими растворами. В связи с исключительно богатым кровоснабжением мягких тканей лица иссекать раны в этой области следует весьма экономно, удаляя лишь явно омертвевшие участки. То же относится к ранам пальцев.

Рис. 22. Схема первичной хирургической обработки раны. а — начало иссечения; 6 — завершение иссечения стенок раны на всю глубину.
Первичный шов раны показан при уверенности в полноценности произведенной первичной хирургической обработки, отсутствии раневых карманов и угрозы развития раневой инфекции, а также если есть возможность наблюдения за течением раневого процесса в послеоперационном периоде. Размозженные, ушибленные раны и сильно загрязненные землей, особенно если оставлены ткани сомнительной жизнеспособности, ушивать не следует. Наиболее частое осложнение первичного шва — нагноение раны. В этих случаях швы следует срочно снять и обеспечить свободный отток гноя. Заживление нагноившейся раны существенно удлиняется.
Ушивание раны следует производить таким образом, чтобы предотвратить формирование остаточных полостей и карманов в глубине раны (рис. 23). В этих полостях неизбежно скапливается раневой экссудат — богатая питательная среда для микробов, и неизбежно развивается раневая инфекция. На мышцы и толстую подкожную жировую клетчатку отдельно накладывают кетгутовые швы, а на кожную рану — второй этаж шелковых (капроновых, лавсановых) узловых швов.

Рис 23. Наложение швов на рану кожи и подлежащих тканей. а — правильное; б — неправильное.
Между швами на 1—2 сут оставляют обычно выпускник для раневого экссудата — полоску резиновой перчатки. Если есть угроза развития раневой инфекции (загрязненные раны, поздно произведенная или неполноценная хирургическая обработка, наличие недренирую-щихся раневых карманов, мацерация кожи, ушибы и кровоизлияния в окружающие ткани и др.), то рану не зашивают, а рыхло тампонируют салфетками, смоченными антисептическим раствором.
Неушитая рана заживает вторичным натяжением, что приводит к значительному удлинению сроков лечения; формируется широкий, иногда обезображивающий и нарушающий функцию рубец. В целях ускорения заживления ран и улучшения исходов показано применение первичных отсроченных швов, накладываемых в послеоперационном периоде до развития грануляций, если угроза раневой инфекции миновала.
Во время первичной хирургической обработки допустимо наложение провизорных швов: проводят обычным способом нити, то оставляют их незавязанными. Сведение краев раны и затягивание швов производят, при благоприятных условиях в ране, на 3—4-е сутки. Такая методика упрощает применение первичного отсроченного шва, затягивание которого возможно при очередной перевязке без дополнительного обезболивания.
Вторичный ранний шов накладывают на гранулирующую рану. Между швами обычно оставляют резиновый выпускник (полоску резиновой перчатки) или на дно раны помещают дренирующую трубку с активной аспирацией экссудата по Субботину — Редону (рис. 24).

Рис 24. Дренирование раневых карманов по Субботину— Редону с активной аспирацией по дренажу раневого экссудата.
Вторичный поздний шов накладывают на рану после иссечения рубцов и мобилизации краев раны.
Малая хирургия. В.И. Маслов, 1988.
Раны — нарушение целостности кожных покровов и различных органов, по причине повреждения делят на операционные (преднамеренные) и случайные.
Случайные раны (резаные, рубленые, ушибленные, укушенные, огнестрельные и др.) ушивают только после первичной хирургической обработки.
В зависимости от сроков наложения хирургических швов, различают: 1) первичный шов — накладывают на рану в первые 5 ч; 2) вторичный шов — накладывают на рану в более поздние сроки. Вторичный шов — это собирательное понятие, объединяющее совокупность всех отсроченных швов, которые накладываются на раны в различные сроки после произведенной хирургической обработки.
Различают: а) первично отсроченный шов — накладывают на рану до появления грануляций при отсутствии клинических признаков инфекционного воспаления. Обычный срок наложения таких швов — 5—6-е сутки;
б) ранний вторичный шов — накладывают на гранулирующую рану на 8—15-е сутки. Края раны обычно не иссекают;
в) поздний вторичный шов накладывают через 2 недели после того, как произойдут рубцовые изменения в ране. При этом производят мобилизацию краев и иссечение руб-цовой ткани.
Основные требования к швам, накладываемым на кожные раны:
1) шов должен обеспечивать соприкосновение краев раны, не образуя при этом «мертвого пространства». При большой глубине раны, когда невозможно одним стежком захватить ее дно. применяют 8-образный шов Спасокукоцкого. Иглу вкалывают на одном краю раны, а выкалывают посредине толщины подкожной основы. Затем нить проводят посредине противоположного края раны в глубине, захватив по возможности подлежащие ткани, и выводят посредине в глубине раны. Место вкалывания иглы на коже должно быть симметрично месту ее выкалывания;
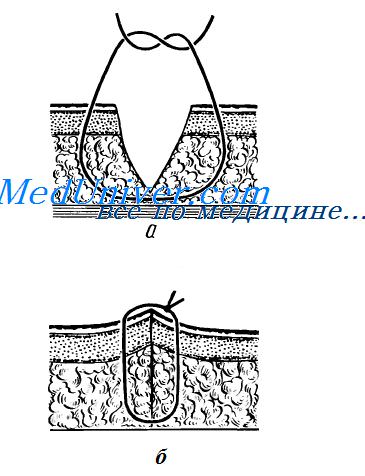
2) шов должен обеспечить соприкосновение однородных тканей. Не допускается заворачивание края эпителиального слоя внутрь. Чтобы этого не произошло, в шов следует захватить подкожной и соединительной ткани больше, чем эпителиального слоя и дермы;
3) поздний вторичный шов надо накладывать на гранулирующую рану с развитой рубцовой тканью при отсутствии клинических признаков инфекционного воспаления. Грануляции и рубцы иссекают, края раны мобилизуют. Обычный срок наложения швов — 20—30-е сутки.
Вторичные швы можно накладывать на рану только при отсутствии в ней острых воспалительных изменений, при наличии грануляционного покрова. При вялых грануляциях, покрытых фибринозным налетом, неотторгнувшихся некротических тканях, отечных краях раны, наличии вокруг раны пиодермии вторичные швы наклады вать не следует. При наложении швов нельзя допускать натяжения тканей.
При невозможности избежать натяжения рекомендуется применять пластические операции. Иглу вкалывают в эпителиальный слой у края раны, отступив от него на 4—5 мм, затем косо проводят в подкожной основе, удаляясь от края раны. Достигнув уровня основания раны, иглу поворачивают в направлении среднем: линии раны и выкалывают в самой глубокой точке раны, при этом захватывая подлежащие ткани.
При завязывании узла избыток захваченной ткани вытесняет вышележащие слои, препятствуя их вворачиванию. Если вколоть иглу в эпителиальный слой вдали от края раны и провести ее косо к средней линии раны, то в шов попадает большее количество тканей из поверхностных слоев, которые оттеснят ее края внутрь.