Содержание
- 1 Что такое водянка яичка? Причины возникновения гидроцеле
- 2 Виды гидроцеле
- 3 Симптомы водянки яичка
- 4 Как выглядит водянка яичка (фото)
- 5 Обследование
- 6 Какие заболевания могут напоминать по симптомам гидроцеле?
- 7 К каким последствиям может привести гидроцеле?
- 8 Водянка яичка у детей: что это за болезнь, виды (изолированная, сообщающаяся), симптомы, лечение – видео
- 9 Лечение водянки яичка
- 10 Операция Бергмана по лечению гидроцеле (водянки яичка) – видео
- 11 Эффективны ли народные средства при гидроцеле?
- 12 Эффективна ли гомеопатия?
- 13 Профилактика водянки яичек
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Гидроцеле (водянка яичка) – состояние, при котором вокруг яичка скапливается жидкость, в большинстве случаев не причиняет беспокойства и не представляет опасности, может проходить самостоятельно, в других случаях требует хирургического лечения.
Гидроцеле в цифрах и фактах:
- Около 10% детей рождаются с гидроцеле.
- Это состояние встречается у 1% подростков и взрослых мужчин.
- Водянка яичка наиболее распространена в возрасте 15-30 лет.
- Гидроцеле – сугубо мужское заболевание.
Что такое водянка яичка? Причины возникновения гидроцеле
Название заболевания происходит от двух древнегреческих слов: "гидро" – "вода, жидкость" и "целе" – "вздутие, расширение".
Водянка яичка бывает врожденной и приобретенной, эти два состояния имеют разные причины.
Врожденное гидроцеле
Приобретенное гидроцеле
Послеоперационная водянка яичка
Виды гидроцеле
Симптомы водянки яичка
 Обычно водянка яичка не причиняет беспокойства. В большинстве случаев единственным симптомом этого состояния является увеличение мошонки – с одной или с двух сторон. На ощупь гидроцеле ощущается как безболезненное образование, имеющее эластическую консистенцию.
Обычно водянка яичка не причиняет беспокойства. В большинстве случаев единственным симптомом этого состояния является увеличение мошонки – с одной или с двух сторон. На ощупь гидроцеле ощущается как безболезненное образование, имеющее эластическую консистенцию.
У некоторых мужчин возникают следующие симптомы:
- ощущение тяжести, дискомфорта в мошонке;
- усиление отека мошонки и неприятных ощущений в вечернее время.
В каких случаях нужно обратиться к врачу:
- Впервые обнаруженное увеличение мошонки. Нужно установить, чем оно вызвано. Это может быть связано с гидроцеле, паховой грыжей или другими состояниями.
- Гидроцеле было обнаружено у ребенка после рождения и затем не проходит в течение полугода. Нужно обратиться к детскому хирургу для повторного осмотра.
- Быстрое возникновение отека, боли в мошонке. Это может быть связано с острыми состояниями, требующими немедленного хирургического вмешательства, такими как перекрут яичка или некроз гидатиды Морганьи.
Как выглядит водянка яичка (фото)
Обследование
Обычно врач устанавливает диагноз после осмотра и ощупывания мошонки. При подозрении на гидроцеле взрослым нужно обратиться к хирургу или урологу-андрологу, ребенка – отвести к детскому хирургу.
Для уточнения диагноза врач может назначить дополнительные исследования:
| Название исследования | Описание |
| Диафаноскопия | Исследование позволяет отличить водянку яичка от других состояний, например, паховой грыжи, когда в мошонку выходят петли кишечника. |
Как проводится диафаноскопия:
Мошонку пациента просвечивают при помощи небольшого фонарика в затемненном помещении. При гидроцеле свет свободно равномерно проходит через кисту, заполненную жидкостью. Более плотные образования задерживают свет.
Если пациент перенес воспаление оболочек яичка, или в кисте присутствует кровь, свет проходит через мошонку неравномерно, диафаноскопия будет неинформативна.
УЗИ при водянке яичка
Ультразвуковое исследование часто назначают в сомнительных случаях, оно помогает отличить водянку яичка от других патологических процессов в мошонке.
Какие заболевания могут напоминать по симптомам гидроцеле?
К каким последствиям может привести гидроцеле?
Водянка яичка у детей: что это за болезнь, виды (изолированная, сообщающаяся), симптомы, лечение – видео
Лечение водянки яичка
У 95% новорожденных детей гидроцеле может проходить самостоятельно в течение первого года жизни. Если этого не произошло, требуется хирургическое лечение.
Приобретенное гидроцеле у взрослых обычно проходит в течение шести месяцев. Обычно операцию назначают в случаях, когда водянка яичка осложняется воспалением или причиняет выраженный дискомфорт.
Если гидроцеле сочетается с паховой грыжей, хирургическое лечение должно быть проведено сразу после обнаружения.
Можно ли лечить гидроцеле без операции?
При гидроцеле не всегда бывает необходима операция. У многих мужчин младше 65 лет водянка яичка проходит самостоятельно. В более старшем возрасте она, как правило, не проходит. Если хирургическое лечение не показано, в медикаментозных препаратах также нет необходимости.
При реактивной (симптоматической) водянке яичка нужно лечить основную причину. Например, при инфекционных процессах назначают антибиотики. Врач может порекомендовать носить специальные поддерживающие суспензории.
Пункция при водянке яичка
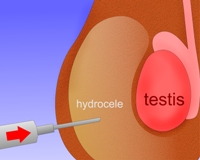 Во время пункции кисту прокалывают иглой и удаляют из неё жидкость. Такая процедура в большинстве случаев приносит лишь временный эффект, впоследствии гидроцеле возвращается. Во время пункции существует риск занесения в мошонку инфекции и развития гнойного процесса. Поэтому к данному методу лечения прибегают лишь в тех случаях, когда гидроцеле нужно ликвидировать, но мужчине по тем или иным причинам не может быть выполнено хирургическое вмешательство. Также пункцию применяют при напряженной водянке яичка.
Во время пункции кисту прокалывают иглой и удаляют из неё жидкость. Такая процедура в большинстве случаев приносит лишь временный эффект, впоследствии гидроцеле возвращается. Во время пункции существует риск занесения в мошонку инфекции и развития гнойного процесса. Поэтому к данному методу лечения прибегают лишь в тех случаях, когда гидроцеле нужно ликвидировать, но мужчине по тем или иным причинам не может быть выполнено хирургическое вмешательство. Также пункцию применяют при напряженной водянке яичка.
После удаления жидкости из мошонки может быть проведена склерозирующая терапия – в водяночную кисту вводят препараты (спирт, Бетадин), которые вызывают ожог её стенок изнутри и закрытие просвета. Но этот метод также зачастую дает временный эффект, а его применение может сопровождаться определенными осложнениями.
Подробнее о пункции
Операция при гидроцеле
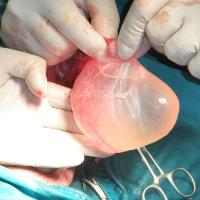 Общие указания по поводу сроков проведения операции при водянке яичка:
Общие указания по поводу сроков проведения операции при водянке яичка:
- При гидроцеле у ребенка в возрасте до 1-го года обычно проводят наблюдение, так как в течение этого времени водянка может пройти самостоятельно.
- При врожденном гидроцеле хирургическое вмешательство обычно выполняют в возрасте 1,5-2-х лет.
- При симптоматическом гидроцеле операция показана в случае, если консервативное лечение основной причины в течение достаточно длительного времени не принесло эффекта.
- Водянку яичка, вызванную травмой, оперируют спустя 3-6 месяцев.
- У детей до 2-х лет проводят хирургическое вмешательство в случаях, когда водянка сочетается с паховой грыжей, осложняется инфекцией, является напряженной и быстро нарастает.
Существуют разные варианты хирургических вмешательств при водянке яичка:
- При несообщающейся водянке проводят операции Лорда, Винкельмана, Бергмана. Между тремя этими видами хирургических вмешательств не существует принципиальной разницы.
- При сообщающейся водянке проводят операцию Росса.
Операция Лорда при гидроцеле
Во время операции Лорда рассекают оболочки яичка, удаляют жидкость и проводят так называемое гофрирование влагалищной оболочки яичка, в результате чего создаются условия для оттока жидкости. Данный вид хирургического вмешательства позволяет минимизировать травматизацию яичка, питающих его сосудов.
Метод Лорда не подходит при длительно существующей водянке яичка, так как при этом повышается жесткость оболочек яичка, что не позволяет получить удовлетворительный результат.
Операция Росса при водянке яичка
Цель операции Росса – ликвидировать сообщение между влагалищным отростком и брюшной полостью. Влагалищный отросток пересекают, частично удаляют, верхний его конец перевязывают, а в нижнем оставляют отверстие для оттока жидкости.
Операция Росса – один из лучших способов лечения врожденной водянки яичка. Но её выполнение требует от хирурга определенного опыта и уровня мастерства, так как в ходе операции можно легко повредить элементы семенного канатика.
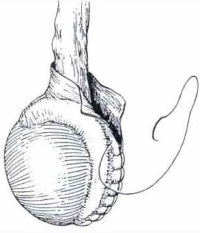 Во время операции Винкельмана водяночную кисту рассекают, её буквально выворачивают наизнанку и в таком виде сшивают вокруг яичка и его придатка.
Во время операции Винкельмана водяночную кисту рассекают, её буквально выворачивают наизнанку и в таком виде сшивают вокруг яичка и его придатка.
Операции Винкельмана и Лорда обычно не применяют при гидроцеле больших размеров, так как при этом оболочка водяночной кисты сильно растянута, имеется её избыток.
 После операции в мошонке могут на некоторое время оставить дренаж для оттока жидкости, на несколько дней накладывают повязки. В большинстве случаев для зашивания раны применяют рассасывающиеся нити, поэтому необходимости в снятии швов нет.
После операции в мошонке могут на некоторое время оставить дренаж для оттока жидкости, на несколько дней накладывают повязки. В большинстве случаев для зашивания раны применяют рассасывающиеся нити, поэтому необходимости в снятии швов нет.
Для того, чтобы уменьшить неприятные ощущения после хирургического вмешательства, врач может порекомендовать:
- прикладывание к мошонке холода (пузырь со льдом, полотенце, смоченное в холодной воде);
- ношение специальных поддерживающих суспензориев (бандаж, поддерживающая повязка для яичек).
Хирург назначит повторный визит через некоторое время, чтобы убедиться, что водянка яичка не рецидивировала.
Операция Бергмана по лечению гидроцеле (водянки яичка) – видео
Эффективны ли народные средства при гидроцеле?
Эффективна ли гомеопатия?
Профилактика водянки яичек
Специальных мер профилактики врожденной водянки яичка не существует.
Профилактика приобретенной симптоматической водянки яичка заключается в профилактике мочеполовых инфекций, травм мошонки и других заболеваний, способных привести к гидроцеле.
Основные меры профилактики водянки яичка в пожилом возрасте – ведение здорового образа жизни, правильное питание, физическая активность, профилактика сердечно-сосудистых патологий.


Появление в клинике ультразвуковых приборов нового поколения, оснащенных высокочастотными датчиками, разработка новых методологических приемов сделали возможной визуализацию анатомических структур мошонки, что еще 15-20 лет назад считалось мало реальным. Однако на сегодня практические врачи отделений (кабинетов) ультразвуковой диагностики недостаточно осведомлены в вопросах ультразвуковой диагностики и дифференциальной диагностики заболеваний органов мошонки, о чем свидетельствует, в том числе, и почта нашего журнала. В настоящей статье мы попытались восполнить этот пробел.
Мошонка представляет собой кожномышечное образование (рис. 1)*, разделенное на две половины, в каждой из которых находится яичко, придаток яичка, мошоночный отдел семенного канатика. Стенка мошонки состоит из 7 слоев, которые называют также оболочками яичка. Это: кожа; мясистая оболочка, образующая срединную перегородку; наружная семенная фасция; фасция мышцы, поднимающей яичко; мышца, поднимающая яичко; внутренняя семенная фасция и влагалищная оболочка яичка, состоящая из париетального и висцерального листков.
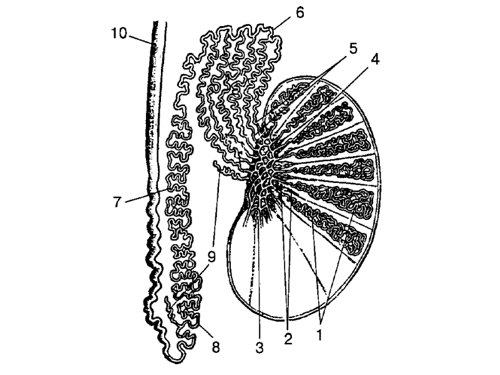
Рис. 1. Схематическое изображение нормальной анатомии органов мошонки.
1 – извитые канальцы;
2 – прямые канальцы;
3 – галерова сеть;
4 – гайморово тело;
5 – выносящие канальцы;
6 – головка придатка;
7 – тело придатка;
8 – хвост придатка;
9 – отклоняющиеся проточки;
10 – семявыносящий проток.
Яичко – парный железистый орган эллипсоидной формы, несколько уплощенный с боков. Длина его в среднем составляет 4,2-5 см, ширина – 3-3,5 см, толщина – 2-2,5 см. В яичке различают переходящие одна в другую латеральную и медиальную поверхности, задний и передний края, верхний и нижний полюса. Яичко подвешено на семенном канатике (левое ниже правого) таким образом, что оно наклонено верхним концом вперед, а латеральной поверхностью несколько кзади. Семенной канатик прикрепляется сзади и сверху. В проекции задненижнего края расположена мошоночная связка, фиксирующая яичко вместе с хвостом придатка к мошонке. Яичко покрыто фиброзной белочной оболочкой, образующей по задней поверхности клиновидное утолщение – средостение яичка. От последнего веером расходятся фиброзные перегородки, которые соединяются с внутренней поверхностью белочной оболочки и разделяют паренхиму на дольки. В каждой дольке располагается по 2-3 семенных канальца. Семенные канальцы содержат семяобразующие элементы, из которых развиваются сперматозоиды. Придаток располагается вертикально вдоль заднебокового отдела яичка. Различают верхнюю утолщенную часть его (головку), среднюю (тело) и нижнюю, несколько расширенную (хвост). Придаток яичка служит резервуаром для накопления спермы. В области верхнего полюса яичка, головки и хвоста придатка встречаются различные рудиментарные образования: привесок яичка, привесок придатка, отклоняющиеся протоки.
Кровоснабжаются органы мошонки следующими парными сосудами: яичковой артерией, артерией семявыносящего протока, кремастерной артерией, передней и задней мошоночными артериями, промежностной артерией. Яичковая артерия является ветвью брюшной аорты, причем правая может быть ветвью правой почечной артерии. Другие артерии – ветви внутренней и наружной подвздошных артерий. Перечисленные сосуды широко анастомозируют между собой, обеспечивая хорошее кровоснабжение мошонки. Венозный отток осуществляется венами двух типов: венами, отходящими от глубоко расположенных участков яичка, и венами, дренирующими поверхностные зоны органа. Оба типа вен, сливаясь, формируют вне яичка гроздевидное сплетение, образующее яичковую вену, которая справа впадает в нижнюю полую вену, а слева – в левую почечную вену. Вена семявыносящего протока и вена мышцы, поднимающей яичко, берут начало от одноименных венозных сплетений. Все три сплетения объединены коммуникантными венами.
При ультразвуковом исследовании применяются высокочастотные (7,5 Мгц и более) конвексные и линейные датчики. Во время эхографии пациент лежит на спине и рукой фиксирует половой член к передней стенке живота. Трансдюсер устанавливается перпендикулярно по отношению к исследуемой области, и последовательно получают томограммы в поперечной, продольной и косых плоскостях правой и левой половины мошонки.
Размеры обоих яичек (они могут незначительно различаться), а также выявляемых патологических образований измеряются в трех взаимно перпендикулярных плоскостях. Неизмененное яичко (рис. 2) имеет овальную форму, четкий, ровный контур, паренхима однородная, средней эхогенности. Белочная оболочка и висцеральный ли сток влагалищной оболочки визуализируются как тонкая непрерывная полоска высокой эхогенности, расположенная по краю яичка. Средостение (рис. 3) имеет вид гиперэхогенной тонкой полосы или клина в верхних отделах органа. Привесок яичка может визуализироваться в виде выступа или бугорка диаметром 2-3 мм у верхнего полюса яичка. Яичко окружает небольшое количество серозной жидкости, определяемое в виде тонкой гипоэхогенной зоны шириной 1-3 мм. Придаток яичка (рис. 4) располагается у верхнего полюса по задней поверхности яичка. Структура его однородна и по эхогенности аналогична паренхиме яичка. При отсутствии патологических изменений в придатке определяется лишь его головка, размер которой составляет 10-15 мм.

УЗИ яичек играет важную роль в определении формы, размера и плотности яичек, дифференциальной диагностике интра- и экстратестикулярных аномалий, вызывающих увеличение мошонки. Большинство экстратестикулярных образований (т.е аномалий, расположенных вне яичка) являются доброкачественными, в то время как интратестикулярные аномалии чаще всего носят злокачественный характер. Ультразвуковое исследование является высокочувствительным (100%), безболезненным, неинвазивным и безвредным методом обследования мошонки.
Перед ультразвуковым исследованием яичек врач подробно расспросит вас об истории заболевания и проведет физикальный осмотр области мошонки и паха, после чего приступит к выполнению УЗИ яичек.
Как выполняется УЗИ яичек при водянке яичка?
УЗИ яичек при водянке яичка проводится в положении лежа на спине. Исследование выполняется в специальном кабинете, где установлено оборудование для УЗИ. В кабинете поддерживается высокая температура для предотвращения подтягивания яичек к животу и обеспечения хорошей визуализации содержимого мошонки. Под мошонку подкладывается полотенце для удобства проведения УЗИ. Половой член аккуратно отодвигается в сторону и прикрывается полотенцем. Теплый гель наносится на кожу мошонки для лучшего проведения ультразвуковых волн.

Оборудование для проведения УЗИ яичек
Для оптимальной визуализации содержимого мошонки используется линейный датчик высокого разрешения (7,5 MHz или выше). Датчик посылает ультразвуковые волны определенной длины, и в зависимости от плотности исследуемых структур отраженные от них волны будут иметь различный характер, или эхогенность. Отраженные волны воспринимаются датчиком, преобразуются и отображаются на мониторе в виде ультразвукового изображения.
Ультразвуковая анатомия мошонки и яичка
Оба яичка обследуются во время УЗИ как в продольной, так и поперечной плоскостях. Начальное изображение должно захватывать оба яичка, что позволит сравнить между собой их размер и гомогенность, выявить несимметричность, если таковая есть. Далее каждое яичко обследуется в поперечной плоскости от верхнего конца до нижнего. Во время обследования доктор может сохранять изображения и распечатывать их после окончания процедуры. Также врач осмотрит яички и в продольном направлении.

В норме яичко определяется как гомогенная структура овальной формы, эхогенность которой сравнима с эхогенностью щитовидной железы.

На первой картинке визуализируется гомогенная структура яичка в продольной плоскости. Текстура яичка такая же, как у щитовидной железы, представленной на втором изображении.
Белочная оболочка яичка на УЗИ представляет собой плотную полоску вокруг яичка. Яичко окружено влагалищной оболочкой, на УЗИ выглядящей как гипоэхогенное кольцо вокруг яичка. Висцеральная пластинка влагалищной оболочки прилежит к яичку и отделена от париетального листка тонким слоем серозной жидкости.
На данном изображении представлен срез яичка в поперечной плоскости. Яичко визуализируется как гомогенное образование, окруженное гипоэхогенным кольцом фиброзной ткани. Это кольцо является влагалищной оболочкой, содержащей между своими листками небольшое количество жидкости.

Как мы знаем, белочная оболочка по задней поверхности вдается в паренхиму яичка и формирует перегородку, которую можно увидеть при УЗИ. Перегородка яичка визуализируется в продольной плоскости яичка как эхогенная линейная полоска. Также во время исследования доктор может увидеть следующие структуры: сеть яичка, головку, тело и хвост придатка. Образовавшиеся в яичках сперматозоиды через сеть яичка попадают в выносящие канальцы, которые формируют головку придатка яичка. Сеть яичка выглядит как гипоэхогенная или разделенная перегородками кистозная область около головки придатка. Головка придатка на УЗИ визуализируется как образование треугольной формы с закругленными краями такой же эхогенности, что и яичко. Также в процессе обследования должны визуализироваться тело и хвост придатка. Однако хвост придатка очень маленький и локализуется кзади, что не всегда позволяет увидеть его при УЗИ.
На данном изображении яичка в продольной плоскости визуализируется перегородка яичка в виде эхогенного образования.

На ультразвуковом изображении в продольной плоскости визуализируется сеть яичка в виде гипоэхогенной области разделенной перегородками.

На первом изображении видна головка придатка яичка. По сравнению с яичком придаток изоэхогенный или чуть более эхогенный.

Семенной канатик осматривают в направлении от пахового канала к мошонке.
Мошонка и ее структуры кровоснабжаются через три основных сосуда – артерия семявыносящего протока, яичковая и кремастерная артерии. УЗИ с доплером позволяет увидеть кровоснабжение яичка и его придатка и оценить скорость и объем кровотока в тестикулярных сосудах. УЗИ с доплером помогает диагностировать ишемию на ранней стадии.
На рисунке справа показано нормальное кровоснабжение яичка.

УЗИ яичек при водянке яичка
Гидроцеле – скопление жидкости между листками влагалищной оболочки. Серозная жидкость может накапливаться внутри влагалищной оболочки по разным причинам, которые включают инфекции, травмы, нарушение закрытия влагалищного отростка и др.
УЗИ яичек при водянке яичка дает возможность диагностировать гидроцеле в виде анэхогенного образования внутри мошонки.
На ультразвуковом изображении слева визуализируется нормальное яичко, окруженное влагалищной оболочкой. Справа яичко окружено гидроцеле – между париетальным и висцеральным листками находится большое количество жидкости.

Гидроцеле может быть настолько большого размера, что при пальпации врач не может определить нахождение яичек. В этом случае УЗИ помогает определить локализацию яичка.

Гидроцеле заполнено серозной жидкостью, именно поэтому при УЗИ оно имеет анэхогенную структуру. Если в полость гидроцеле попадает кровь, такое патологическое состояние носит название гематоцеле. Гематоцеле может возникать в результате травмы мошонки, перекрута, опухолевой инвазии. Пиоцеле – это скопление гноя в полости гидроцеле из-за присоединения инфекции. При УЗИ пиоцеле и гематоцеле – это эхогенные образования, в полости которых со временем могут появляться перегородки, уровни жидкости.
На рисунке слева показано гидроцеле, заполненное серозной жидкостью. А справа визуализируется гематоцеле с большим количеством перегородок.

Нередко УЗИ яичек при водянке яичка помогает не только подтвердить факт наличия гидроцеле, но и установить причину его развития.
Орхит и эпидидимит – воспаление яичка или его придатка, нередко вызывают формирование реактивного гидроцеле. Кроме увеличения мошонки орхит или эпидидимит может сопровождаться болезненностью мошонки, а также температурой, ознобом дизурией и др. При эпидидимите придаток яичка увеличен в размере и имеет гипоэхогенную структуру. Доплер-УЗИ выявляет усиленный кровоток в области придатка. При орхите яичко на УЗ-изображении имеет гетерогенную структуру.

На рисунках виден увеличенный гипоэхогенный придаток яичка с усиленным кровотоком и небольшого размера реактивное гидроцеле.
На данном рисунке представлено яичко, имеющее негомогенную структуру, и гидроцеле небольшого размера. Такие результаты УЗИ помогают поставить диагноз орхита, сопровождающегося формированием реактивного гидроцеле.

Перекрут яичка – неотложное урологическое состояние, требующее немедленного хирургического лечения. Перекрут яичка сопровождается возникновением острой боли в области мошонки, ее увеличением, тошнотой и рвотой. Так как яичко свободно лежит в мошонке оно легко закручивается вокруг своей оси, что приводит к перекручиванию семенного канатика и нарушению тока крови по его сосудам.
Во время ультразвукового исследования с доплером при перекруте яичка определяется нарушенное кровоснабжение яичка, сопровождающееся формированием реактивного гидроцеле, как показано на рисунке.