Содержание
Рак шейки матки является одним из наиболее распространенных злокачественных новообразований у женщин. В России смертность от этого заболевания и вовсе стала у молодых женщин одной из основных причин смерти.
Онкоэпидемиолог и автор научных исследований Антон Барчук рассказал «Meduza» о том, почему такая ситуация сложилась в нашей стране и как решить эту проблему.
Факторы риска
По мнению специалиста, ответить на вопрос – почему российские женщины стали чаще болеть раком молочной железы и шейки матки довольно непросто, но причин здесь может быть несколько. Например, скорее всего, увеличивается распространение факторов риска. Ну и плюс ко всему меняются и диагностические, терапевтические возможности – сейчас врачи лучше выявляют болезнь, а значит и рост заболеваемости тоже виден.
«Если запускается программа скрининга — показатели заболеваемости всегда идут вверх. Когда нет программ скрининга, всегда существуют люди, которые действительно ходят с опухолями, и они действительно могут умирать от других причин. Эти опухоли могут потом находить на поздних стадиях, их могут не заносить в раковые регистры по разным причинам. Либо регистрировать неправильно. Но, так или иначе, когда запускается программа скрининга, их проще находить».
Говоря о факторах риска, Барчук отмечает, что речь идет о количестве рожденных детей. Он подчеркивает, что с уменьшением количества детей увеличивается риск развития рака молочной железы. «Факторов риска на самом деле больше, но, к сожалению, и это главная проблема, у нас нет четких данных по России о том, как они действительно изменяются».
Что касается рака шейки матки, специалист говорит, что в последние годы им больше всего стали заболевать женщины репродуктивного возраста. Здесь основным фактором риска онкоэпидемиолог называет вирус папилломы человека (ВПЧ).
«Соответственно, чем больше секса, тем больше этот риск. В России также растет заболеваемость раком полости рта, глотки, связанного с ВПЧ. В том числе у мужчин. Скорее всего, растет заболеваемость раком анального канала, полового члена, тоже ВПЧ-ассоциированным. И, видимо, все это связано с тем, что распространенность ВПЧ с каждым годом у нас в стране растет».
Барчук добавляет, что 95–99% злокачественных опухолей шейки матки связано именно с вирусом папилломы человека. То есть рака шейки матки без ВПЧ фактически не бывает. «70% из этого связано с двумя онкогенными типами ВПЧ — 16-м и 18-м», — говорит он. 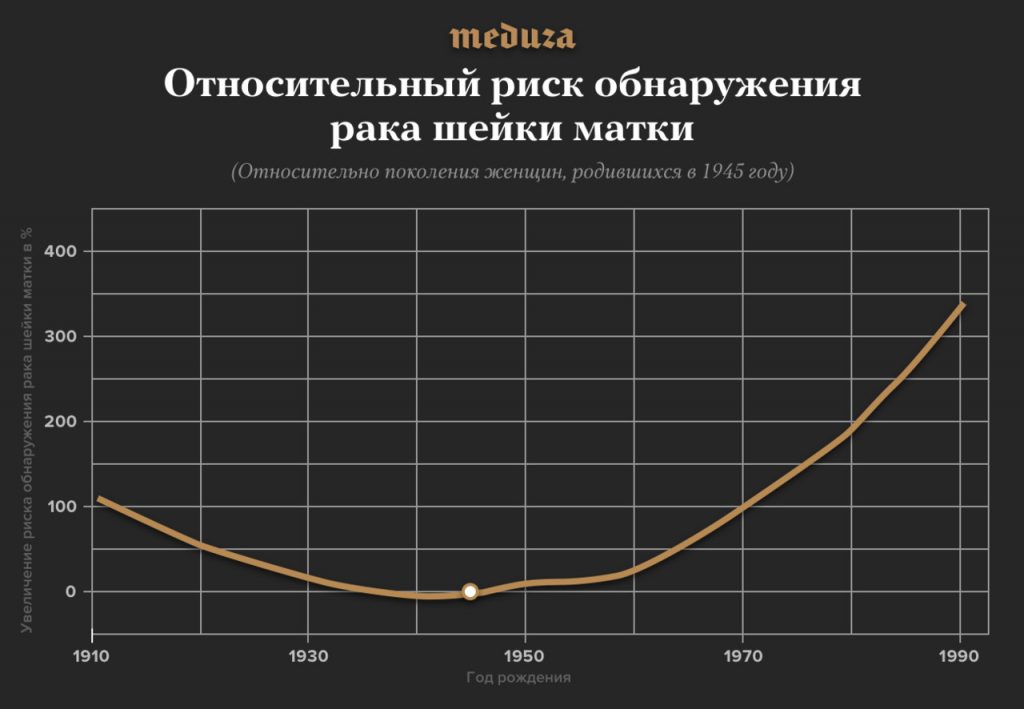
Все дело в ВПЧ?
При этом, по словам онкоэпидемиолога, смертность от рака молочной железы снижается во многих странах, не только в России.
«Для рака шейки матки нет таких эффективных методов лечения, как для рака молочной железы. Поэтому основной метод во всем мире для снижения смертности от рака шейки матки — это скрининг. А в последнее время это еще и вакцинация от ВПЧ».
Он добавляет, что скрининг и вакцинация снижают не только смертность, но и заболеваемость, так как благодаря скринингу выявляют предраковые формы, их лечат, и рак вообще не возникает. Вакцинация же устраняет первопричину. В настоящее время вакцинация идет во всех странах, начиная с Австралии и заканчивая странами Европы, она включена в национальный календарь прививок. «Но она не снизит смертность завтра или в ближайшие годы. Эффект будет виден через 10–20—30 лет: у нынешних 12–14-летних девочек будет снижаться смертность. У нас же ситуация больше похожа на страны, где нет методов контроля. Это Восточная Европа, какие-то страны Азии», — говорит Барчук.
Также он отмечает, что после начала половой жизни прививка имеет мало смысла. То есть до начала половой жизни — да, после начала половой жизни она уже не метод контроля, она не так эффективна.
Возраст
Как именно проходить скрининг — с какого возраста, как часто, какие нужны исследования, — не так-то легче, ведь в разных странах разные нормы. В нашей стране рекомендуют делать исследования раз в год, где-то гораздо реже, возраст начала скрининга тоже везде различается. Барчук говорит, что в этом деле есть несколько непростых моментов.
«Чтобы рак шейки матки случился, нужно занесение ВПЧ. Например, это случилось при первом половом акте, и чтобы возникла злокачественная опухоль, должно пройти какое-то время, — как правило, это годы, а то и десятилетия. Именно поэтому все обсуждают, что скрининг в молодые годы вроде как неэффективен: заболевание возникает редко. Но, с другой стороны, в последнее время это меняется».
Однако, по словам Барчука, почти все молодые женщины так или иначе инфицированы ВПЧ. Но дело не в том, есть инфекции или ее нет, а в том, сколько она, так скажем, держится в тканях. То есть чем дольше она там остается, тем выше риск развития рака шейки матки. «Если ВПЧ приводит к предопухолевым изменениям на шейке матки, у молодых женщин намного выше вероятность того, что это состояние уйдет само по себе. А мы не можем по результатам цитологического исследования понять, у кого как будет, и мы должны лечить всех поголовно. И вот в этом главная дилемма», — объясняет он.
Специалист выделяет здесь сразу несколько проблем. Первая — редкое заболевание в молодом возрасте. Вторая — сложно понять, если у женщины выявлена ВПЧ-инфекция или даже предопухолевое состояние — приведет ли это в будущем к опухоли или не приведет? И третья проблема — нужно ли это вообще всем делать поголовно с раннего возраста?
«Если после 30 лет скрининг более-менее эффективен, от него пользы больше, чем вреда, то до 30 все не так однозначно. Например, если скрининг выявит предраковое состояние и его начнут лечить, это может привести к осложнениям, которые в будущем способны негативно повлиять на течение беременности. А к 30 годам многие женщины уже родили, поэтому лечение несет для них меньше рисков».
Всемирная организация здравоохранения (ВОЗ) советует делать скрининг с 30 лет, если в стране нет других национальных рекомендаций. Но так как в России чаще стали болеть именно более молодые женщины, вполне целесообразно делать скрининг начиная с 25 лет.
Внедрение на уровне популяции
Стоит заметить, что в рекомендациях учитывают только возраст женщины, в то время, как одна может начать жить половой жизнью в 15 лет, другая – в 25. Кроме того, у одной может быть один партнер, а у другой – десять. Риски очень разные. Специалист объясняет, что скрининг эффективен, когда он внедряется на уровне всей популяции. Например, есть регион, в котором проживает один миллион человек. Из них отбирают женщин от 25 до 60 лет и приглашают раз в три года или пять лет на цитологическое исследование. «Чтобы вся эта конструкция заработала, нужно провернуть довольно сложные организационные вещи. Даже чтобы просто пригласить женщину в определенном возрасте», — считает специалист.
«А теперь представьте, что нам сперва нужно у этих 25–60-летних узнать, когда у них началась половая жизнь, сколько у них было половых партнеров и еще на всякий случай спросить, курят они или не курят, какие гормональные контрацептивы используют. На уровне популяции с точки зрения организации это невозможно. Сейчас во многих странах обсуждают, как внедрить программу скрининга рака легких. Это очень непросто: единственный фактор риска — всегда возраст, для всех программ скрининга. А тут появилось курение — дополнительный фактор риска, который нужно учитывать».
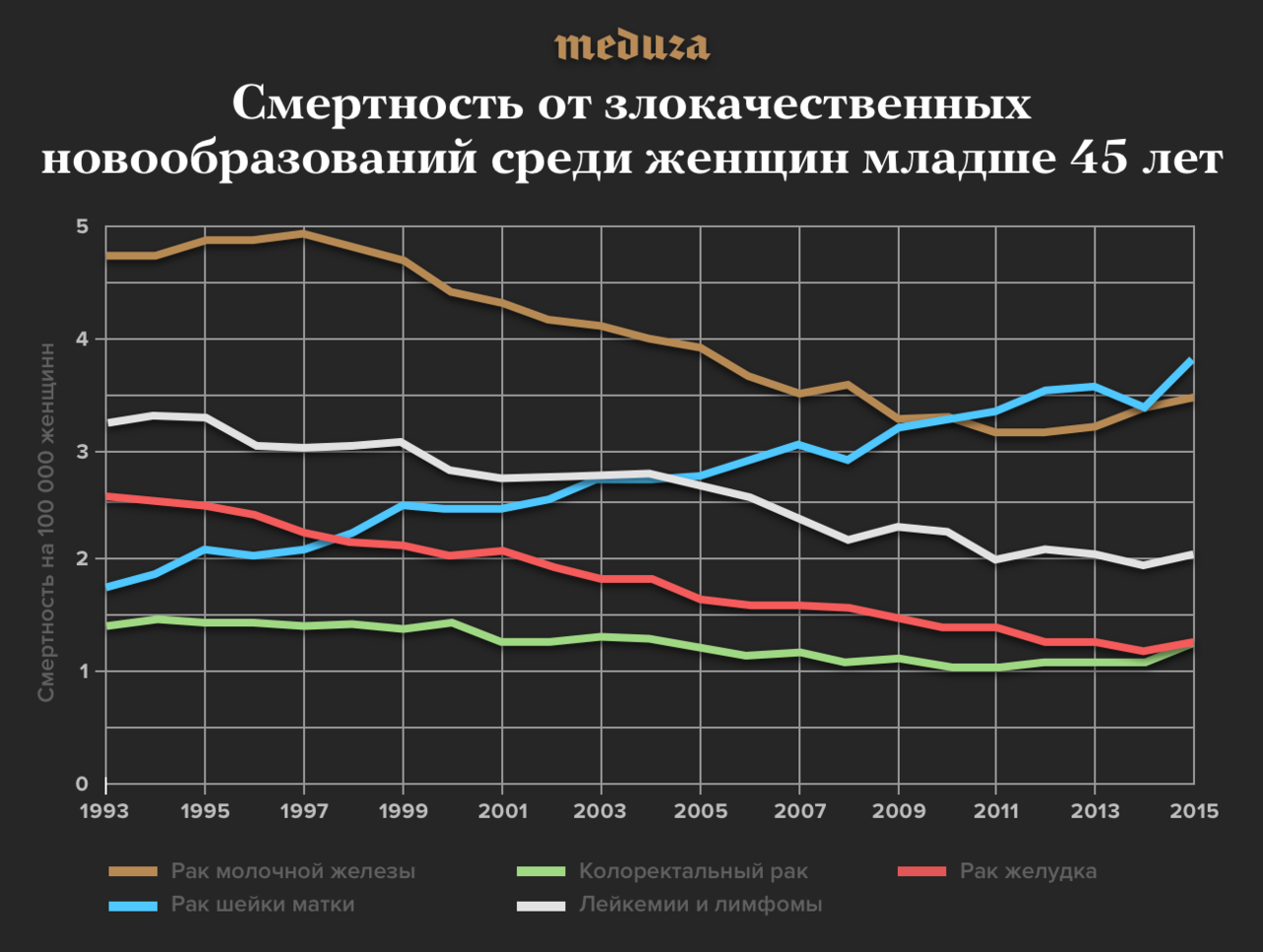
Оправданные затраты
В общем, как говорит Барчук, есть довольно четкие цифры заболеваемости и смертности в ранних возрастных группах. Из опросов можно узнать средний возраст начала половой жизни у женщин. И это все дает средний возраст, с которого лучше начинать скрининг. Но в теории было бы хорошо, если бы каждая женщина обсуждала со своим гинекологом – когда именно ей делать скрининг.
Кстати, с 25 лет можно делать только цитологическое исследование, так как тест на ВПЧ неэффективен у женщин младше 30 лет, потому что он выявляет очень много случаев носительства ВПЧ, который даже не приводит ни к каким изменениям.
«Да, скрининг — это затратно. Но если мы возьмем существующие практики и изменим их качество, то, возможно, в итоге затраты государства в общем объеме станут намного меньше, чем сейчас, — считает специалист. — Если запускается программа скрининга, то нужно обязательно обсуждать, какой тест использовать. То есть нельзя сказать: «Мы запускаем ВПЧ-тестирование — и все, делайте что хотите». Нужно четко понимать, какие типы вируса будут входить в тест и как это все интерпретировать».
При этом наступать на права человека и рекомендовать избегать секса до брака тоже довольно нелепо. Барчук говорит, что человек сам должен делать выбор, но подмечает, что презервативы избавляют от массы проблем, в том числе защищают от ВПЧ.
«Я бы не хотел, чтобы исследования, и наши в том числе, интерпретировались в том смысле, что давайте теперь ограничим еще и половую жизнь людям: нет половой жизни — нет проблем. К счастью, есть другие и куда более эффективные способы профилактики», — заключил онкоэпидемиолог.
Летальность на первом году с момента установления диагноза, %
На 100 вновь выявленных больных приходится умерших
Находились под наблюдением на конец года, тыс.
Из них 5 лет и более, %
Индекс накопления контингентов
Летальность на первом году с момента установления диагноза рака тела матки (10,9%) была в 2,3 раза ниже, чем при раке яичников (26,3% соответственно). Сравнение доли больных с опухолями IV стадии и летальности на 1-м году с момента установления диагноза говорит о занижении доли больных с опухолями IV стадии: отношение этих показателей при раке шейки составляло 1,9; при раке тела матки — 1,7; при раке яичников — 1,2. За период с 2000 по 2010 г. отмечено незначительное снижение доли IV стадии.
Сравнительная оценка состояния онкологической помощи в динамике и в различных регионах сопряжена с большими трудностями из-за обилия анализируемых показателей. В связи с этим был разработан кумулятивный критерий, позволивший свести в одно числовое значение множество частных показателей деятельности службы, к которым относятся морфологическая верификация диагноза, выявляемость на профилактических осмотрах, ранняя выявляемость заболеваний, индекс накопления контингентов, их летальность и т.д.
По кумулятивному критерию состояние онкологической помощи больным раком яичников находится на самом низком уровне (0,71) по сравнению с другими локализациями злокачественных новообразований женской половой сферы (0,96-0,98). Это обусловлено низкой верификацией диагноза, большой долей заболеваний IV стадии, высокой одногодичной летальностью, летальностью контингентов и максимальным числом умерших в расчете на 100 заболевших.
В онкогинекологии наиболее подробно изучены и идентифицированы так называемые предраковые состояния и заболевания, поиск которых путем систематических массовых профилактических осмотров стал наглядным примером значения этой формы профилактики и ранней диагностики злокачественных опухолей. В США после внедрения массового скрининга стали чаще выявляться опухоли in situ, чем инвазивные формы. В 2010 г. в России было выявлено 4867 (в 2000 г. — 2343) больных с преинвазивным раком. Основная масса таких больных (2939) имела локализацию в шейке матки: 21 на 100 больных инвазивным раком этой локализации.
Рак шейки матки
В 2010 г. в России было зарегистрировано 14,7 тыс. больных раком шейки матки (табл. 2). За период с 2005 по 2010 г. прирост абсолютного числа заболевших составил 13,9%. Его доля в структуре заболеваемости злокачественными новообразованиями женского населения России снизилась с 7,0% (в 1989 г.) до 5,3% (в 2010 г.) (5-е ранговое место); в возрастной группе 15-39 лет среди всех зло качественных новообразований у женщин максимальна доля злокачественных новообразований шейки матки (22,4%), в 40-54 г. она составляет 9,4% (2-е место после рака молочной железы) (табл. 3).
Таблица 2. Динамика заболеваемости раком женских половых органов в России, 1989-2010 гг.
Абсолютное число вновь выявленных заболеваний (в тыс.)
Доля в структуре заболеваемости, %
Средний возраст заболевших (лет)
Показатель заболеваемости раком: стандартизованный*
* Мировой стандарт, десятилетние возрастные группы.
Таблица 3. Структура заболеваемости злокачественными новообразованиями женского населения России в разных возрастных группах (2010 г.)*
Рак молочной железы (20,5%)
Рак шейки матки (22,4%)
Рак молочной железы (29,6%)
Рак молочной железы (23,0%)
Рак молочной железы (14,6%)
Рак молочной железы (12,6%)
Рак тела матки (7,1%)
Опухоли ЦНС (17,9%)
Рак молочной железы (17,7%)
Рак шейки матки (9,4%)
Рак тела матки (9,7%)
Рак ободочной кишки (9,4%) Рак желудка (8,7%) Рак прямой кишки (5,8%)
Рак ободочной кишки (9,7%) Рак желудка (8,9%) Рак легкого (5,2%)
Рак ободочной кишки (6,9%)
Рак тела матки (8,6%)
Рак ободочной кишки (6,8%)
Рак почки, мезотелиальных и мягких тканей (по 7,4%)
Рак щитовидной железы (8,4%)
Рак яичников (7,2%)
Рак желудка (5,4%) Рак прямой кишки, яичников (по 4,9)
Рак шейки матки (5,3%)
Опухоли костей и суставных хрящей (4,3%)
Рак яичников (7,4%)
Рак щитовидной железы (4,6%)
Рак тела матки (5,0%)
Рак поджелудочной железы, прямой кишки ( по 4,7%)
* Исключены немеланомные новообразования кожи.
Ежегодно в мире регистрируется 529,4 тыс. больных раком шейки матки (9% среди всех злокачественных новообразований у женщин) и 274,9 тыс. умерших. Широкое распространение рака шейки матки отмечено в развивающихся странах, на которые приходится 78% случаев, а его доля достигает 15% от числа всех злокачественных новообразований у женщин (в развитых странах — 4,4%). Максимальные показатели заболеваемости (28,5-34,5 на 100000) в Южной и Центральной Америке, Африке, Южной и Центральной Азии; минимальные — (4,5-8,3 на 100000) в Европе, Северной Африке, Северной Америке и Западной Азии 3 . В развитых странах мира стандартизованные показатели заболеваемости (9,0 на 100000) в 2 раза ниже, чем в развивающихся (17,8 на 100000). Настораживает прирост заболеваемости раком шейки матки в России (с 12,4 на 100 тыс. женского населения в 1989 г. до 14,3 на 100 тыс. в 2010 г. — 15,3%) в то время как в странах Запада, где проводится массовый скрининг, позволяющий диагностировать предраковые состояния и ранние формы рака, показатели заболеваемости (и смертности) значительно снизились за последнее десятилетие. Средний возраст заболевших в России снизился на 6 лет: с 58 (в 1989 г.) до 52 лет (в 2010 г.). Максимальные возрастные показатели заболеваемости раком шейки матки зарегистрированы в возрастной группе 50-64 года (31-32 на 100000), тела матки — в возрастной группе 60-64 года (91,9 на 100000), яичников — в возрастных группах 60-74 и 70-74 года (40-41 на 100000) (рис. 1). Анализ динамики возрастных показателей заболеваемости в России с 1990 по 2010 г. выявил некоторую тенденцию к снижению частоты случаев рака шейки матки в возрастных группах 60-69 лет и 70 лет и старше и к росту числа заболеваний раком тела матки и яичников во всех возрастах (табл. 3).
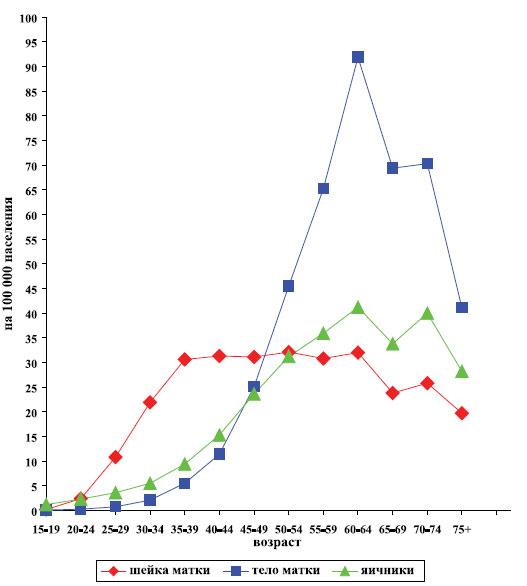
Рисунок 1. Возрастные показатели заболеваемости раком женских половых органов в России в 2010 г. (на 100 тыс. женского населения)
Более 6,2 тыс. больных ежегодно умирает от рака шейки матки в России (4,6% среди всех злокачественных новообразований у женщин) (табл. 4). Средний возраст умерших составляет 58 лет (в 1991 г. — 64 года). Смертность от рака шейки матки в среднем по России в 2010 г. (5,2 на 100000) была в 2,8 раза ниже, чем заболеваемость (14,3 на 100000). У женщин в возрасте от 15 до 40 лет рак шейки матки является основной причиной смерти среди всех больных злокачественными новообразованиями, достигая 19,5%; в 40-54 года рак шейки матки переходит на 2-е место (9,7%).
Таблица 4. Смертность от рака женских половых органов в России (1991-2010 гг.)
Шейка матки (С 53)
Др. части матки (С55, 58)
Все ЖПО (С51 — С58)
Абсолютное число умерших (тыс.)
Доля в структуре смертности, %
Средний возраст умерших (лет)
Стандартизованный показатель смертности (на 100000 женского населения, мировой стандарт)
Среди 50 стран мира самые высокие показатели смертности от рака шейки матки зарегистрированы в Зимбабве (43,1 на 100000), Мали (25,4 на 100000) и Колумбии (18,2 на 100000); минимальные (менее 3 на 100000) — в Австралии, США, Канаде, Финляндии, Греции, Италии. В развивающихся странах мира стандартизованные показатели смертности были в 3 раза выше, чем в развитых странах (9,8 и 3,2 на 100000).
Показатели выживаемости варьируют: хорошие прогнозы отмечены в странах с низким риском рака шейки матки (в США — 72% 4 , в европейских странах — 60%). Даже в развивающихся странах, в которых чаще диагностируются более распространенные (запущенные) случаи рака шейки матки, выживаемость достигает 48%; самые низкие показатели — в Восточной Европе. Показатели выживаемости в зависимости от степени распространенности процесса представлены в табл. 5.
Таблица 5. Показатели 5-летней относительной выживаемости больных злокачественными новообразованиями, выявленными в США в 1999-2005 гг. (%)*
* Степень распространенности процесса:
- локализованный;
- переход на окружающие ткани, регионарные метастазы;
- отдаленные метастазы.
Источник: Jemal A., Bray F., Center M. et al. Global cancer statistics.//Ca: Cancer J Clin. 2011. v. 61, p. 69-90.
Географическое распределение рака тела матки аналогично распространению рака яичников. Для него характерно большее ежегодное число новых случаев (188,8 тыс. в мире), чем смертей, что может объясняться наиболее благоприятным прогнозом. В России ежегодно регистрируется более 19,8 тыс. больных раком тела матки. За период с 2005 по 2010 г. прирост абсолютного числа заболевших составил 15,6%. Средний возраст заболевших раком тела матки в России составлял в 2010 г. 62 года (умерших — 68 лет). Соотношение рака эндометрия и рака шейки матки в европейских странах и США составляет от 1:2 до 1:7.
В развитых странах мира заболеваемость раком тела матки (12,9 на 100000 женского населения) была в 2,2 раза выше, чем в развивающихся (5,9 на 100000). В странах СНГ заболеваемость раком тела матки колебалась от 4,5-9,9 на 100000 (в Азербайджане, Кыргызстане, Казахстане и Армении) до 15,7-20,2 на 100000 (в России, Беларуси и на Украине). За период с 1989 по 2010 г. стандартизованные показатели заболеваемости в России увеличились с 9,6 до 15,7 на 100000 (прирост составил 63,5%).
В структуре заболевших доля рака тела матки достигала 7,1%. В России он занимал 3-е ранговое место после молочной железы и шейки матки в возрастной группе 40-54 года (8,6%) и 2-е место в возрастной группе 55-69 лет (9,7%); с увеличением возраста он переходит на 5-е место в 70-84 года и его доля сокращается до 5%.
Показатели заболеваемости раком тела матки в 2010 г. увеличились во всех возрастных группах, начиная с 25 лет. Они были максимальные в возрастной группе 60-64 года (91,9 на 100000). Интенсивность роста заболеваемости с возрастом хорошо характеризует индекс накопления возрастного пика заболеваемости к уровню заболеваемости в возрасте до 50 лет, например, в 45-49 лет. При злокачественных новообразованиях женских половых органов он колебался от 1,0 при раке шейки матки до 3,7 при раке тела матки и 1,7 — при злокачественных новообразованиях яичников.
Среди 50 стран мира самые высокие показатели смертности от рака тела матки (5-7 на 100000) в Чехии, Словакии, Кыргызстане, Кубе и Азербайджане, низкие — в Китае, Японии, Мали, Уганде (0,4—1,2 на 100000).
Злокачественные новообразования яичников
Ежегодно в мире регистрируется 225,5 тыс. новых случаев злокачественных новообразований яичников и 140,2 тыс. смертей от него, в США — 22,3 тыс. и 15,5 тыс., в России — 13,1 тыс. и 7,8 тыс. За период с 2005 по 2010 г. прирост абсолютного числа заболевших составил 6%. Во многих странах эта патология занимает среди злокачественных новообразований 5-е ранговое место. Злокачественные опухоли яичников встречаются у женщин всех возрастных групп, начиная с младенчества. В России доля рака яичников среди злокачественных новообразований колебалась от 4,9% (в 55-69 лет) до 7,2% (в 40-54 года) и 7,4% (в 15-39 лет). Показатель заболеваемости достигал наибольшего значения (41,2 на 100000) в возрастной группе 60-64 года. В Англии, Дании, Финляндии, Чехии, Швеции заболеваемость этой формой рака составляла 9-15 (на 100 тыс. женского населения, мировой стандарт). В развитых странах мира заболеваемость раком яичников была в 1,9 раза выше, чем в развивающихся (9,4 и 5,0 на 100000). Стандартизованные показатели заболеваемости злокачественными новообразованиями яичников в России увеличились на 20,4% (с 9,3 на 100000 в 1989 г. до 11,2 на 100000 в 2010 г.).
В 2010 г. в России от рака яичников умерло 7,8 тыс. больных (5,8% среди всех злокачественных новообразований у женщин). В структуре умерших от злокачественных новообразований рак яичников стоит на 5-м месте. Максимальна доля умерших в возрастной группе 40-54 года (9,2%, 3-е ранговое место); с увеличением возраста она сокращается до 6,8% в возрастной группе 55-69 лет и 4,5% в возрастной группе 70-84 года. Доля умерших от рака яичников составляла 35% среди всех злокачественных новообразований женских половых органов. Средний возраст заболевших в России составлял 59 лет (умерших — 64 года).
Различия в уровнях заболеваемости между отдельными группами населения и регионами являются основой не только для выявления предполагаемых факторов риска, но и определения теоретических возможностей профилактики заболевания. Сопоставление максимального и минимального показателей заболеваемости раком среди различных популяций позволяет косвенно оценить долю онкологических заболеваний, которые можно предупредить. Предполагается, что разница в уровнях заболеваемости обусловлена главным образом различиями в комплексе экзогенных факторов, которые теоретически являются устранимыми или контролируемыми. Используя соответствующие показатели, рассчитана доля случаев рака шейки и тела матки, которые теоретически можно предупредить. Для России она составляет около 70% случаев, значительно ниже этот показатель при раке яичников — 40%.
В сложившейся ситуации успех борьбы со злокачественными новообразованиями женской половой сферы определяется наличием и возможностью реализации научно обоснованной национальной противораковой программы, направленной на снижение заболеваемости, смертности и повышения продолжительности жизни больных.
Рак шейки матки является тяжёлым онкологическим заболеванием. У больных на поверхности шейки матки развиваются злокачественные опухоли, способные давать метастазы. Среди онкологии у женщин данный вид рака является одним из самых распространённых. Как показывает статистика лечения рака шейки матки, наиболее эффективной оказывается борьба с болезнью на ранних её стадиях.
Однако, к сожалению, более, чем у 30%, пациентов заболевание диагностируется на поздней стадии, так что шансы на выздоровление значительно понижаются. Но современная медицина обладает новейшими технологиями, позволяющими изменить эту статистику к лучшему. За последние 30 лет показатели смертности от рака шейки матки существенно снизились, ведь всё чаще используются инновационные методы диагностики и лечения болезни.
Общая статистика выживаемости
Среди всех онкологических заболеваний рак шейки матки занимает пятое место по распространённости. Одна из стран, медицина которых способствовала снижению смертности от рака шейки матки — Россия. Статистика показывает, что в десятилетие с 2004 по 2014 год летальность пациентов от данного вида рака в России упала с 20 до 16%. Показатель выживаемости продолжает расти вместе с достижениями современной медицины.
Рак шейки матки: причины появления и виды
Существуют различные формы, которые может принимать рак шейки матки. Статистика показывает, что в подавляющем большинстве случаев регистрируется плоскоклеточный рак шейки матки (85 % случаев). При этом форме злокачественные новообразования образуются из клеток многослойного плоского эпителия, который выстилает влагалищную часть шейки матки.
Вторым по распространённости является аденокарценома шейки матки (от 10 до 15% среди всех случаев заболевания). Другое её название — железистый рак шейки матки. Данная форма характеризуется образованием опухолей из железистых клеток. При этом для 73% аденокарцином характерна эндофитная, или смешанная форма.
Независимо от конкретной формы, существуют общие причины рака шейки матки. Статистика выявляет следующие:
- вирус папилломы человека;
- раннее начало половой жизни;
- большое число половых партнёров;
- продолжительный приём оральных контрацептивов.
Прогнозы выживаемости
Выживаемость при раке шейки матки зависит от множества факторов. К ним относятся:
- возраст больной;
- общее состояние организма;
- наличие/отсутствие сопутствующих патологий;
- стадия заболевания.
Последний фактор наиболее существенен, так как эффективному лечению поддаются только ранние стадии болезни. Статистика лечение рака шейки матки это подтверждает.
При первой стадии, когда опухоль ещё незначительна, возможно добиться пятилетней выживаемости с сохранением репродуктивной функции. Вероятность такого исхода превышает 90%.
Вторая стадия, характеризующаяся ростом очага поражения, также излечима, но показатель выживаемости значительно ниже – от 58 до 63%.
Менее благоприятен исход на третьей и чётвёртой стадиях. Третья стадия сопровождается метастазами, и вероятность пятилетней выживаемости равна 33%. Четвёртая, самая поздняя стадия практически неизлечима – лишь в 10-15% случаев удаётся добиться пятилетней выживаемости.